Подагра: признаки и лечение у женщин в домашних условиях
Содержание:
Диета
Для больных подагрой крайне важна диета. Не так давно считалось, что необходимо сократить употребление:
- мяса;
- рыбы;
- кофе;
- шоколада;
- копчёностей;
- некоторых овощей: листовой салат, кабачки и т.д.
Но на сегодняшний день специалисты пересмотрели свои взгляды на этот вопрос, и вторым фактором риска развития заболевания, после генетической предрасположенности, называют лишний вес
Сегодня врачи склоняются к мысли, что не имеет значения, что вы едите, а важно в каком количестве. Среднестатистическому человеку, не рекомендуется употреблять в сутки больше 1800 Ккал
Нельзя кушать при подагре
В отношении употребляемых продуктов специалисты сегодня не столь категоричны. По их словам пациенту можно есть практически всё, но в умеренных количествах. Важнее поддерживать оптимальный вес своего тела. К тому же, действие тех или иных продуктов на организм носит индивидуальный характер.
Например, ранее пациентам категорически рекомендовали отказаться от кофе. Но последние исследования показали, что небольшое количество кофеина у некоторых пациентов вызывает понижение уровня уратов.
В отношении продуктов, в состав которых входит большое количество пуринов, специалисты остались непреклонны – их употребление рекомендуется свести к минимуму. К ним относятся:

- мясо, рыба;
- копчёности;
- консервированные продукты;
- какао и продукты на его основе;
- грибы;
- бобовые, спаржа;
- жирные продукты;
- острые приправы.
Животные жиры максимально рекомендуется заменить на растительные или не жирные виды пищи: морские ракообразные, кроличье мясо. Также придётся минимизировать употребление мясных и рыбных отваров, приготовленных с использованием жирных видов мяса и рыбы.
Щелочная вода
Диета также включает в себя употребление достаточного количества жидкости. В первую очередь это касается употребление щелочной минеральной воды. К ним относятся такие виды как:
- Нарзан;
- Ессентуки;
- Боржоми.
Ежесуточная норма употребления жидкости, не считая супы, соки и компоты, должна составлять около 2,5 литров. Из них около полулитра может составлять минеральная вода.
Разгрузочные дни
Диетологи еженедельно рекомендуют устраивать своему пищеварению загрузочные дни. Суть такого питания заключается в том, что в течение дня употребляются продукты одного вида.
Например, рекомендуется ограничить свой суточных рацион только картофелем, отварным рисом или зелёными яблоками. Можно выбрать молочную, творожную или кефирную диету. Если такое питание приносит сильный дискомфорт, рекомендуется смешивать несколько видов овощей, круп и фруктов.
В разгрузочные дни одним из оптимальных вариантов является рисово-яблочная диета. Рис отваривается на молоке, яблоки можно добавлять, как в кашу, так и есть сырыми или в виде компотов без использования сахара. Количество яблок ограничено 250 г в день.
Алкоголь

В отношении алкоголя врачебное сообщество непреклонно – употребление любого вида спиртосодержащих напитков категорически запрещено.
Не так давно считалось, что красное, сухое, столовое вино рекомендовано в малых дозах. Однако последние исследования опровергли и этот факт. Употребление даже малых доз красного вина или пива резко повышает риск появления подагрических атак и дисфункции почек.
Дополнительное лечение
После устранения симптомов острой подагры можно провести физиотерапевтическое лечение. Процедуры проводятся по назначению врача в составе комплексной терапии, они помогают добиться таких результатов:
- Сокращают количество приступов.
- Купируют воспалительный процесс.
- Ускоряют разрушение солевых кристаллов, их выведение.
- Тормозят разрушение хрящевой прокладки суставов.
- Ускоряют заживление поврежденных тканей.
Чтобы достигнуть стойкой положительной динамики, пациенткам нужно пройти полный курс лечения, который состоит из 10–12 сеансов.
При подагре применяются следующие физиотерапевтические методы:
- Электрофорез – введение лечебных растворов (НПВС, анальгетики) через кожные покровы под воздействием электрического импульса. Препараты начинают действовать сразу в очаге воспаления.
- Амплипульстерапия – воздействие на пораженный участок синусоидальными токами, которые возбуждают нервные окончания и мышечные ткани.
- Ультрафонофорез – ультразвуковая методика, при которой кортикостероиды вводят в поверхностные слои кожи с помощью звуковой волны.
- Теплолечение – воздействие на воспаленный сустав теплом. Во время процедуры применяют нагретый парафин, озокерит, соль, бишофит.
- Магнитотерапия – лечение магнитом.
- Лазерная терапия.
- Бальнеотарепия – лечение минеральными водами. Речь идет о сероводородных, солевых, радоновых, углекислых ваннах.
- Баротерапия – это процедура, во время которой на поврежденный участок воздействует повышенное атмосферное давление.
Эти процедуры помогают снизить боль, воспаление, ускорить разрушение и вывод солей мочевой кислоты.

Симптомы подагры на ногах
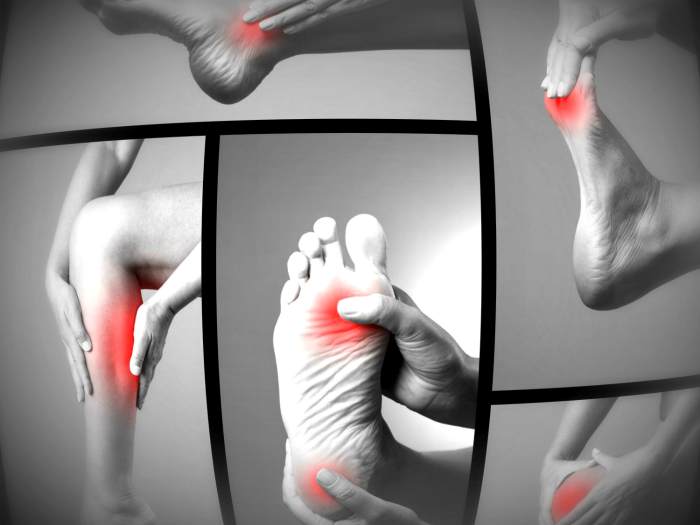
В медицине принято апеллировать термином «подагрический приступ». Стоит отметить, что в первую очередь страдают мелкие суставы – один (плюснефаланговый сустав стопы) или несколько (полиартрит).
«Первым звоночком» грядущей беды является появившийся нарост на плюснефаланговом суставе (большого пальца стопы). Он доставляет эстетические и физические страдания, потому что некрасиво смотрится, мешает ношению обуви и периодически болит. Подобный нарост ошибочно считают вальгусной деформацией, хотя, это – не одно и то же.
Подагрический приступ в полной мере проявляет себя в ночные часы, ближе к утру. Из-за него человек просыпается по причине возникновения нестерпимых болевых ощущений. Параллельно с этим большой палец ноги начинает краснеть и разбухать, становясь похожим на сардельку.
К нему даже невозможно прикоснуться, из-за чего нарушается двигательная активность, причём не только поражённого сустава. Болевые ощущения настолько сильные, что не позволяют даже наступить на ногу. В этот период будут особенно действенными холодные компрессы. Отчасти благодаря им, отёчность, краснота и боль проходят в течение нескольких дней.
Дальнейший сценарий развития событий
Подагрический приступ – «уходит», но он обязательно вернётся, потому что наступившее облегчение – временное, и его принято называть ремиссией. Отсутствие терапии негативно сказывается на состоянии почек. При этом, плюснефаланговый сустав будет разрушаться дальше.
Постепенно, подагра «отвоюет» новые территории, потому что из-за неё начинают деформироваться другие суставы, в частности, коленные. Поражение крупных суставов всегда сопровождается сильной болью, причём подагрические приступы со временем становятся продолжительнее и возникают чаще.
Методы лечения
Смысл лечения заключается в снижении концентрации мочевой кислоты в крови и суставной ткани. Этого можно достичь путём комплексной терапии, проводящейся в период ремиссии. Она подразумевает: приём лекарственных препаратов, проведение физиотерапевтических процедур, лечебную физкультуру и соблюдение диеты.
Медикаментозное лечение
Назначается лечащим врачом, который учитывает состояние пациентки, имеющиеся противопоказания, интенсивность и продолжительность подагрических приступов:
- Нестероидные противовоспалительные средства. Помогают при обострениях, снижают болевой синдром и снижают интенсивность воспаления. К ним относятся: «Мелоксикам», «Индометацин», «Найз», «Кетопрофен», «Диклофенак», «Мовалис».
- Глюкокортикостероиды. Это – сильнодействующие гормональные препараты, которые врач может прописать, если эффект от применения нестероидных средств отсутствует или слабо выражен. Врач может прописать: «Преднизолон», «Бетаметазон», «Кеналог 40».
- Лекарства, снижающие уровень мочевой кислоты. Они назначаются, когда воспаление – устранено, а болевой синдром – купирован: «Пуринол», «Уродан», «Аллупол», «Антуран», «Сульфинпиразон».
- Поливитаминные и витаминно-минеральные комплексы. Обеспечивают организму поддержку, а некоторые витамины способствуют нейтрализации мочевой кислоты (токоферол, фолиевая и аскорбиновая кислота).
- Хондропротекторы. Назначаются, если врач видит необходимость в их применении.
Дополнительное лечение
- Амплипульстерапия. Физиотерапевтический метод, подразумевающий воздействие маломощных синусоидальных переменных токов.
- Электрофорез. Количество процедур и дозу определяет лечащий врач.
- Бальнеотерапия. Подразумевает приём хлоридно-натриевых, сероводородных, йодо-бромистых и радоновых ванн.
- Магнитотерапия. Самый безобидный метод лечения, позитивно влияющий на общее состояние здоровья.
- Грязелечение. Благодаря целебным грязям, можно исправить форму сустава.
- Бишофитные ванны, компрессы или растирки.
- Фонофорез с гидрокортизоном.
- Парафинотерапия.
- Упражнения для ног. Подбираются индивидуально.
Народные методы
- Йодово-содовые ванночки. Растворить в 3 л воды 9 капель спиртового раствора йода и 3 ч. л. соды. Ванночки делаются перед сном, время воздействия – 40 минут.
- Если мучает боль, а надо куда-то идти, то нужно к поражённому суставу на большом пальце приложить кусок алюминиевой фольги, и только потом обуться.
- Паста. Готовится из 0,5 стакана мелко измельчённого активированного угля, 1 ст. л. молотого семени льна, небольшого количества воды. Смесь наносится на сустав, который обматывается полиэтиленом и бинтом. Этот компресс нужно делать на ночь.
- Медово-солевой компресс. Смешать мёд и соль, взятые в равных пропорциях. Нанести на больной сустав, обмотать полиэтиленовой плёнкой, зафиксировать бинтом.
- Ромашковая ванночка. 100 г сухих цветков ромашки аптечной и 2 ст. л. соли залить 5 л воды. Дать настояться пару часов, затем настой слегка подогреть и опустить в него ногу на полчаса.
- Экстракт из еловых шишек. Залить стаканом кипятка 2 нераскрывшиеся шишки (их следует предварительно измельчить). Время настаивания – 10 минут. Настой принимается по 1 ст. л. за полчаса перед каждым приёмом пищи.
Методы лечения
И признаки, и лечение подагры у женщин зависят от формы заболевания. В острый период терапия направлена на купирование приступа. В межприступный период и при развитии хронической формы проводится устранение воспаления и профилактика обострений. Подагра у женщин лечится соблюдением диеты, приемом лекарственных средств, народными рецептами.
Диета
Женщинам при подагре назначают лечебную диету №6. Основные принципы лечебного питания:
- Ограничение продуктов с большим количеством пуринов;
- Ограничение употребления соли и жиров;
- Снижение количества животных белков;
- Достаточное количество витаминов.
Блюда готовят путём варки или на пару. При отсутствии противопоказаний рекомендуется употреблять до 2,5 литров жидкости в сутки. Предпочтение следует отдавать щелочной минеральной воде, травяным напиткам. Пищу принимают 5-6 раз в день, небольшими порциями.
Из рациона следует исключить жирное мясо и субпродукты, мясные и рыбные деликатесы, крепкие бульоны. Вредными при подагре являются бобовые культуры, щавель, шоколад, чай и кофе.
Диета для женщин при подагре подразумевает употребление следующих продуктов:
- Ржаной и отрубной хлеб;
- Нежирные сорта мяса и рыбы;
- Молочные и кисломолочные продукты;
- Фрукты и овощи;
- Крупы;
- Макаронные изделия.
Диета для дам при заболевании
Медикаментозная терапия
Средством лечения острого приступа подагры у женщин является колхицин. Это лекарство обладает выраженным противовоспалительным действием. Применять его можно только по рецепту врача. Существует несколько схем лечения колхицином.
- По 0,5 мг внутрь раз в час до прекращения боли в суставах, но не более 6 мг в сутки;
- Внутрь по 1 мг раз в три часа, но не более 10 мг;
- В первый день трехкратно по 1 мг, во второй день двукратного по 1 мг.
Последняя схема лечения является наиболее безопасной. Улучшение самочувствия при приёме колхицина наблюдается в течение 12 часов. Этот препарат является специфическим средством терапии подагры. Однако лекарство обладает несколькими выраженными побочными действиями и противопоказаниями к применению.
Ещё один метод лечения острого воспаления суставов – приём НПВС. Наиболее распространенными средствами являются Ибупрофен и Диклофенак. Для снижения риска поражения ЖКТ используют Мовалис, Нимику. Чтобы устранить острые боли при подагре, требуется достаточно большое количество препарата.
При невозможности применения НПВС и колхицина лечение проводят кортикостероидами. Хороший эффект преднизолона объясняется его выраженным противовоспалительным действием. Гормон назначают в виде таблеток или внутрисуставных инъекций.
Основной целью терапии подагры у женщин является снижение уровня мочевой кислоты в крови. Для этого применяют две группы противоподагрических средств:
- Урикозурические, направленные на выведение мочевой кислоты;
- Урикодепрессивные, снижающие образование уратов.
Основной препарат для длительного лечения подагры – Аллопуринол. Показаниями к его назначению являются:
- Повышенное выделение мочевой кислоты с мочой;
- Признаки поражения почек;
- Образование тофусов;
- Плохо поддающаяся лечению диетой подагра.
Дозу подбирают индивидуально, лечение Аллопуринолом проводят длительно. Нормализация уровня мочевой кислоты происходит за четыре месяца.
При отсутствии патологии почек и низком уровне выделения мочевой кислоты назначают урикозурические препараты – Бенемид, Антуран, Дезурик. Препараты увеличивают объём мочи и снижают способность уратов к кристаллизации.
Медикаменты для женщин при болезни
Народные средства
Лечение подагры на ногах у женщин народными средствами проводят по согласованию с лечащим врачом. Обычно используют средства для приема внутрь и компрессы.
- Компресс из соли и меда. Для его приготовления берут ложку соли и две ложки меда. Тщательно смешивают и накладывают смесь на больной сустав. Держат в течение двух часов, затем смывают теплой водой;
- Примочки с ромашкой и бузиной. Цветки ромашки и бузины в равных количествах заливают стаканом кипятка. Дают остыть, затем в настое смачивают кусок ткани и прикладывают к больным суставам;
- Настойка сирени. 100 грамм свежих цветков сирени заливают литром водки и дают настояться в темном месте 7 дней. Затем принимают по 20 капель три раза в день.
Использование народных средств не всегда эффективно, а иногда может вызвать и обострение болезни.
Лечение подагры у женщин
Полностью излечить подагру за 1 день не представляется возможным. Однако можно перевести ее в фазу длительной ремиссии, на протяжении которой никакие симптомы подагры женщину беспокоить не будут, а тофусы прекратят свой рост. Терапия при данной болезни преследует 3 цели:
- купирование острого приступа;
- снижение интенсивности проявления хронической формы подагры и предотвращение ее рецидивов;
- недопущение развития осложнений.
Для купирования острого приступа подагры у женщин применяют такие препараты в домашних условиях:
- Нестероидные противовоспалительные препараты. Это может быть Ибупрофен или Индометацин. Но, все же, чаще с целью устранения воспалительного процесса используется Диклофенак. Достаточно выпить 1 таблетку, чтобы уменьшить боль и снизить температуру тела. Повторный прием медикамента может быть осуществлен только через 4-6 часов. Курс лечения – 5 дней. Диклофенак таблетки необходимо пить только после еды. Применять инъекции в этом случае можно только при тяжелом течении болезни.
- Препараты из группы ГКС – Преднизолон, Дексаметазон, Триамцинолон. Гормональные средства имеют много противопоказаний к приему, и могут быть назначены исключительно специалистом. Они показаны при тяжелом течении подагрического артрита.
- Средства, уменьшающие гиперурикемию. Такие препараты действуют на очаг воспаления, а также заметно снижают уровень мочевой кислоты в организме женщины. Урикозурические средства тормозят процесс образования уратов, препятствуя формированию тофусов. Но на уже возникшие новообразования они не влияют. Эффективными при подагре будут лекарства Антуран, Кетазон и Бутадион. Одним из самых часто назначаемых медикаментов при подагре является Алопуринол. Таблетки пьются в дозе 100 – 900 мг за 2-4 приема после еды. Продолжительность лечения составляет минимум 2 недели.
Причины и механизм развития болезни
Скопление солей мочевой кислоты может развиваться в двух случаях:
- У человека уровень содержания мочевой кислоты повышен, и его почки не могут справиться с ее выведением в полном объеме.
- При нормальном содержании мочевой кислоты не происходит полного ее выведения вследствие заболевания почек.
Основными факторами, провоцирующими развитие подагры у женщин являются:
- Возраст — в молодом детородном возрасте в организме женщины вырабатывается значительное количество эстрогенов (женских половых гормонов), участвующих в процессе выведения солей мочевой кислоты из организма. В период менопаузы уровень синтеза этих гормонов значительно снижается, что и провоцирует увеличение уровня мононатриевых уратов в крови.
- Генетическая склонность к развитию заболевания – подагра чаще поражает людей, чьи кровные родственники страдали от этой болезни.
- Заболевания, связанные с нарушением обмена веществ, в частности, ожирение, часто являются спутниками подагры.
- Погрешности в питании – злоупотребление белковыми продуктами, консервацией, копченостями и колбасами, крепким черным кофе и чаем, вином.
- Длительный прием некоторых препаратов – гипотензивных средств, мочегонных препаратов из группы гипотиазидов, ацетилсалициловой кислоты, некоторых антибиотиков, необходимых для лечения туберкулеза.
- Заболевания, влияющие на функционирование почек – гипертоническая болезнь, воспалительные и дистрофические болезни органов мочевыделительной системы, лейкемия, псориатические поражения внутренних органов, лимфома.
- Трансплантация почки приводит к повышенному риску развития почечной недостаточности и, как следствие, возникновению подагры. Препараты, которые назначаются для предотвращения отторжения при пересадке других органов могут спровоцировать увеличение уровня солей мочевой кислоты.
Диетотерапия
Методы лечения подагры у женщин обязательно должны включать правильное питание. При несоблюдении ПП лечение не даст нужного эффекта. Диетотерапия заключается в ограничении или полном отказе от следующих продуктов:
- Колбаса и колбасные изделия;
- Копчености;
- Пряные, острые и соленые блюда;
- Полуфабрикаты;
- Маринованные овощи;
- Концентрированные бульоны (из мяса и рыбы);
- Консервы;
- Бобовые культуры;
- Кофе и какао;
- Специи;
- Кондитерские изделия;
- Шоколад;
- Алкогольные напитки;
- Растительное масло низкого качества;
- Мед.
Также одними из самых главных провокаторов данного заболевания является морская капуста и фруктоза. Они способствуют росту мочевой кислоты. Кристаллики соли оседают на суставах и окружающих тканях.
Переизбыток фруктозы ведет к тому, что печень не успевает ее перерабатывать, а это уже становится причиной появления побочных продуктов (молочная кислота, токсины и т.д.). В дальнейшем в работе организма начинаются сбои, и нарушается обмен веществ.
При соблюдении правильного питания рекомендуется снизить потребление соли. Она не оказывает никакого воздействия на развитие подагры, но при поступлении в организм вызывает выход жидкости за пределы сосудов. После этого у женщин возникают отличительные особенности, напоминающие данную патологию, и развивается гемоконцентрация. Это способствует увеличению мочевой кислоты и скапливанию в суставах.
Для уменьшения неприятной симптоматики подагрического артрита следует увеличить потребление свежих овощей и фруктов. Их можно употреблять в свежем виде, отварном или пареном виде. Разрешается пить соки, в которых не содержится сахара. Разнообразить меню можно отварным нежирным мясом.
Строгая диета требуется только при обострении заболевания, а именно при покраснении подагры на ногах женщины.
Людям, которые страдают подагрой, желательно снизить в рационе количество:
- мяса, особенно красного (говядина, баранина, свинина, дичь);
- субпродуктов (печени, почек, легких);
- бульонов (они содержат большое количество пуринов);
- морепродуктов (в том числе креветок и икры);
- дрожжей (хлебобулочных изделий и пива).
Избавиться от подагры навсегда невозможно, можно постараться избегать развития ее приступов. Для этого необходимо придерживаться диеты, избегать стрессовых ситуаций и повышенных физических нагрузок, вести активный образ жизни.
Подагра: лечение
Если человеку диагностировали подагру, это значит, что ему придется не только принимать разные антибиотики и спазмолитики, но также менять полностью свою привычную жизнь и корректировать рацион. Врачи предупреждают, что полностью избавиться от неприятных симптомов этого заболевания практически нереально, но благодаря правильному лечению, вполне возможно держать недуг под контролем.
О том, как лечить подагру на ногах или на любой другой части тела, где произошло воспаление сустава, мы расскажем подробнее далее.
Медикаментозное лечение подагры в домашних условиях
Все фармацевтические лекарства от подагры можно условно поделить на две группы:
- Медикаменты, которые назначаются при лечении подагры у женщин и мужчин для того, чтобы снизить уровень мочевой кислоты в крови:
- Аллопуринол (лекарство имеет множество побочных эффектов, поэтому его нельзя принимать людям с почечными патологиями).
- Фебуксостат – эффективное лекарство, которое производится только в западных странах, поэтому его стоимость достаточно высока.
- Пеглотиказа – назначается, если подагра приобрела хроническую форму. Препарат выпускается в виде инъекций и вводится больному внутривенно. Он растворяет ураты, которые отложились на суставе.
- Пробенецид – назначается на этапе ремиссии заболевания. Препарат эффективно выводит мочевую кислоту из крови.
- Медикаментозные средства, которые назначаются при лечении подагры у мужчин и женщин, чтобы снять воспаления с пораженного сустава и обезболить его:
- Колхицин – выпускается в виде таблеток, которые нужно принять сразу же, как только случился болевой приступ подагры.
- Гидрокортизон или Преднизолон – это гормоны, которые отлично снимают воспалительный процесс, но негативно воздействуют на иммунную систему.
- Анальгин, Аспирин или Ибупрофен – отличные обезболивающие препараты, которые максимально быстро облегчат состояние больного подагрой человека.
Подагра: лечение народными средствами
Лечить подагру можно и в домашних условиях с помощью рецептов нетрадиционной медицины. Вот несколько хороших рецептов, которые можно использовать:
- Нужно делать ванночки из настойки ромашки и йода
- Пить отвар из еловых шишек или лаврового листа
- Запаривать рис и съедать его без специй и добавления масла
- Пить сок из черной редьки или настойку из корней малины
- Делать компрессы на пораженный состав из соли или свиного сала
- Мазать пораженные суставы самостоятельно приготовленной мазью из сливочного масла и водки
Подагра – это очень опасное заболевание, поэтому лечить ее исключительно народными методами не стоит. Доверьтесь профессионалам, которые пропишут специально для вас комплексное лечение.
Диета при подагре
Питание при подагре должно быть диетическим. Больной должен есть не менее 4 раз в день, но маленькими порциями. К тому же нужно обязательно выпивать не меньше 2 литров чистой воды. Врачи рекомендуют исключить из своего обычного рациона такие продукты при подагре:
- Мясо
- Консервы
- Копчености
- Соленую еду
- Жареные блюда
- Бобовые культуры
- Алкогольные напитки
- Наваристые бульоны
- Специи
- Сладости
- Сыр
- Малину
- Инжир
- Виноград
- Сыр
В меню при подагре должны входить:
- Блюда, приготовленные на пару
- Тушеные и печеные продукты питания
- Мясо птицы или кролика
- Морепродукты
- Крупы
- Овощи
- Орехи
- Ягоды
- Хлеб
- Компоты
- Чаи
- Морсы
- Фрукты
- Нежирные кисломолочные продукты
Методы лечения

При нарушении подвижности сустава женщина может обратиться к ортопеду.
Для подтверждения диагноза необходимо пройти следующие обследования:
- общий и биохимический анализ крови;
- общий анализ мочи для определения количества лейкоцитов;
- исследование синовиальной жидкости;
- пальпация тофусов;
- рентген воспаленного сустава.
Лечение подагры у женщин в домашних условиях направлено на:
- купирование болевого синдрома;
- профилактику деформации сустава;
- уменьшение частоты обострений и увеличение промежутков между ними;
- возвращение двигательной функции сустава;
- повышение работоспособности.

терапия проводится под диагностическим контролем, чтобы оценивать активность процесса.
Что касается физиотерапии, она включает в себя:
- электротерапию;
- магнитотерапию;
- массаж;
- УВЧ;
- лечебные ванны.
Данные методы позволяют:
- сократить количество приступов;
- снять боль;
- ускорить разрушение солей и их выведение;
- затормозить разрушение хряща;
- ускорить заживление поврежденных тканей.
Для достижения положительной и стойкой динамики потребуется пройти курс лечения из 10–12 сеансов.
ВАЖНО! Проходить данные процедуры можно только после разрешения врача, так как они показаны не во всех стадиях патологического процесса.
При острых приступах назначают «Колхицин». Это средство оказывает выраженный противовоспалительный эффект. Применяют исключительно по рецепту врача.

- по 0,5 мг каждый час до прекращения боли, но не более 6 мг/сутки;
- по 1 мг каждые три часа, но не более 10 мг;
- по 1 мг три раза в первый день и два раза в той же дозировке на следующий.
Обычно улучшение наступает через 12 часов.
Еще один метод терапии заключается в приеме НПВС, например, ибупрофена и диклофенака.
При невозможности лечения «Колхицином» и НПВС назначают кортикостероиды, например, преднизолон. Курс лечения – 5 дней по 30–35 мг.

- жареных и копченых мясных продуктов;
- бобовых, консервированных продуктов;
- приправ и пряностей.
Также рекомендуется снизить употребление соли. Нежелательно употреблять в пищу наваристые супы и бульоны. Категорически под запретом:
- алкоголь;
- сладости;
- кофе;
- крепкий чай.
СОВЕТ! Рекомендуется пить достаточное количество чистой воды с легкой щелочной средой для нейтрализации действия кислот в организме.
Добиться полного лечения подагры невозможно, достижения современной медицины могут только создать условия для того, чтобы заболевание находилось в постоянной стадии ремиссии.
Лечение подагры
Комплексная терапия подагры должна быть пошаговой. Она состоит из трех этапов:
- купирование острого приступа (подагрического артрита);
- медикаментозная коррекция избытка мочевой кислоты;
- диета и профилактика повторных обострений.
При подагре лечение проводится в домашних условиях. Острый приступ является показанием к соблюдению строгого постельного режима. Конечность, суставы которой поражены воспалительным процессом, целесообразно держать в приподнятом положении, подложив под них что-то мягкое (свернутое одеяло или подушку).
Принципы лечения медикаментозными препаратами:
Терапию специальными препаратами, действие которых направлено на снижение гиперурикемии, нельзя начинать во время обострения заболевания.
Подобные средства принимают длительно, годами, делая небольшие перерывы (не более 4 недель) во время нормализации содержания мочевой кислоты в крови.
При подборе препаратов крайне важно учитывать тип нарушения обмена пуринов (смешанный, метаболический, почечный).
Медикаментозная терапия при подагре направлена на решение двух основных задач:
- Снижение уровня мочевой кислоты в организме пациента;
- Купирование острого воспалительного процесса и снятие боли.
Чем раньше больной пройдет обследование, пересмотрит свои привычки и приступит к лечению, тем больше вероятность достижения стойкой ремиссии.
- Аллопуринол. Применение Аллопуринола позволяет уменьшить число обострений подагрического артрита, попутно устраняя риск образования в мочевых путях уратных камней. Минимальная эффективная доза препарата подбирается индивидуально для каждого больного, чтобы снизить возможные побочные действия.
- Фебуксостат — действует аналогично аллопуринолу. Рекомендуется к применению пациентами с поражениями почек и печени средней и легкой степени.
- Пеглотикейз — раствор для внутривенного применения, содержащий энзимы, растворяющие кристаллы мочевой кислоты. Применяется при прогрессирующем, сложноконтролируемом течении подагры.
- Пробенецид – принимается внутрь, способствует ускоренному выведению мочевой кислоты почками.
При подагрической атаке сначала купируются ее проявления:
- покой;
- холод на сустав;
- НПВС (Напроксен, Диклофенак) в таблетках или инъекциях;
- в тяжелых случаях внутрисуставное введение глюкокортикостероидов или в/в Колхицин.
Курсовое лечение, предотвращающее рецидивы:
- НПВС (нивелируют воспаление, влияют на ЖКТ);
- кортикостероиды (при длительном приеме снижают иммунитет и истончают костную ткань);
- Колхицин (влияет на кровь и ЖКТ);
- витамины С, Р (способствуют выведению уратов);
- урикодепрессивные средства (Аллопуринол, Оротовая кислота) уменьшают концентрацию мочевой кислоты, назначаются при гиперурикоэмии;
- урикозурические средства (Кетазон, салицилаты) улучшают эвакуацию мочевой кислоты из организма при показателе ее выведения менее 3,56 ммоль/сут.
Физиотерапия
Физиотерапевтические процедуры помогают окончательно купировать воспаление в суставах при подагре. Их назначают исключительно после медикаментозного уменьшения симптомов артрита. В остром периоде болезни любые методы физиотерапии категорически противопоказаны.
Какие методики используют:
- аппликации парафина и озокерита,
- целебные грязи,
- УВЧ,
- магнитотерапию,
- электрофорез,
- фонофорез лекарственных препаратов.
Операция при подагре
Крайняя мера при лечении – проведение операции по удалению тофусов. Прибегают к ней редко, только в тех случаях когда:
- Отложения уратов очень велики;
- Проведённое лечение не эффективно – тофусы не рассасываются;
- Тофусы проросли в мягкие ткани;
- Деформации сустава столь велики, что предполагается его разрушение.
Своевременное распознавание и начало рационального лечения дает прогностически благоприятные результаты. Факторами, усугубляющими прогноз подагры, являются молодой (до 30 лет) возраст, сочетание мочекаменной болезни и инфекций мочевыделительного тракта, отягощенный соматический анамнез (сахарный диабет, артериальная гипертензия), прогрессирование нефропатии.