Дегенеративные изменения поясничного отдела позвоночника
Содержание:
Профилактика
Рекомендации специалиста помогут снизить вероятность развития патологий опорно-двигательного аппарата:
- При сидячей работе следует часто вставать и делать мини-разминку.
- Исключите длительное пребывание на холоде, чрезмерные нагрузки.
- Рацион должен содержать достаточное количество полезных минеральных веществ и витаминов.
- Следует регулярно выполнять упражнения, укрепляющие мышечный корсет.
- Откажитесь от вредных привычек.
Посещать невролога необходимо при первых проявлениях дискомфорта, скованности, боли в области позвоночника. Гораздо легче остановить заболевания на начальных стадиях его развития.
Симптоматика
Первые изменения в шейном отделе могут никак не проявляться, и во многих случаях начинают сильно беспокоить уже в поздней стадии. Нередко больные приходят к специалистам с жалобами на работу сердца или головные боли, которые являются следствием нарушения структуры позвоночника
Чтобы вовремя начать лечение и полностью восстановить организм, стоит обратить внимание на перечисленные симптомы
Симптомы:
- боль в шейном отделе, которая усиливается во время движения головой;
- онемение верхних конечностей;
- повышенная утомляемость, проблемы со сном;
- белые пятна перед глазами, снижение слуха;
- тошнота;
- гипертония.

Самый первый симптом – это боль и хруст в шейном отделе. Это говорит о смещении положения позвонков и как результат – пережатии нервных окончаний. Если на этом этапе не начать лечение, то к симптомам добавляются головные боли, нарушения работы рук, снижение зрения и слуха. На этапе сложных нарушений боль становится постоянным спутником, отдает в плечи и руки. При этом у всех больных с признаками патологических изменений в шейном отделе наблюдается постоянное нервное напряжение, связанное с фоновыми болевыми ощущениями.
Симптомы
На раннем этапе заболевания сложно обнаружить какие-либо признаки, поэтому ДДЗП сложно диагностировать.
Среди основных симптомов выделяют следующие:
- ноющая боль в области позвоночника;
- боль, усиливающаяся при движении, поворотах, наклонах, после физических нагрузок;
- быстрая утомляемость и слабость;
- частые головные боли;
- затухание боли в период отдыха, во время сна;
- скованность в позвоночнике, тугоподвижность;
- боли, отдающие или «простреливающие» в область плечевого пояса, ягодиц, ног;
- боли, «отраженные» во внутренние органы (желудок, сердце);
- проблемы с мочеиспусканием или дефекацией;
- скачки артериального давления;
- нарушение зрения или слуха;
- ощущения покалываний или «мурашек» по коже;
- раздражительность, депрессия.
В зависимости от того, какая область позвоночника поражена, признаки заболевания будут отличаться.
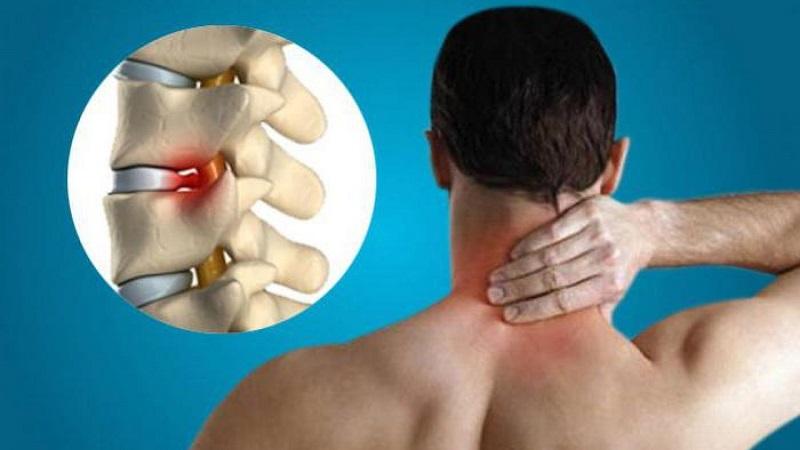
В шейном отделе это:
- боль в затылке, шее, воротниковой области;
- звон, шум, заложенность в ушах;
- головокружения, обморок;
- тошнота;
- затуманенность в глазах, ухудшение остроты зрения, «мушки» в глазах;
- недостаток воздуха, ощущения удушья, одышка;
- скачки артериального давления.
В грудном отделе это:
- сильная боль после длительного нахождения в статической позе;
- боль при поворотах, подъеме тяжестей, подъеме рук вверх;
- ощущение сдавливания в области грудной клетки;
- боли при вдохе и выдохе;
- тупая боль между лопатками;
- озноб и «мурашки» по коже;
- изжога, тошнота, расстройства кишечника.
Симптомы дистрофических изменений пояснично-крестцового отдела это:
- ноющая или простреливающая боль в области поясницы;
- боль, «отдающая» в ягодицы и ноги;
- слабость в ногах;
- снижение порога рефлексов;
- нарушения в работе мочеполовой системы и кишечника (поносы, запоры, проблемы с мочеиспусканием или дефекацией).
Какой врач лечит дегенеративные изменения позвоночника?
https://youtube.com/watch?v=CANeIF3y8uw
Обнаружив у себя тревожные симптомы, следует немедленно обратиться к врачу-неврологу. Только своевременное начало терапии позволит остановить прогрессирование заболевания.
В зависимости от причин и провоцирующих факторов, в ходе составления плана лечения могут быть привлечены другие профильные специалисты (остеопат, мануальный терапевт, эндокринолог, диетолог, инфекционист, пульмонолог).
Самое время рассмотреть, как лечить возникшее заболевание. Стоит в этом случае отметить, что терапия полностью будет зависеть исключительно от характера и развития самого повреждения.
Если имеют место острые проявления развития заболевания, стоит выделить следующие консервативные методики лечения:
- Осуществление пункции коленного сустава, способной устранить его последующую отечность, восстановить подвижность всего элемента. В ряде случаев может потребоваться и проведение нескольких процедур, что может быть связано (к примеру) с протеканием процесса активной экссудации;
- Назначение самых разных анальгетиков медицинским персоналом, среди которых особенное место занимают именно наркотические препараты, способные лучшим образом избавить пациента от болезненных ощущений;
- Назначение многочисленных хондропротекторов, способных максимально обеспечить насыщение самого организма всеми необходимыми веществами для последующего восстановления поврежденного участка;
- Прием средств противовоспалительного характера, которые помогут избежать осложнения и не вызовут инфекционного расстройства;
- Когда речь заходит о реабилитации после полученной травмы, стоит отметить использование соответствующих физиотерапевтических методов, среди которых отдельное место отводится озокериту, ионофорезу, УВЧ;
- Врачи практикуют накладывание на поврежденную ногу шину на срок до двух недель, в результате чего обеспечивается максимально возможная фиксация сустава, исключаются какие-либо подергивания, даже незначительное воздействие.
Методы лечения
Обычно предпочтение отдается консервативным методам лечения. Хирургическое вмешательство нужно крайне редко, его применяют только в тех случаях, когда вышеуказанные изменения начинают серьезно сказываться на работе внутренних органов человека. Но и в этом случае предпочтительным является первоначальная попытка избавиться от проблемы с помощью консервативных методов лечения.
Консервативный метод лечения
В этом случае предпочтение отдается всем возможным способам лечения, которые дают возможность избежать операции. Поскольку все же чаще всего приходится сталкиваться именно с лечением остеохондроза, то методику консервативного лечения именного этого заболевания мы и рассмотрим. Стоит также отметить, что большинство заболеваний позвоночника и суставов лечатся примерно одинаковыми методами, различия обычно проявляются в наличии некоторых специфических препаратов. Например, при заболеваниях суставов активно используются различные хондропротекторы, а при постоянных спазмах мышц – миорелаксанты.
Начинается лечение обычно с нескольких дней постельного режима. При этом такой режим не отменяется сразу, двигательная активность человека должна восстанавливаться постепенно, в соответствии с улучшением общего состояния пациента.
Основным лекарственным препаратом, который применяется в такой ситуации, являются нестероидные противовоспалительные препараты. Они дают возможность снять воспаление и отек, благодаря чему уменьшается компрессия нервного окончания, а соответственно – слабеет или полностью отступает боль. Эти препараты достаточно эффективны, но врач должен четко соизмерять ожидающуюся от них пользу со сроком применения и дозами препарата, поскольку они имеют очень неприятные побочные эффекты, которые сказываются, обычно, в первую очередь на работе желудочно-кишечного тракта.
При необходимости могут использоваться анальгетики и другие обезболивающие препараты. Но в этом случае пациент должен понимать, что отсутствие болевого синдрома вовсе не является признаком полного выздоровления – это просто временный эффект от действия лекарств. Они нужны в первую очередь для того, чтобы улучшить общее состояние пациента. Излишне активные движения в такой ситуации нанесут дополнительный вред.
После того, как боль удалость устранить, или серьезно уменьшить, а воспаление и отек прошли, начинается следующий этап лечения. В этом случае для восстановления нормальной работы мышечного корсета и связочного аппарата, а также устранения остаточных болевых ощущений используются различные физиотерапевтические методы, а также массаж и лечебная гимнастика.
Следует отметить, что только два последних метода давно и в полной мере доказали свою эффективность. Но и при этом необходимо помнить, что массаж должен выполняться квалифицированным специалистом, а упражнения ЛФК должны подбираться врачом под ваш индивидуальный случай.
источник
Причины развития негативных процессов
Дегенеративные и дистрофические нарушения могут быть спровоцированы следующими причинами:
- Врожденные аномалии позвоночника, при которых нарушено кровообращение в позвонках, что вызывает развитие дистрофии;
- Наследственные заболевания, связанные с расстройством питания хрящей;
- Нарушение осанки, из-за чего нагрузка на хребет возрастает, развивается остеохондроз;
- Неправильный образ жизни ведет к появлению спазмов сосудов, нарушению кровообращения. Особенно актуально это у курильщиков и тех, кто имеет лишний вес;
- Травмирование позвоночника вызывает дегенерацию. В фиброзных кольцах могут появиться трещины и разрывы, вследствие чего защита диска ослабевает;
- Вирусные и инфекционные болезни;
- Возрастные особенности организма. С возрастом хрящевая ткань начинает утрачивать жидкость, становится сухой, диски уплотняются и теряют функцию амортизации;
- Наличие межпозвоночных грыж.
Причины возникновения
- Возрастные изменения организма, связанное с этим ухудшение кровоснабжения позвоночника.
- Нарушения обмена веществ, приводящее к дистрофическим процессам в межпозвоночных дисках.
- Посттравматические изменения, в том числе и родовые травмы женщин.
- Повышенные нагрузки на позвоночник, вследствие неправильного распределения спортивных нагрузок или характера работы.
- Нарушение гормонального фона (чаще у женщин).
- Вредные привычки, интоксикация алкоголем и никотином.
- Ожирение.
- Занятия ходьбой и бегом по плотной, твердой поверхности (асфальтовое покрытие).
- Неправильная осанка.
- Профессии, где присутствует вибрационный фактор (бурильщики, полировщики, шлифовщики и другие, связанные с использованием механизмов).
- Генетические факторы и врожденные болезни.
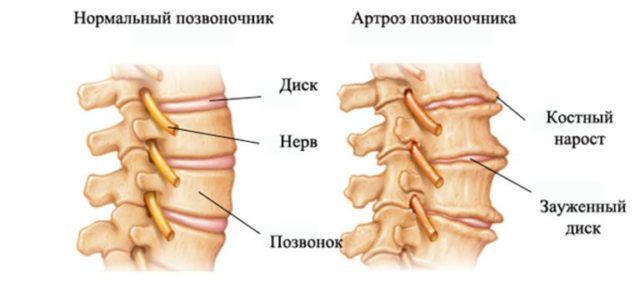
Стадии дегенерации межпозвонковых дисков
https://www.youtube.com/watch?v=5ydZZ6FFaRs
Прогрессирование дегенеративных изменений можно разделить на следующие фазы:
Дисфункция
- могут возникнуть разрывы в фиброзной оболочке диска с раздражением дугоотростчатых суставов на затронутом уровне;
- нарушается подвижность суставов, появляется локализованная боль в позвоночнике, мышечный спазм и снижение диапазона движений.
Нестабильность
- диск теряет жидкость, что приводит к обезвоживанию и уплощению диска. Дугоотростчатые суставы и суставная капсула ослабевают, что приводит к нестабильности;
- у пациента возникают боли, изгиб позвоночника меняется, диапазон движений снижается.
Рестабилизация
- тело реагирует на нестабильность, формируя костные наросты, называемые остеофитами, которую обеспечивают стабильность позвоночника. Появление остеофитов может привести к стенозу (сужению) позвоночного канала;
- на этом этапе боль в позвоночнике может даже уменьшиться, но при этом частота онемений и потери функций растет. У пациентов могут развиться симптомы, ассоциирующиеся с сужением позвоночного канала. Высок процент развития синдрома «конского хвоста».
Симптомы
Боль в спине — основной симптом проблем с позвоночником
Говорить о симптомах, присущих дегенеративно-дистрофическим процессам в позвоночнике, можно долго. Их много, и для каждого отдельного случая и конкретного заболевания они разные. Хотя можно выделить самые основные. Это:
- Болевой синдром в области дегенеративных изменений, который может быть совершенно любого типа. Так, боли могут быть острыми и колющими, тянущими и ноющими, длительными и кратковременными, жгучими и опоясывающими и так далее.
- Ограничение подвижности в пораженном участке позвоночного столба.
- Онемение конечностей, верхних и нижних (в зависимости от места локализации болезни).
- Ощущение мурашек, онемения в области повреждения позвонка.
- Нарушение полноценного функционирования внутренних органов.
- Половая дисфункция.
Степени тяжести повреждения МКС
С учетом того, насколько серьезная травма мениска, врач будет назначать терапию. А степени повреждения бывают следующие:
- 1 степень, когда происходит небольшой разрыв, болевые ощущения незначительные, имеется припухлость. Симптомы исчезают сами по себе через пару недель.
- 2 степень средней тяжести. Проявляется острой болью в колене, отечностью, движения ограничены. При малейшей нагрузке появляется боль в суставе. Если имеется такой разрыв мениска коленного сустава, без операции его можно вылечить, но без соответствующей терапии патология становится хронической.
- 3 степень разрыва самая тяжелая. Имеется не только боль, отек, но и появляется кровоизлияние в полость сустава. Мениск почти полностью размозжен, эта степень требует обязательного хирургического лечения.
Пациенты зрелого возраста на такие «мелочи» могут не обратить внимания.
Третья стадия повреждений проявляет себя ещё резче, нежели дегенеративные изменения медиального мениска 2 степени. Острая боль, чувство «заклинившего» сустава, синюшно-багровый цвет кожи над проблемной зоной….
Двигать коленом пациент обычно не в состоянии. Специалистам придётся сильно постараться, чтобы устранить столь тягостные недомогания.
Заметив, что дискомфорт в суставе стал частым явлением, поторопитесь к доктору. Иначе не исключено, что через какое-то время даже небольшая прогулка покажется вам испытанием.
Дистрофическое изменение мениска 1 степени характеризуется небольшими (частичными) повреждениями (рога мениска в т.ч.), болевыми ощущениями в области коленного сустава и его припухлостью. Подобные признаки перестают быть заметными через 3 недели после появления.
К изменениям медиального мениска 1 степени принадлежат травмы, полученные в результате прыжков, перемещений по наклонной плоскости, приседаний, выполненных с чрезмерной нагрузкой на колено.
В организме человека есть места, в которых ощущается повышенная нагрузка. К таким следует отнести хрящевые диски между позвонками и мениски коленного сустава. Со временем происходят дегенеративные процессы латерального (наружного) и медиального (внутреннего) менисков.
Результат этой патологии может доставить больному человеку большое количество неприятных ощущений.
Методы лечения
После обследования, когда диагноз уже установлен, доктор определяет самые подходящие для вас методы лечения. Терапия обычно направлена на борьбу с болевыми ощущениями, замедление процессов дистрофии, укрепление мышечных тканей, восстановление хрящей и костей. Также лечение должно способствовать улучшению подвижности позвоночника. Для нормализации этих процессов используют различные методики.
В период острого течения заболевания применяют вытяжение позвоночника. Ещё ограничивают его подвижность при помощи специфических ортопедических корсетов. Важна и терапия медикаментами. Кроме таблеток НПВП, применяют блокады новокаином или гормональные уколы. В период ремиссий показан лечебный массаж, ЛФК и физиопроцедуры. Если же при консервативном лечении результаты не наблюдаются, не прекращаются мощные болевые ощущения, то применяют оперативное вмешательство.
Важно полностью следовать рекомендациям специалиста. Такая терапия длится несколько месяцев
Если же она была начата своевременно и больной был терпелив, есть возможность за год полностью восстановить нормальное функционирование позвоночника.
Традиционные методики
Работа хирурга в терапии нужна лишь в крайнем случае, если дегенеративные поражения начинают плохо отражаться на функционировании внутренних органов пациента. Но даже в этом случае лучше сначала попробовать всевозможные консервативные методики терапии пред тем, как ложиться на операционный стол. Потому как хирургическое вмешательство при травмах позвоночника очень рискованно даже в нашей современной действительности.
Первой задачей лечения есть снятие воспалённых процессов и боли. Для достижения такого эффекта пациенту показан постельный режим. Ему прописывают анальгетики, миорелаксанты (устраняют спазмы мышц), противовоспалительные препараты или хондропротекторы, если поражены суставы. От применения таких препаратов обычно наблюдается положительный эффект, но доктору требуется чётко соизмерить пользу от лечения позвоночника с побочными эффектами. Учтите, такие лекарства изначально сильно сказываются на функционировании ЖКТ.
Как боль прошла или хотя бы уменьшилась, требуется восстанавливать мышечную работу, а также функции связок. Для этого применяют физиотерапию, лечебную гимнастику и массаж. Массаж при заболеваниях позвоночника может делать только опытный и проверенный специалист, а комплекс ЛФК должен подбирать вам врач индивидуально.

Народные средства
Многие из народных средств используются для терапии спины. Они требуются для избавления пациента от болезненности, и восстановления процессов регенерации в видоизменённых тканях столба позвоночника. Есть отличные рецепты для приёма вовнутрь и наружного нанесения:
- Настойка сабельника. Она непросто снимет острую боль, но и поспособствует предупреждению обострений заболевания в дальнейшем. Для её приготовления, вам нужно будет 100 грамм свежего сабельника/1000 миллилитров водки. Настаивайте состав в темноте при комнатной температуре в течение трёх недель. Принимайте приготовленную настойку по столовой ложке, предварительно растворив её в 250 миллилитрах воды, трижды в день перед употреблением пищи. Курс лечения займёт 1 месяц.

Компресс из мёда и картошки. Он снимает боль в спине. Для приготовления возьмите сырого картофеля, натёртого на мелкой тёрке и мёда в равных пропорциях, эти ингредиенты смешайте. Данную смесь распределите по поражённому участку, сверху обмотайте натуральной тканью и полиэтиленом. Держите компресс около 2-х часов, делайте 1-2 процедуры в день. Обычно, на 5 или 7 день боль спадает.
Для изготовления растирки, вам нужно будет 200 грамм адамова корня, который натрите на мелкой терке, и 500 миллилитров водки. Кашицу из корня адама залейте водкой и настаивайте 5 дней при комнатной температуре. Растирание делайте перед тем, как ложитесь спать. Курс терапии состоит из 10-15 процедур.
Загрузка …
Лечение
Все способы лечения дегенеративных и дистрофических патологий позвоночника условно делят на две группы. Консервативные методы подразумевают применение медикаментов, физиопроцедур, ортопедических бандажей. Весьма эффективным считается комплексный подход к решению проблемы.
Хирургическое вмешательство рекомендуют крайне редко. При этом оно должно быть оправдано стремительным развитием патологического процесса либо нецелесообразностью консервативного лечения.
Медикаменты
Терапия заключается в назначении препаратов, позволяющих снять боль, воспаление, улучшить кровообращение и состояние хрящевой ткани:
- Противовоспалительные препараты (Нимесил, Диклофенак, Ибупрофен).
- Лекарства, улучшающие проходимость сосудов (Актовегин, Тринтал, Пирацетам).
- Болеутоляющие медикаменты (Анальгин, Оксадол, Трамал).
- Спазмолитики (Лидокаин, Новокаин, Бипивукаин).
- Хондопотекторы помогают восстановить структуру хрящевой и костной ткани (Румалон, Хондролон, Хондролитин).
Физиотерапия
Методы физиотерапевтического лечения активно применяют в борьбе с прогрессированием дегенеративно-дистрофических процессов в области позвоночника:
- Лазер оказывает комплексное воздействие. В ходе процедуры достигается противовоспалительный, обезболивающий и регенерирующий эффект.
- Вибрационный метод подразумевает применение ленточных вибромассажеров.
- Магнитотерапия – специальный аппарат оказывает воздействие на обрабатываемую область на клеточном уровне.
- Электротерапия – процедура предусматривает местное воздействие на ткани. В ходе ее проведения улучшается кровообращение, вследствие чего и наступает облегчение.
- Ударно-волновая терапия – инновационная методика, основанная на влиянии акустической волны на пораженный участок. После процедуры улучшается микроциркуляция в тканях и обменные процессы, уменьшается боль, отечность.
Мануальную терапию и массаж часто сочетают с другими физиопроцедурами.
Физкультура

Существует несколько комплексов упражнений, позволяющих улучшить состояние. Лечебная зарядка для людей, страдающих дегенеративными изменениями в поясничном, грудном или шейном отделе позвоночника, улучшает обменные процессы и кровообращение:
- Начинать следует с разминки. Выполняются круговые вращения головой, затем руками (пальцами держаться за плечи) и туловищем вокруг оси, руки при этом надо держать на поясе. При этом нужно избегать резких движений.
- Встать ровно, пальцы сложить в замок над головой. Выполнять движения шеей из стороны в сторону (10 раз). Направление головы при этом не изменять.
- Лечь на пол, руки и ноги ровными нужно поднять перпендикулярно к поверхности пола. Затем расслабленным туловищем выполняют движения, имитирующие змеиное ползание.
Регулярное выполнение упражнений формирует правильную осанку, укрепляет мышечный корсет. В результате дегенеративные процессы замедляют свое развитие.
Оперативное лечение
В современной медицине успешно применяют различные хирургические способы борьбы с прогрессированием дегенеративных процессов в позвоночном столбе:
- Ламинэктомия.
- Вапоризация лазером.
- Декомпрессия (передняя, заднебоковая).
- Фораминотомия.
- Фасетэктомия.
При значительных повреждениях проводят стабилизирующие операции с применением титановых имплантов.
Лечение
симптоматические средства для лечения вторичных симптомов.на начальных этапах заболевания избавиться от патологии можно путем коррекции осанки;сопутствующие изменения органов грудной клетки при сдавлении нервов.
Лечение спондилоартроза направлено на замедление дегенеративных процессов в хрящевой ткани, купирование боли.Особенностью грудного отдела позвоночника является то, что остистые отростки позвонков наиболее длинные, что определяет специфику соединения позвонков между собой.
https://www.youtube.com/watch?v=xGOaAQliyeg
Кроме того, в области шейного отдела позвоночника диски наиболее тонкие. В силу вышеперечисленных особенностей поражения грудного отдела позвоночника наблюдаются намного реже, нежели шейного отдела позвоночника.
Терапия этой группы заболеваний с изменениями грудного отдела хребта направлена на восстановление структуры хрящевой ткани и снижение воспалительной реакции. Для этого используются:
- Лёжа на спине поднять вверх ноги и голову. Удерживаться в таком положении несколько секунд.(вытяжение на плоскости, подводное вытяжение). Вытяжение
- Половая дисфункцияНа третьей стадии нарушается кровообращение, обусловленное сдавливанием корешкового сосуда, что влечет развитие ишемии. Помимо усиливающейся боли, третья стадия отмечается:
- ЗаключениеВышеописанные лечебные процедуры применяются в комплексе или по отдельности. Тактику и схему терапии заболевания подбирает врач у каждого пациента индивидуально.
- малейшие вторичные симптомы заболевания требуют консервативной коррекции;Вышеописанные симптомы наблюдаются при снижении 2/3 высоты межпозвонковой щели. Величина просвета оценивается по снимку при выполнении рентгенографии грудного отдела позвоночника в прямой и боковой проекциях.
- С этой целью назначаются хондропротекторы. Данные препараты улучшают качество синовиальной жидкости и питание хрящевой ткани.Грыжи в данной ситуации формируются редко, зато остеохондроз развивается очень часто. Он характеризуется образованием остеофитов (костных наростов). Если спиноцеребеллярная патология имеет выраженную неврологическую симптоматику, то симптомы поражения грудного отдела позвоночника могут быть слабо выраженными или вовсе отсутствовать. Этому способствует расположение нервных корешков. В том случае, если дегенеративно-дистрофические заболевания затрагивают суставы, то может возникать болевой синдром.противовоспалительные препараты (кетанов, диклофенак);Как показывает статистика, более 80% населения страдают от различных заболеваний. вызываемых дегенеративно-дистрофическими изменениями позвоночника. Также отмечается увеличение этого показателя в связи с особенностями современной жизни.
- считается самым опасным методом.
- частичным или временным онемением в нижнем поясе конечностей;Возьмите любого человека: каждый хоть раз в жизни страдал от болей в пояснице. Медицинская статистика гласит: 20% жалуются на поясничные боли постоянно, а 1-3% необходимо хирургическое лечение.
Решая, как вылечить грудной остеохондроз, врач подбирает оптимальную тактику с использованием нескольких лечебных процедур.
только комбинированными процедурами в течение длительного и последовательного курса можно добиться улучшения состояния;
4-я степень дегенерации позвоночникаДля ликвидации болевого синдрома используются обезболивающие средства. Нередко лечение включает миорелаксанты. Кроме того, используется вытяжение позвоночника, физиотерапия, лечебная гимнастика, иглорефлексотерапия.
В последнее время большой популярностью пользуются лечебные пластыри. Они устраняют боль и воспаление.Такие поражения протекают по типу остеоартроза или спондилоартроза. Боль способна появиться и при повреждении нервных окончаний. Боль может локализоваться в области грудного отдела позвоночника или между лопатками.
хондропротекторы – группа средств, восстанавливающих структуру хрящей и улучшающие их трофику (терафлекс, хондроитин);
Спондилез позвоночника шейного отдела
Спондилез позвоночника шейного отдела – дистрофически-дегенеративное заболевание, провоцирующее разрастание остеофитов (костных выростов по краям позвонков).
Развивается спондилез вследствие наличия патологических заболеваний позвоночника (остеохондроза, спондилоартроза) плюс малоподвижный образ жизни, длительное пребывание в сидячем положении (при работе на компьютере, к примеру).
Лечение деформирующего спондилеза
К сожалению, спондилез не излечивается полностью, но при грамотном лечении он не будет доставлять в вашу жизнь излишний дискомфорт
Лечение спондилеза направлено на устранение воспаления, купирование болевого синдрома. Для этого врачи назначают анальгетики, а также противовоспалительные средства. Если у больного спондилезом наблюдается выраженный спазм мышц, назначаются специальные препараты – миорелаксанты, способствующие их расслаблению.
Для лечения спондилеза используют витамины, содействующие улучшению обменного процесса внутри хрящевых тканей и пораженных суставов.
Для лечения заболевания применяется вытяжение позвоночника (тракционная терапия), эффективна иглорефлексотерапия. Но, пациенты с диагнозом «спондилез шейного отдела» должны знать, что это заболевание хронического характера. А потому полностью излечиться от него невозможно. Медикаменты только облегчат состояние больного, но причину не устранят. А остановить дегенеративные изменения (образование костной ткани) можно с помощью комплексного лечения, наряду с лекарствами применять физиопроцедуры, массаж, регулярные занятия лечебной гимнастики для укрепления мышц спины и шеи.
Когда симптомы умеренные или серьёзные
Если проблема никуда не уходит, то Вам необходимо проконсультироваться со специалистом. Врач проведёт полный медицинский осмотр для определения возможной причины появления симптомов и направит вас на дополнительные диагностические исследования.
Вариант операции может быть рассмотрен при наличии следующих симптомов:
- боль не проходит, становится только хуже;
- неврологическая симптоматика продолжает нарастать;
- развитие или усиление мышечной слабости;
- онемение или парастезия усиливаются;
- вы страдаете от таких тяжёлых симптомов, как потеря контроля над мочеиспусканием или дефекацией.
Причины
Очевидные факторы риска дегенеративного изменения
Прежде всего нужно сказать, что процесс дегенеративных изменений связан в большинстве случаев со старением дисков. Также он может быть обусловлен ухудшением кровоснабжения и процесса обмена веществ в определенном участке позвоночного столба. Все это, в свою очередь, имеет свои причины. А именно:
- Чрезмерные нагрузки на опорно-двигательную систему организма постоянного или временного характера.
- Различные травмы в области позвоночно-двигательных сегментов.
- Спортивные перегрузки организма, в том числе и позвоночника.
- Сидячий образ жизни.
- Ожирение.
- Старение организма.
- Травмы при родовой деятельности.
- Воспалительные болезни.
- Несоблюдение правильной осанки тела.
- Длительное пребывание позвоночника в одном положении, особенно в полусогнутом.
- Неправильное питание.