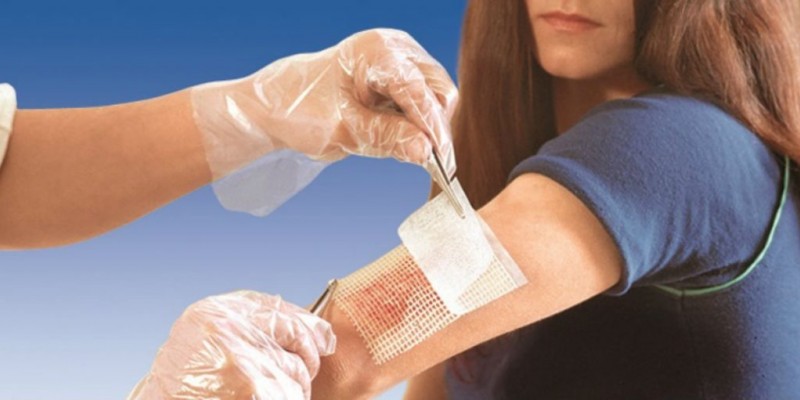
Первичная хирургическая обработка раны
Содержание:
Алгоритм перевязки чистой раны
Чистой считается рана, не имеющая никаких признаков инфицирования, то есть та, в которой нет воспалительного процесса, нагноения, покраснения кожи вокруг раны, где не нарушены нормальные процессы заживления.
Если рана чистая, у пациента не наблюдается повышений температуры и сильных болезненных ощущений. Основной задачей медицинского персонала при наличии у пациента чистой травмы является предотвращение ее возможного инфицирования.
Перевязка чистой раны происходит при наличии показаний, которыми являются:
- Помещение в поврежденный участок после операции дренажной трубки или тампона.
- Вторые сутки после проведения операции. В этом случае перевязка послеоперационной раны проводится с целью оценки состояния швов и поверхности будущего рубца.
- Промокание наложенной повязки кровью.
- Наступление времени, когда необходимо снимать наложенные швы.
Для проведения перевязки следует подготовить следующие инструменты и материалы:
- Стерильный лоток и второй лоток, предназначенный для складывания использованных материалов.
- Стерильные пинцеты.
- Стерильный перевязочный материал, состоящий из марлевых салфеток по размеру раны, марлевых тампонов для обработки, бинтов и пластыря.
- Медицинские перчатки и маска.
- Чистая ткань.
- Антисептические растворы, предназначенные для обработки кожи вокруг повреждения и рук медицинского персонала.
- Антисептики для обработки поверхности раны.
- Специальные растворы для обработки поверхностей и материалов после проведения перевязки.
Процесс перевязки чистой раны проводится в три этапа. Первым из которых является подготовительный, заключающийся в проведении дезинфекции рук, для чего их необходимо тщательно вымыть с мылом, а, затем, обработать антисептическим раствором. После этого следует надеть стерильные перчатки, а также медицинскую маску. Далее нужно подготовить перевязочный стол, для чего его протирают дезинфицирующим раствором и накрывают чистой простыней. Большинство перевязок проводится при лежачем положении больного.
Во время основного этапа процедуры осуществляется удаление с раны грязной повязки, обработка самой травмы и кожи вокруг нее, а также наложение чистого перевязочного материала.
Важно помнить о том, что все манипуляции на этом этапе должны обязательно выполняться при помощи пинцетов. Нельзя прикасаться к ране и перевязочному материалу руками, даже если на них надеты стерильные медицинские перчатки
Алгоритм проведения перевязки чистой послеоперационной раны заключается в следующем:
- С раны следует удалить грязную повязку. Делается это с помощью пинцета. Если повязка присохла к ране, например, на участках, где образовались комки запекшейся крови, следует промочить повязку раствором антисептика или перекиси водорода, после чего аккуратно снять грязный перевязочный материал.
- Провести тщательный осмотр раны визуально, а также используя метод пальпации, но при этом нельзя нажимать на поверхность самой травмы и швов, пальпировать следует зону вокруг имеющегося ранения. Также следует оценить и состояние наложенных швов.
- Далее проводится обработка самой раны и поверхности кожи вокруг нее, для чего используется раствор антисептика. В этом растворе с помощью пинцета смачивается стерильная марлевая салфетка и затем, ею проводится обработка. Сначала следует аккуратно протереть кожу вокруг ранения, не пропуская ни одного участка кожи. После этого салфетку необходимо сменить на чистую, смочить ее в антисептике и провести обработку поверхности поврежденного участка и наложенных швов. Поверхность раны, как и наложенные швы, обрабатывается только промокательными движениями.
- После обработки поверхность кожи вокруг раны и само повреждение следует немного просушить, после чего наложить стерильную повязку. Марлевая салфетка, используемая для подложки должна быть по размерам немного больше имеющейся травмы. Закрепление салфетки осуществляется с помощью пастыря или бинта.
Последним этапом перевязки является проведение обработки перевязочного стола и всех использованных инструментов, а также рабочих поверхностей.
III. Ближайшие осложнения
Течение гнойных ран осложняют:
-
лимфангит – красные полосы на коже по направлению от раны к регионарным лимфатическим коллекторам
-
лимфаденит – увеличенные, болезненные регионарные лимфоузлы;
-
рожистое воспаление – воспаление кожи вокруг раны – ее гиперемия, болезненность, усиление синдрома интоксикации.
-
тромбофлебит – болезненные гиперемированные тяжи по ходу подкожных вен
-
контактное распространение инфекции в тканях – гнойные затеки, периостит
-
сепсис
Гнойные раны всегда заживают вторичным натяжением (биология процесса рассмотрена выше)
В иностранных источниках встречается термин – хроническая рана. Под этим подразумевается рана, в которой не наблюдается тенденции к заживлению в течение 4 недель. Сюда относят длительно-незаживающие раны, трофические язвы, пролежни.
Длительно-незаживающая рана – рана, регенерация в которой не выражена по прошествии нормальных сроков заживления гнойной раны.
Трофическая язва – поражение при котором преобладают дегенеративные процессы над регенеративными.
ЛЕЧЕНИЕ ГНОЙНЫХ РАН
Лечение гнойных ран осуществляют в соответствии с фазой раневого процесса по выработанным принципам.
|
Фаза |
Направления лечебных мероприятий |
|
I |
1. Очищение раны (гнойного очага) 2. Ограничение воспалительной реакции 3. Ликвидация возбудителей инфекции 4. Детоксикация (по показаниям) |
|
II |
1. Стимуляция регенерации 2. Раннее закрытие раны (вторичные ранние швы, кожная пластика) |
|
III |
1. Закрытие раны 2. Стимуляция эпителизации |
I. Нервная стадия
травматический,
ожоговый,
I Непосредственные (связаны с воздействием травмирующего агента):
-
клиническая смерть
-
шок
-
кровотечение
-
нарушение функции органов вследствие непосредственного повреждения, ишемии или патологических рефлексов.
II Ближайшие (связаны с воспалением в ране)
-
инфекция: неспецифическая гнойная (инфильтрат, нагноение, рожистое воспаление), анаэробная (клостридиальная, в т.ч. столбняк, неклостридиальная), сепсис
-
вторичное кровотечение
-
расхождение краев раны
-
формирование свищей
-
воспаление серозных или синовиальных оболочек
Обработка глубокой раны
Очень важно знать, как правильно обработать рану, если она глубокая. Тяжелые ранения могут стать причиной болевого шока, сильного кровотечения и даже смерти человека
По этой причине, помощь должна быть оказана незамедлительно. Кроме того, при глубокой ране необходимо доставить пострадавшего в больницу как можно скорее. Правила оказания первой помощи при глубокой ране следующие.
Главная цель – это остановить кровопотерю. Если в ране остался крупный инородный предмет, например, нож, не нужно его вынимать до приезда врачей, так как он сдерживает кровотечение. Кроме того, при неправильном извлечении предмета можно травмировать внутренние органы и спровоцировать смерть пострадавшего.
Если в ране нет инородных предметов, необходимо надавить на нее через чистую, а лучше стерильную ткань или марлю. Пострадавший может сделать это самостоятельно. Давить на рану нужно до приезда врачей, не отпуская.
Чтобы остановить сильное кровотечение из конечности, нужно наложить жгут выше раны. Он должен быть не сильно тугим, кроме того, необходимо делать это правильно. Жгут накладывают на одежду и быстро, а снимают медленно. Держать жгут можно в течение часа, после чего его нужно ослабить на 10 минут и перевязать немного выше
Очень важно сделать запись на одежде или теле пациента о времени наложения жгута, чтобы вовремя его снять, иначе есть риск спровоцировать омертвление тканей. Не надо накладывать жгут, если кровотечение слабое и его можно остановить давящей повязкой
Нужно обратить внимание, нет ли симптомов болевого шока. Если человек паникует, кричит, совершает резкие движения, то возможно это является признаком травматического шока
В таком случае через несколько минут пострадавший может потерять сознание. С первых же минут необходимо уложить человека, слегка приподнять ноги и обеспечить тишину, укрыть его, напоить теплой водой или чаем, если не ранена полость рта. Нужно как можно скорее вколоть пациенту обезболивающие, чтобы унять боль, и ни в коем случае нельзя позволять ему идти куда-либо, вставать.
Если пострадавший потерял сознание, нельзя ему давать таблетки, воду или помещать какие-либо предметы в полость рта. Это может привести к удушью и смерти.
Лекарственная жидкость
Для того чтобы предотвратить воспалительный процесс и ускорить заживление, необходимо в течение 120 минут с момента ранения обработать поврежденный участок кожи специальной жидкостью. Для этого используются медицинские антисептики.
Наиболее
распространенными являются:
- йод;
- зеленка;
- перекись водорода 3%;
- хлоргексидин.
Вопреки распространенному мнению, йод и зеленку наносить на само ранение нельзя. Эти препараты распределяются по краям ранки, подсушивая ее и предотвращая чрезмерное выделение влаги и попадание бактерий извне. Пользоваться йодом и зеленкой следует перед тем, как наложить повязку в первый день, а вот после начала рубцевания эти препараты уже противопоказаны. Следует помнить, что йодный раствор не рекомендован лицам, у которых есть нарушения работы щитовидной железы и почек.
Но, помимо того, чтобы снизить риск вторичного заражения (то есть не предметом ранения, а вторичными факторами – собственными ногтями при случайном расчесывании, нестерильной повязкой и т.д.), обязательно нужно убить и микроорганизмы, которые первоначально попали в ранку. Для этого применяются хлоргексидин и перекись.
Как отличается жидкость для обработки ран:
- перекись эффективнее устраняет микроорганизмы не только из самой ранки, но и по ее краям, а также позволяет приостановить основные виды кровотечений ;
- в случае применения перекиси возникает жжение;
- хлоргексидин не вызывает какого-либо дискомфорта при нанесении на кожу;
- хлоргексидин слабее помогает против бактерий.
Применять эти антисептики рекомендуется в паре: сначала перекись, а затем, когда ранка уже немного подсохнет и начнется первый этап заживления, хлоргексидин. Эта методика применима к детям, а также к чувствительным людям. Если же пациенту жжение не доставляет серьезный дискомфорт, то до образования рубца рекомендуется использовать перекись.
Использовать перекись водорода вместе с зеленкой и йодом не стоит, поскольку одна только перекись способна и обеззараживать ранку и подсушивать ее края. Первичная обработка раны жидкостью выполняется струйным методом, используется вытянутый носик флакона. В крайнем случае, используется ватный диск, смоченный в лекарстве. Увлажнять повязку перекисью не рекомендуется. Те же ограничения касаются и хлоргексидина.
Перекись — наиболее универсальная жидкость для обработки ран. Она помогает не только при обеззараживании, но и эффективно устраняет бактерии при развитии воспалительного процесса с образованием гноя.
Также можно использовать спирт, марганцовку, фурацилин. Эти жидкости для обработки ран сложнее в применении. Удобной альтернативной популярным антисептикам является раствор Мирамистин. Эта жидкость для первичной обработки ран у детей используется при обеззараживании слизистых оболочек, в то время как остальные препараты обжигают их.
Перевязка
Перевязка — процесс наложения повязки, лечебно-диагностическое мероприятие, применяемое с целью создания наиболее благоприятных условий для заживления раны.
Выполнение перевязки преследует не только лечебную (снятие швов, промывание раны, введение препаратов в рану, некрэктомия, опорожнение гематомы или серомы), но и диагностическую цель: определение характера заживления раны, фазы раневого процесса и необходимых лечебных мероприятий, динамики течения заболевания, выполнение фистулографии, зондирование свищевого хода и т.д.
Основными этапами перевязки являются обезболивание (при необходимости), снятие повязки, осмотр раны, туалет раны, выполнение диагностической или лечебной процедуры, наложение повязки.
Частота выполнения перевязок зависит от вида раны. Асептические раны перевязывают 1 раз в 2-3 дня, показаниями к внеплановой перевязке являются: осложнения предыдущей перевязки, пропитывание повязки какой либо жидкостью (кровью, гноем и т.д.), усиление боли в области раны, появление лихорадки, необходимость проведения диагностических или лечебных процедур. Гнойную рану следует перевязывать 1-2 раза в сутки. Повязку на свище меняют еще чаще – по мере пропитывания.
Виды ПХО
Чем раньше будет произведена обработка ранения, тем меньше риск осложнений. В зависимости от давности получения раны медики используют 3 вида ПХО:
- Ранняя. Наиболее рекомендованный вариант. Проводится до 24 ч с момента получения повреждения, включает в себя все этапы, заканчивается наложением первичного хирургического шва. Если подкожная клетчатка была обширно повреждена, или нет возможности окончательно остановить кровотечение из капилляров, хирург оставляет дренаж, который снимается через 1-2 дня.
- Отсроченная. Производится через 1-2 суток после получения повреждения. Именно в этот период начинают развиваться воспаления, появляется экссудат и отек. Операция осуществляется с введением антибиотических средств в рану и наложением шва.
- Поздняя. ПХО, которая производится спустя двое суток после получения ранения. В это время воспаление в ране уже максимальное, развивается неизбежный инфекционный процесс. Вероятность нагноения все равно остается большой, даже уже после проведения ПХО, поэтому пациенту в обязательном порядке прописывается курс антибиотиков, рана не ушивается на протяжении терапии, т.е. остается открытой. Хирург сможет наложить швы лишь спустя 1-3 недели, когда вся поверхность раны будет покрыта грануляциями и возникнет стойкая резистентность к ее инфицированию.
В любом случае, длительное существование раны никак не может способствовать скорейшему восстановлению функциональности организма пациента.
Как проводится ПХО
Первичная обработка раны проводится в несколько основных этапов. Алгоритм ПХО раны:
- Первым этапом проводится рассечение раневой полости линейным разрезом. Длина такого разреза должна быть достаточной для того, чтобы доктор мог осуществлять все работы над травмой. Разрез проводится с учетом топографо-анатомических особенностей строения тела человека, то есть по направлению вдоль нервных волокон, сосудов, а также кожных линий Лангера. Слои кожи и тканей, фасции и подкожной клетчатки рассекаются послойно, чтобы врач мог точно определить глубину повреждения. Рассечение мышц всегда проводится вдоль волокон.
- Вторым этапом обработки можно считать удаление из раневой полости инородных тел. В случае огнестрельных ранений таким предметом является пуля, при осколочном – осколки снаряда, при ножевом и резаном – режущий предмет. Кроме этого, при получении любой травмы в нее могут попасть различные мелкие предметы, мусор, которые также необходимо удалить. Одновременно с устранением всевозможных инородных тел врачи удаляют и омертвевшие участки тканей, образовавшиеся кровяные сгустки, частицы одежды, отломки костей при их наличии. Также удаляется и все содержимое имеющегося раневого канала, для чего обычно используется метод промывания раны специальным аппаратом пульсирующей струей раствора антисептика.
- На третьем этапе происходит иссечение тканей, утративших жизнеспособность. При этом удаляется вся область первичного некроза, а также участки некроза вторичного типа, то есть те ткани, жизнеспособность которых вызывает сомнения. Как правило, врач оценивает ткани по определенным критериям. Для жизнеспособной ткани характерен яркий цвет, а также кровоточивость. Живые мышцы должны отзываться сокращением волокон при раздражении их пинцетом.
- Четвертым этапом является проведение операции на поврежденных тканях и внутренних органах, например, на спинном мозге и позвоночнике, на головном мозге и черепе, на магистральных сосудах, органах живота, грудной полости или малого таза, на костях и сухожилиях, на периферических нервах.
- Пятым этапом называется дренирование раны, при этом врач создает максимально возможные оптимальные условия для нормального оттока вырабатывающегося раневого отделяемого. Дренажная трубка может быть установлена одна, но в некоторых случаях требуется размещение в поврежденном участке сразу нескольких трубок. Если травма сложная и имеет несколько карманов, то каждый из них будет дренироваться отдельной трубкой.
- Шестым этапом является закрытие раны в зависимости от ее вида. Тип шва выбирается в каждом отдельном случае индивидуально, поскольку часть ранений подлежит обязательному ушиванию сразу после проведения обработки, а другая часть закрывается лишь через несколько дней после проведения ПХО.
Специфика наложения швов при ПХО и их виды
Сшивание тканей и правильный выбор не только техники, но и срока играют далеко не последнюю роль в исходе регенераторного процесса и косметическом результате. Раны, существующие продолжительное время без швов, не способны к быстрому заживлению. Кроме того, наличие открытого дефекта способствует испарению жидкости, потере белка и важных микроэлементов, а также присоединению гнойного воспаления.
Открытая рана заполняется грануляционной тканью и эпителизируется очень медленно, поэтому задача хирурга — как можно раньше сблизить ее концы и скрепить их одним из видов шва. Несомненными преимуществами сшивания краев раны считаются:
- Укорочение периода регенерации;
- Уменьшение потери через рану влаги и электролитов;
- Снижение риска вторичного нагноения;
- Улучшение функции в последующем и более благоприятный косметический результат;
- Облегчение ухода и обработки раневых элементов.
В зависимости от сроков наложения, выделяют:
- Первичные швы — собственно первичные и отсроченные;
- Вторичные.
Первичный шов показан до того момента, как в ране начнет развиваться грануляционная ткань, при этом само повреждение заживет первичным натяжением. Этот вид шва возможен сразу же после ПХО, окончания оперативного вмешательства. Условие, которое должно быть соблюдено — минимальная вероятность нагноения. После образования рубца и покрытия раны эпителием, шов удаляется. Первичные швы не рекомендуются для применения в случае поздней обработки ран, в условиях войны, при огнестрельных повреждениях.
Первичные отсроченные швы тоже накладываются до того, как в ране появится грануляционная ткань, но лишь тогда, когда есть вероятность инфицирования. Хирург сначала оставляет рану открытой, следит за воспалением, а после его уменьшения возможно сшивание (в первые 5 дней).
Вариантом первичного отсроченного шва считается провизорный: хирург сшивает края раны, но не завязывает узлы, поэтому рана остается частично открытой. Завязать нити можно будет тоже в ближайшие 5 суток. Этот шов удерживает края раны, не позволяя им слишком отдалиться друг от друга, но, в то же время, обеспечивает доступ к раневой поверхности для осмотра и контроля хода воспаления.
виды хирургических швов
Вторичные швы показаны в том случае, если в ране начался процесс образования грануляционной ткани. Заживление будет происходить вторичным натяжением с формированием грубой волокнистой ткани. Вторичные швы дают возможность если не устранить, то, по крайней мере, уменьшить объем раневых полостей.
Открытые раны с обилием грануляций оставляют после себя грубые рубцы, а заживление занимает довольно продолжительное время. При уменьшении размера раневой полости снижается и объем грануляционной ткани, и период заживления, а косметический результат становится более выгодным для пациента. Кроме того, через близко расположенные края повреждения сложнее проникнуть возбудителям инфекции.
Вторичные швы показаны при ранах с грануляциями, без нагноения и некроза. Для определения времени, когда можно приступить к наложению шва, целесообразно провести посев отделяемого: если патогенных микробов нет, то пора накладывать вторичные швы.
Вторичный шов может быть ранним и поздним. Ранний накладывается в ближайшие три недели от момента повреждения, поздние — спустя 21 и более суток. Главное отличие этих видов швов — в состоянии раны. До трех недель в ней еще нет явного рубцевания, поэтому края сближаются, а нити связываются. При применении позднего шва хирургу предстоит удалить рубцовые изменения, только после этого возможно сшивание раны. При гнойных ранах применяется дополнительное сближение краев пластырем.
Параллельно с хирургической обработкой раневых дефектов, пациентам со сложными повреждениям назначается антибактериальная, дезинтоксикационная терапия, обязательно — адекватное обезболивание, для борьбы с воспалительным процессом — кортикостероиды.
***
Таким образом, ПХО — это сложная хирургическая манипуляция, которая может потребовать от хирурга владения специальными навыками по наложению сложных швов (на нервах, сухожилиях и т. д.), наличия специализированного инструментария, условий операционной, поэтому она не всегда возможна вне специализированных хирургических клиник. Успех ее зависит не только от квалификации врача и оснащения стационара, но и от времени, которое прошло с момента получения травмы и ее особенностей.
10 основных этапов
- Больной укладывается на кушетку, а специалист, который будет выполнять процедуру, надевает стерильные перчатки.
- На начальном этапе понадобятся пинцет и тампон, смоченный в нашатырном спирте или эфире. С их помощью вытирают и очищают кожу вокруг раны.
- Удаление свободнолежащих инородных тел и сгустков крови выполняют при помощи сухого тампона или смоченного в перекиси водорода либо фурацилине.
- Следующий шаг – обработка спиртовым раствором хлоргексидина операционного поля (от центра к периферии). По окончании этой процедуры операционное поле отграничивается от остальной кожи при помощи стерильного белья, и его еще раз обрабатывают йодонатом, или раствором хлоргексидина.
- Рассечение раны на ее протяжении стерильным скальпелем.
- Иссечение стенок, краев и дна раны, которые поддаются этому, а также удаление загрязненных, поврежденных и пропитанных кровью тканей.
- На этой стадии в соответствии с общепринятыми требованиями специалисты всегда меняют перчатки, чтобы поддержать стерильность на высшем уровне.
- Рана повторно отграничивается стерильной простыней.
- Перед перевязкой и наложением швов выполняется замена рабочего инструментария.
- Следующий шаг – перевязка кровоточащих сосудов и прошивка крупных при необходимости.
- Наложение швов выполняют в соответствии с принятым решением. В некоторых случаях накладывают первичные швы – рану прошивают нитками, края сводят, а нитки завязывают. Иногда специалисты принимают решение о наложении первично-отсроченных швов: в этом случае края не сводятся и нити не завязываются, а вместо этого накладывается повязка с антисептиком.
- Операционное поле обрабатывается тампоном, смоченным в йодонате.
- Заключительный этап – наложение сухой асептической повязки и перевязка чистой раны.
Опытные хирурги выполняют эти процедуры «с закрытыми глазами» – с такой же легкостью, как и
Каждый человек время от времени сталкивается с такой неприятной проблемой как раны. Они могут быть мелкими и глубокими, в любом случае раны требуют своевременной обработки и грамотного лечения, иначе есть риск возникновения серьезных и даже опасных для жизни осложнений.
Иногда случаются ситуации, когда в рану попадает земля, химические вещества, инородные предметы, такие ситуации требуют специальных действий, поэтому каждому человеку необходимо ознакомиться с правилами первой помощи при ранениях. Кроме того, доказано, что раны, которые обработаны в первый час заживают намного быстрее, чем те, что были обработаны позже.
Рана – это механическая травма, при которой нарушается целостность кожных покровов, подкожных слоев и слизистых оболочек. Кожа выполняет защитную функцию в организме человека, не позволяет попадать внутрь болезнетворным бактериям, грязи, вредным веществам, а когда ее целостность нарушается, доступ вредных веществ и микробов в рану открывается.
Рана может спровоцировать различные осложнения, которые могут появляться сразу после травмы или через некоторое время, особенно если не была выполнена первичная хирургическая обработка раны:
- Инфекция. Такое осложнение встречается довольно часто, его причиной является размножение патогенной микрофлоры. Способствует нагноению раны наличие инородного предмета, повреждение нервов, костей, некроз тканей , скопление крови. Чаще всего инфекция связана с неправильной или несвоевременной обработкой.
- Гематомы. Если вовремя не остановить кровотечение, внутри раны может образоваться гематома. Такое состояние опасно тем, что значительно повышает риск возникновения инфекции, так как сгустки крови являются благоприятной средой для бактерий. Кроме того, гематома может нарушать кровообращение в пораженном участке, что приводит к омертвлению тканей.
- Травматический шок. При тяжелых травмах возможно возникновение сильных болей и большой кровопотери, если человеку в этот момент не оказать помощь, он может даже умереть.
- Магнилизация. Если рана становится хронической и долго не лечится, есть все шансы, что однажды клетки начнут меняться и превратятся в раковую опухоль.
Если вовремя не заняться лечением инфекции в ране, то велик риск серьезных осложнений. Любое, даже самое маленькое нагноение, является патологией, которая может привести к сепсису, флегмоне, гангрене . Такие состояния являются тяжелыми, требуют долгого и срочного лечения, и могут спровоцировать летальный исход.
Техника выполнения первичной хирургической обработки ран
ПХО проводится в несколько этапов:
- Рассечение поверхности ранения линейным разрезом. Это необходимо, чтобы врач сумел провести все необходимые мероприятия. Длина разреза варьируется от размера раны. Разрез должен осуществиться с учетом анатомических особенностей строения человеческого организма – его проводят вдоль нервных волокон и сосудов, по кожным линиям Лангера. Кожные и тканевые слои рассекаются послойно для того, чтобы специалист мог оценить насколько глубоко поражение.
- Извлечение из полости раны инородных предметов. Если ранение огнестрельное – это может быть пуля, если рана осколочная – осколки стекла или метала и так далее. Более того, в полость любой раны может попасть земля или мелкие предметы, их тоже в обязательном порядке нужно удалить. Вместе с инородными предметами удалению подлежать части тканей, которые затронул процесс некроза, сгустки крови, обломки кости, кусочки одежды пострадавшего. Удаляется и все содержимое раны – ее промывают специальным устройством, которое выдает пульсирующую антисептическую струю.
- Иссечение омертвевших тканей. Помимо того, что удаляется вся область первичного омертвления, иссечению подлежат ткани, жизнеспособность которых сомнительна. Жизнеспособные ткани имеют яркий цвет и кровоточат, жизнеспособные мышечные волокна сокращаются при прикосновении к ним пинцетом.
- Оперативное вмешательство на ткани и поврежденных органах. К примеру, на магистральных сосудах, спинном мозге, головном мозге, органах брюшной полости, малого таза, грудной полости, на периферических нервах, сухожилиях или костях.
- Дренирование. Специалист создает условия для оттока раневого отделяемого. Как правило, устанавливается одна трубка, но в некоторых случаях целесообразно установить сразу несколько трубок для дренирования. При травмах с несколькими карманами, каждый карман должен дренироваться по-отдельности.
- Закрытие раны. Рана зашивается оптимальным в каждом конкретном случае швом, также нужно учитывать, что некоторые раны должны ушиваться сразу же, а другие можно шить только через какое-то время после проведения обработки.
Надо сказать и о вторичной хирургической обработке раны. Ее проводят в том случае, если рана нагноилась или после повреждения тканей прошло больше 3 суток. По сути вторичная обработка раны – это оперативное вмешательство, в ходе которого делаются широкие разрезы для выведения гноя, удаляется большое количество омертвевших тканей, устанавливаются различные виды дренажей.
На такие раны шов не накладывается до тех пор, пока из них не выйдет весь гной. Чаще всего в этом случае образуются различные тканевые дефекты – келоиды и рубцы.
10 основных этапов
- Больной укладывается на кушетку, а специалист, который будет выполнять процедуру, надевает стерильные перчатки.
- На начальном этапе понадобятся пинцет и тампон, смоченный в нашатырном спирте или эфире. С их помощью вытирают и очищают кожу вокруг раны.
- Удаление свободнолежащих инородных тел и сгустков крови выполняют при помощи сухого тампона или смоченного в перекиси водорода либо фурацилине.
- Следующий шаг – обработка спиртовым раствором хлоргексидина операционного поля (от центра к периферии). По окончании этой процедуры операционное поле отграничивается от остальной кожи при помощи стерильного белья, и его еще раз обрабатывают йодонатом, или раствором хлоргексидина.
- Рассечение раны на ее протяжении стерильным скальпелем.
- Иссечение стенок, краев и дна раны, которые поддаются этому, а также удаление загрязненных, поврежденных и пропитанных кровью тканей.
- На этой стадии в соответствии с общепринятыми требованиями специалисты медицинского центра в Красногорске всегда меняют перчатки, чтобы поддержать стерильность на высшем уровне.
- Рана повторно отграничивается стерильной простыней.
- Перед перевязкой и наложением швов выполняется замена рабочего инструментария.
- Следующий шаг – перевязка кровоточащих сосудов и прошивка крупных при необходимости.
- Наложение швов выполняют в соответствии с принятым решением. В некоторых случаях накладывают первичные швы – рану прошивают нитками, края сводят, а нитки завязывают. Иногда специалисты принимают решение о наложении первично-отсроченных швов: в этом случае края не сводятся и нити не завязываются, а вместо этого накладывается повязка с антисептиком.
- Операционное поле обрабатывается тампоном, смоченным в йодонате.
- Заключительный этап – наложение сухой асептической повязки и перевязка чистой раны.
Опытные хирурги выполняют эти процедуры «с закрытыми глазами» – с такой же легкостью, как и удаление атеромы или решение проблемы вросшего ногтя. От точности действий на каждом этапе зависят скорость и характер заживления раны, наличие или отсутствие осложнений и общее состояние пациента. Поэтому никогда не стоит доверять первичную обработку «случайным» людям, чтобы избежать рецидивов.
Как проехать в клинику: