Реабилитация после микродискэктомии
Содержание:
Когда проводится операция поясничной грыжи
Но бывает, что даже при тщательном выполнении всех предписаний, вылечить грыжу не удается. Боль нарастает, распространяется до окончания нижних конечностей, парализует их и практически полностью аннулирует чувствительность кожного покрова. В этом случае проводится операция, в ходе которой удаляется грыжа. Но при данном заболевании оперативное вмешательство считается самой крайней мерой. Только тогда, когда без хирургических действий невозможно вернуть пациенту нормальное качество жизни, его начинают готовить к операции. Почему врачи тянут и всеми силами пытаются вылечить грыжу консервативно? Большинство оперативных методов, применяемых для устранения данной патологии, являются рискованными и опасными, а остальные, менее инвазивные – чрезвычайно дорогостоящими.
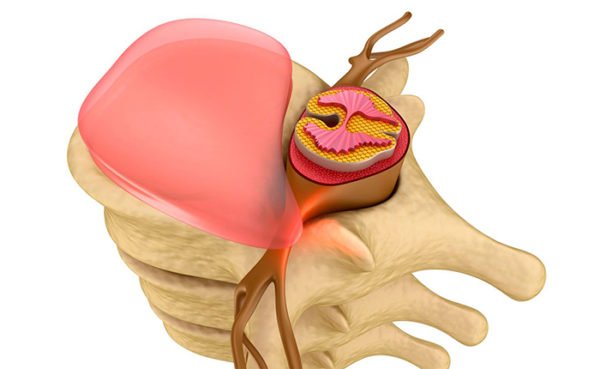
Межпозвоночная грыжа
Удаление грыжи поясничного отдела позвоночника выполняется по строгим показаниям, когда у больного стабильно тяжелое состояние
Существует ряд прямых показаний к хирургическому вмешательству.
- Нарушена работа мочеполовых или других органов малого таза, вследствие чего происходит задержка отхождения мочи или ее недержание, а также наблюдается эректильная дисфункция.
-
Атрофируются мышцы ягодиц, бедер, ног, начинается парез или наступает паралич ног, человек не в состоянии ходить.
Последствия при присоединении корешкового синдрома
- На очередном обследовании, осуществляемом для контроля эффективности лечения, врач видит секвестрированную грыжу, которая влечет выход пульпозного ядра.
- В течение длительного времени, на протяжении полугода и более, пациент испытывает постоянные боли, которые имеют нарастающий характер и не снимаются препаратами.
-
В течение трех месяцев интенсивного лечения не получено никаких результатов.
Неэффективность классических методов лечения
- Врач, по результатам исследования, может прогнозировать сильное ухудшение состояния больного, которое наступит в ближайшее время.
- У грыжи большой размер – более сантиметра.
Врач выбирает метод оперативного лечения в соответствии с особенностями заболевания
Цены на витамины и минералы
Подготовительный этап
Когда принимается решение об операции, успех ее проведения, минимум постоперационных осложнений и удачная реабилитация во многом зависят от нескольких условий, выполняемых в ходе подготовки.
Обязательна предварительная сдача всех необходимых анализов и прохождение обследований, таких как КТ и МРТ. Также консультироваться желательно не у одного врача, а у нескольких.
Грыжа межпозвонковых дисков на МРТ
Какого вида операция предпочтительнее, этот вопрос тоже решают минимум два врача – тот, кто будет ее проводить и лечащий
Это важно потому, что характер операции и вытекает из особенностей грыжи у конкретного пациента. Также к ним подключается анестезиолог.
После операции должна быть начата незамедлительно и проведена в полном объеме антибактериальная терапия, чтобы свести к минимальному риск постоперационного инфицирования.
После операции назначается антибактериальная терапия
Как только пациент будет готов (спустя несколько дней после процедуры удаления), начинается реабилитационный период, который практически так же важен, как и сама операция
В ходе этого периода прописывается лечебная гимнастика, носятся ортопедические приспособления, применяются различные виды физиопроцедур.
Операция при болях в спине
Декомпрессорная дискэктомия, выполняемая с помощью микрохирургической техники, благодаря своей безопасности и высокой эффективности, в настоящее время стала эталоном лечения межпозвоночных грыж.
Эта малоинвазивная операция может проводиться под местной анестезией даже в амбулаторных условиях, избавляя пациентов от хронических болей в спине.
Интерактивная анимация проведения операции «Декомпрессорная дискэктомия» (использует технологию Adobe Flash Player)
Анимации о заболеваниях позвоночника и операциях сделаны на основании данных, размещенных в сети Интернет, не специалистами.
В связи с этим, просим всех знающих людей оставлять комментарии в форуме сайта, о возможных недочетах и ошибках, которые вы увидите в анимации. Ваши комментарии будут добавляться на соответствующие страницы.
Если вы специалист в этой области, просим вас оставить комментарии относительно ошибок или недочетов присутствующих в анимации на странице нашего форума: «Анимация. Операции на позвоночнике».
Перед операцией пациенту следует обязательно сделать нуклеографию или МРТ позвоночника.
Декомпрессионная микрохирургическая дискэктомия
Декомпрессионная микрохирургическая дискэктомия выполняется без какого-либо повреждения мышечных волокон и связочного аппарата позвоночника, т.к. традиционного разреза не производится, а используется специальный катетер диаметром около 7 мм, который вводится в поврежденный диск через естественный промежуток, имеющийся между телами позвонков.
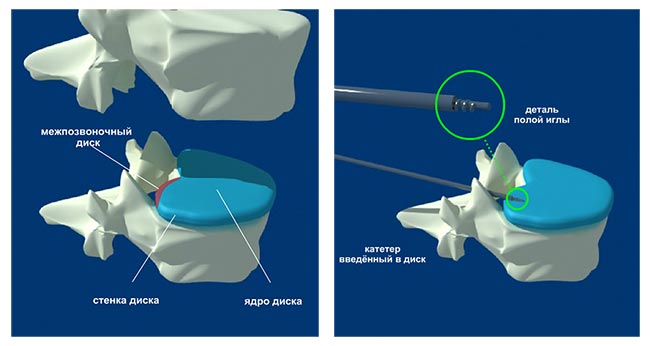
Поврежденные межпозвоночные диски сдавливают нервные корешки, чем и вызывается боль и неврологическая симптоматика. В ходе проведения декомпрессионной эндоскопической дискэктомии с помощью специальных инструментов удаляется часть межпозвоночного диска, что приводит к устранению сдавления нервных корешков и устранению неврологической симптоматики.
Положение пациента во время операции – лежа на боку. После выполнения дезинфекции кожных покровов и проведения местной анестезии в область поврежденного сегмента позвоночника вводится игла, правильное положение которой контролируется с помощью рентгена.
Современные микрохирургические инструменты
Через данную иглу вводятся необходимые микрохирургические инструменты, посредством которых хирург и производит удаление части межпозвоночного диска.
Затем для сжатия пульпозного ядра используется лазерное излучение или введение в ядро специального фермента, эти действия не только осуществляют декомпрессию, но и стимулируют процессы заживления тканей диска.
Декомпрессионная дискэктомия, выполняемая с применением современной микрохирургической техники, является относительно безопасным способом лечения межпозвоночных грыж. Осложнения наблюдаются крайне редко.
Сразу же по окончанию операции пациенты отмечают исчезновение хронических болей в спине. Ходить можно через 2 – 3 часа. Выписка из стационара происходит в тот же день или на следующие сутки. Полное восстановление трудоспособности отмечается через 4 — 6 недель.
Ссылки по теме:
- Эффективность операций на позвоночнике
- Реабилитация после микродискоэктомии, дискоэктомии
- ЛФК после операций по удалению межпозвоночного диска
Также стоит почитать:
Последние темы в форуме:
Новые технологии
Операция L5-S1 — личные истории с результатами
Операция L4-L5- личные истории с результатами
Спондилолистез L5 2ст
Парез стопы, атрофия мышц после удаления грыжи
Парез стопы, атрофия мышц после удаления грыжи
Вопрос к нейрохирургу об облучении во время операции 3-х час
Грыжа L4-L5 14*14мм, рекомендуют операцию
Дискэктомия (видео)
Последние новости:
Польза ежевики для здоровья
Миф и реальность о воде
Витамин D — это витамин или гормон? И почему его роль так важна?
Связь между потерей веса и болью в колене
Лучше спать с подушкой или без?
Артрогрипоз – причины и симптомы
Диета при фибромиалгии
Реклама:
Медицинские центры, врачи
- Ерлан
- Травматолог
- «Шахтер» Санаторий, Трускавец
- Украина
Опросы, голосования
Что такое стул-седло, чем он полезен и каким бывает?
Удаление межпозвонковой грыжи с помощью микродискэктомии оправдано только в случае, когда заболевание прогрессирует или не поддается консервативному лечению. При первичном обращении пациента с неосложненной грыжей процедуру чаще всего не назначают из-за возможных последствий после нее.
Схема проведения микродискэктомии
Сама операция проводиться с помощью микрохирургических инструментов под динамическим наблюдением за процессом с помощью операционного микроскопа. Костные ткани во время вмешательства не затрагиваются, сам же операционный разрез столь мал, что послеоперационных следов в большинстве случаев не остается вовсе.
Процедура занимаетминут, а первичный реабилитационный период (сразу после вмешательства) требует пребывания пациента в условиях стационара в течение 2-4 дней. В некоторых случаях восстановление проходит быстрее и пациента держат в больнице не более суток.
Также процедура выполняется при наличии осложнений на фоне простой (ранней) межпозвонковой грыжи. Например, если поражаются внутренние органы брюшины (в первую очередь мочевой пузырь или кишечник) или наблюдается компрессия спинномозговых нервов.
Межпозвоночная грыжа на МРТ
Также микродискэктомия показана пациентам с тяжелым болевым синдромом, независимо от степени и длительности течения имеющейся у них межпозвонковой грыжи. Например, нередко оперируются «свежие» (существующие не больше месяца) грыжи.
Микродискэктомия это достаточно щадящая и безопасная процедура, имеющая минимальное количество противопоказаний. Большинство противопоказаний к процедуре носят временной характер (например, хронические болезни, которые можно даже не лечить, а просто ввести ремиссию на период лечения).
Противопоказания к микродискэктомии:
- Воспалительные процессы в месте планируемого операционного доступа.
- Общие злокачественные новообразования или локальные (в месте проведения вмешательства) доброкачественные новообразования.
- Спондилолистез (смещение или выпадение позвонков).
- Соматические заболевания в стадии декомпенсации.
- Лихорадка, острые инфекционные патологии (любой этиологии и локализации).
- Нарушения свертываемости крови (как тромбофилия, так и гемофилия).
Стопроцентной положительной результативности от микродискэктомии ждать не следует. Примерно 3% пациентов после процедуры жалуются на то, что боль или иные симптомы болезни остались. Тем не менее, в остальных случаях удается добиться внушительных положительных эффектов.
Микродискэктомия с имплантацией штифтов
Лечебные эффекты микродискэктомии:
- существенное уменьшение выраженности болевого синдрома или его полная ликвидация;
- устранение синдрома конского хвоста или паралича нижних/верхних конечностей;
- устранение компрессии спинномозговых нервов или спинномозгового канала, а, следовательно, и устранение неврологического дефицита;
- устранение скованности в спине, компенсаторных деформаций и нарушений осанки;
- предупреждение развития грозных осложнений существующей грыжи – спондилолистеза, сколиоза, тяжелых форм остеохондроза.
Лечение протрузии поясничного отдела позвоночника
Если размеры патологического выпячивания диска не критичны, и оно не представляет серьезной угрозы для пациента, лечение проводится консервативным путем. Больному обязательно назначается комплекс мер, направленных на ликвидацию болевого синдрома и воспаления, улучшение кровообращения, нормализацию обменных процессов и мышечного тонуса, а также восстановление межпозвонкового диска.
Поэтому компонентами консервативной терапии являются:
- медикаментозное лечение;
- мануальная терапия;
- физиотерапия;
- ЛФК.

Больным настоятельно рекомендуется пересмотреть свой образ жизни и питания. При уже сформировавшейся в поясничном отделе протрузии показано отказаться от подъема тяжелых предметов, но и сидячий труд не будет способствовать выздоровлению. Работникам офисов, водителям, швеям и т. д. необходимо каждый час вставать с рабочего места и делать легкую разминку. Также будут полезны занятия в бассейне.
Непременно следует пересмотреть собственное питание. При наличии избыточного веса следует принять меры по его снижению, так как он увеличивает нагрузку на диски поясницы. Питание должно обеспечивать достаточное поступление в организм необходимых минералов, витаминов и других соединений
Особое внимание следует обратить на рыбу, кисломолочные продукты, овощи, зелень, орехи, телятину и мясо птицы
Медикаментозная терапия
При протрузиях медикаментозная терапия направлена на улучшение состояния больного, уменьшение воспалительного процесса и создание благоприятных условий для восстановления диска и нормализации передачи нервных импульсов. В этих целях пациентам назначаются:
- НПВС – лекарственные средства, выпускаемые в форме таблеток, растворов для инъекций, мазей, гелей, кремов, которые обладают обезболивающими и противовоспалительными свойствами;
- кортикостероиды – препараты с мощным противовоспалительным действием, использующиеся чаще всего в форме растворов для инъекций;
- миорелаксанты – лекарственные средства, позволяющие устранить рефлекторный спазм мышц, который провоцирует увеличение выраженности болей;
- витамины группы В – повышают качество проведения нервных импульсов;
- хондропротекторы – способствуют увеличению скорости регенерации хрящевой ткани, но их эффективность при протрузии не доказана.

Все лекарственные средства подбираются строго индивидуально для каждого пациента с учетом сопутствующих заболеваний и характера проявлений протрузии поясничного отдела.
Мануальная терапия
Мануальной терапии придается большое значение в лечении протрузии поясничного отдела позвоночника. С помощью применения различных методов ручного воздействия удается восстановить нормальное положение позвонков и увеличить расстояние между ними, что создает оптимальные условия для регенерации межпозвоночных дисков.
Опытный мануальный терапевт, в особенности владеющий методикой Гриценко, может устранить давление протрузии на спинномозговые корешки, что приводит к решению проблемы нарушений чувствительности и подвижности ног, а также дисфункции тазовых органов. Специальные приемы позволяют устранить повышенный тонус и спазм мышц поясницы, что быстро приводит к уменьшению, а затем и ликвидации болевого синдрома.

Благодаря курсу сеансов мануальной терапии удается за короткое время существенно улучшить самочувствие больного и создать наилучшие условия для протекания процессов регенерации в диске.
Физиотерапия
Физиотерапевтические процедуры призваны повысить эффективность проводимого лечения, уменьшить выраженность болей и воспалительного процесса. В зависимости от особенностей состояния пациентам могут назначаться курсы:
- тракционной терапии;
- электрофореза;
- лазеротерапии;
- магнитотерапии;
- ударно-волновой терапии.
Положительное влияние на самочувствие оказывает отдых на бальнеологических курортах. Поэтому в рамках профилактики обострения больным рекомендуется ежегодно выезжать в специализированные санатории и проходить курс профилактических процедур.
ЛФК
Программа лечебной физкультуры для каждого больного разрабатывается строго индивидуально с учетом размера, положения протрузии поясничного отдела позвоночника, уровня физической подготовки и наличия сопутствующих заболеваний. Изначально занятия проводятся под контролем специалиста, пока пациент не освоит правильную методику выполнения упражнений. В дальнейшем ему разрешается заниматься дома самостоятельно, но ни в коем случае не совершать резких движений.
Занятия ?
Постановка диагноза
Диагноз ставится после опроса, осмотра и обследования. В качестве дополнительных методов диагностики используются:
- Компьютерная томография позвоночника.
- МРТ позвоночника.
- Рентген позвоночника.
- Миелография, сцинтиграфия и электронейромиография используются при необходимости.
Лечение стеноза без операции
Если неврологические изменения не отмечаются, заболевания можно ле6чить консервативными методами без оперативного вмешательства. Когда пациент жалуется только на боли и его обращение к врачу оказалось своевременным, могут применяться следующие методики:
- Прием препаратов для снятия воспаления, боли, отеков.
- Прием миорелаксантов, способствующих расслаблению мышц поясницы.
- Массаж, упражнения лечебной физкультуры.
- Прием сосудистых средств для обеспечения нормального кровотока.
- Применение блокад гормональными и обезболивающими препаратами.
- Физиотерапия – токи, электрофорез, грязи, магнитное воздействие.
При комплексном подходе и грамотном комбинировании методик достигается требуемый результат. Выбор методов проводится строго индивидуально с рассмотрением особенностей пациента, противопоказаний и других факторов.
Операция для коррекции сужения
Операция необходима для прекращения сдавливания нервных корешков и возобновления нормального функционирования тканей. Проводиться могут как закрытые, или эндоскопические, так и полномасштабные открытые вмешательства. Чаще используются методики:
Стабилизирующая операция. Предполагает расширение пространства позвоночного канала с последующим усилением функции опоры за счет установки скоб.
Декомпрессионная ляминэктомия. Расширяет канал путем изъятия некоторых частей костного отростка, дуги позвоночника, связки. Этот метод считается одним из самых травматичных.
Микрохирургическая декомпрессия. Операция предполагает использование фиксирующей системы после того, как стеноз будет ликвидирован
Важно, что функции и гибкость позвоночника сохраняются.
Микродискэктомия или лазерная вапоризация проводится, иногда вместе с ламинэктомией, проводится в случаях, когда стеноз вызван грыжей.
Использования того или иного метода вмешательства зависит от клинической картины. В большей части случаев после операции больной полностью восстанавливается
Важную роль в реабилитации играет поведение пациента, соблюдение всех ограничений и правил, установленных врачом.
Возможные последствия спинального стеноза
При несвоевременном или полностью отсутствующем лечении патология может давать серьезные осложнения:
- Стабильные парезы, паралич нижних конечностей.
- Нарушение работы органов таза, расстройство половой функции.
- Снижение или полная потеря чувствительности нижней части тела.
- Резкие боли в ногах и спине.
Профилактические меры
Некоторые простые действия помогут предупредить развитие спинального стеноза поясничного отдела или быстро избавиться от проблемы, если она уже возникла:
Посещать кабинет специалиста необходимо при любых тревожных симптомах, боли или дискомфорте.
Вес должен оставаться в пределах нормы, чтобы не провоцировать чрезмерную нагрузку на позвоночник и другие системы организма.
Важно следить за тем, чтобы здоровая физическая нагрузка сохранялась – частые прогулки, утренняя зарядка, разминка в течение дня при сидячей работе.
Стеноз снижает качество жизни пациента и неизбежно приносит дискомфорт. Если к врачу обратиться вовремя, когда патология не переросла в серьезную стадию, ее можно устранить консервативными методами, без операции. Оперативное вмешательство требуется тогда, когда ситуация запущена, стеноз прогрессирует и выводит из строя весь организм.
Пациенты, перенесшие операцию, отмечают, что своевременное обращение за квалифицированной помощью могло существенно упростить ситуацию
Для полного выздоровления важно соблюдать здоровый образ жизни и вовремя обращаться к врачу
4 Как проводят операцию?
Техника проведения дискэктомии напрямую зависит от того, какой именно вид операции проводится. Несмотря на малый объем работ (как правило, манипулируют только с одним межпозвоночным диском), процедура требуется высоких профессиональных навыков хирургов.
Дискэктомии проводят следующим образом:
- Классический вариант. Проводится общий наркоз. Процедура проводится через задний доступ в поясничном отделе (выполняется надрез кожи, до 10 сантиметров). Длительность операции обычно не превышает двух часов.
- Микродискэктомия. Проводится под общим или местным наркозом. Процедуру выполняют через маленький надрез на коже (примерно 3 сантиметра), манипуляции проводят с помощью операционного микроскопа.
- Эндоскопический вариант. Самый малотравматичный метод ликвидации межпозвоночный грыжи. На кожных покровах делают надрез в 1,5-2 сантиметров, после чего с помощью эндоскопа проводятся операционные манипуляции. Процедуру выполняют под эпидуральной или местной анестезией.
4.1 Восстановительный период
После проведения операции требуется время на восстановление поврежденных тканей позвоночника. Первые сутки пациенту предписывают строжайший постельный режим, а длительно сидеть разрешают только через 2-4 недели.
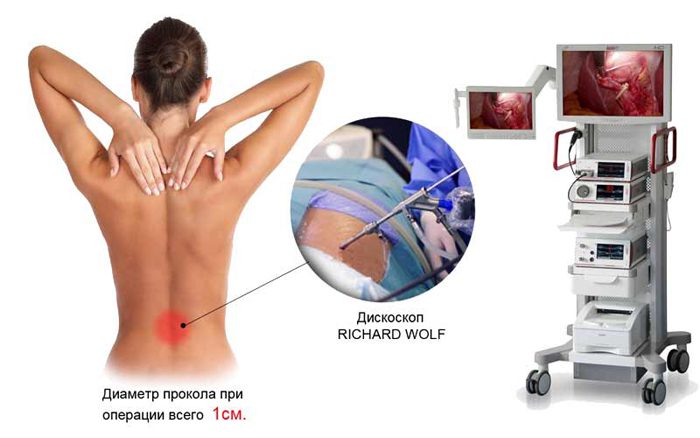
Эндоскопическая дискэктопия позвонка
Швы снимают обычно на четырнадцатый день. Первый месяц-два противопоказана гимнастика (в том числе ЛФК), бег и подъемы тяжестей. Первые два месяца после процедуры пациенту предписывают ношение ортопедического поддерживающего позвоночный столб корсета.
Также в первые неделю-две после процедуры в связи с вероятным развитием болевого синдрома пациенту могут быть назначены болеутоляющие препараты. После реабилитационного периода назначают занятия лечебно-профилактической физкультурой (ЛФК).
4.2 Возможные осложнения
Дискэктомия технически не самая сложная, но все же требующая высоких профессиональных навыков оперирующих хирургов процедура. Иногда после оперативного вмешательства наблюдаются осложнения, причем риск их развития выше при самой травматической дискэктомии – классической.
Возможные осложнения после дискэктомии:
- кровотечение (в том числе массивное, обычно после классической операции),
- инфицирование раневого отверстии и спинномозговых оболочек в области проведенных манипуляций,
- повреждение спинномозговых оболочек с последующим истечением цереброспинальной жидкости непосредственно во время процедуры,
- повреждение нервного корешка (или нескольких), а также непосредственно спинного мозга (в связи с этим в весьма редких случаях возможна инвалидность),
- рецидив прооперированной грыжи межпозвоночного диска (при полной дискэктомии такое осложнение наблюдается сравнительно редко).
4.4 Где делают и сколько стоит?
Дискэктомии в Российской Федерации можно сделать по полису ОМС в государственных медицинских учреждениях. Сама процедуру проводят в нейрохирургическом отделении. Минусом является то, что обычно по полису ОМС доступна лишь самая травматическая методика процедуры – классическая.
Для проведения эндоскопической или малоинвазивной дискэктомии рекомендуется обратиться в любую крупную частную клинику с нейрохирургическим отделением. Стоимость операции при этом может достигать 120000 рублей.
В государственных медицинских учреждениях дискэктомия стоит от 30 тысяч рублей (классическая методика), до 100000 рублей (эндоскопическая процедура). Конкретная стоимость зависит от региона и конкретного медицинского учреждения, где будут проводить данное оперативное вмешательство.
Поясничный стеноз позвоночника: что это такое
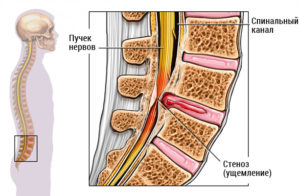 Рисунок 1 — Стеноз позвоночного канала
Рисунок 1 — Стеноз позвоночного канала
Что это такое — стеноз позвоночного канала поясничного отдела, и почему он приводит к тяжелым осложнениям, можно узнать, ознакомившись со строением позвоночника и основными его функциями.
У человека каждый позвонок имеет отверстие между телом, дугами и отростками.
Это сегмент позвоночного канала.
При рассмотрении строения хребта он тянется от головы до крестца, содержит спинной мозг с оболочками, венозным сплетением, спинномозговыми узлами нервов.
Поясничный отдел состоит из позвонков L1, L2,L3,L4, L5, расположен между низом грудной клетки и крестцом. У взрослых здесь диаметр позвоночного канала равен 14―20 мм. В области диска также есть отверстия для выхода сосудов, нервов: по стандарту их размер – 5 мм. У детей ширина просветов меньше: для каждой группы утверждена возрастная норма.
Спинальным стенозом поясничного отдела позвоночника называют сужение пространства позвоночного канала более 1 мм ниже грудной клетки. То есть, хребтовое отверстие в пояснице становится меньше нормы, отчего сдавливаются нервные корешки, сосуды или спинной мозг с оболочками. Это хроническая болезнь. Симптомы и лечение стеноза поясничного отдела позвоночника зависят от очага поражения, вовлечения в патологический процесс нервов и кровеносных сосудов и других факторов.
Сужение канала чаще вызывает:
- боль с отдачей в ногу, поясницу, органы;
- хромоту;
- тазовые нарушения;
- ослабление мышц ног.
Механизм развития включает 3 этапа. Из-за поясничного стеноза возрастает давление между позвонком и твердой спинномозговой оболочкой, нарушается кровообращение, воспаляется нервная, сосудистая ткань. Это вызывает боль. Она усиливается во время поворотов туловища, ходьбы, переноса тяжестей и уменьшается после приседания, наклона вперед.
В справочнике МКБ―10 стеноз позвоночного канала поясничного отдела внесен в раздел «Другие уточненные и неуточненные спондилопатии» под шифром «M48».Поясничный стеноз опасен, но не смертелен. Сдавливание спинного мозга провоцирует инвалидность из-за паралича ног, эвакуаторную дисфункцию кишечника и/или мочевого пузыря, патологии половой системы, ухудшение дыхания.
Особенности хирургического лечения осложненного стеноза
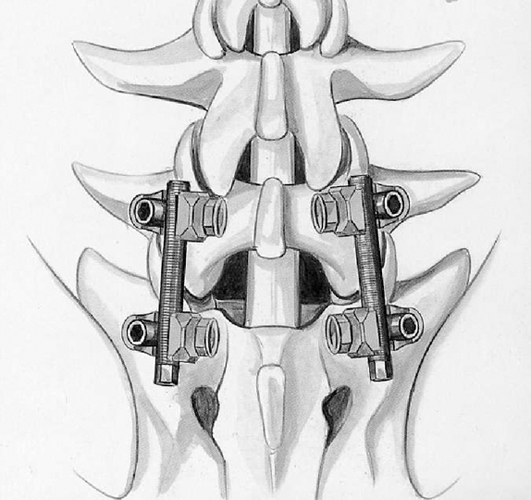
При спинальном стенозе, сочетающемся с нестабильностью позвоночника, применение только декомпрессии или систем межостистой фиксации неприемлемо. Хирургические вмешательства приведут к еще большему расшатыванию позвоночно-двигательных сегментов и усугубят состояние пациента. В этом случае оптимальной считается установка передних или задних стабилизирующих систем.
Титановый стабилизатор.
При наличии грыж МПД человеку делают микродискэктомию или классическую дискэктомию. Первую операцию обычно дополняют установкой межостистых спейсеров, вторую – стабилизацией позвоночника титановым кейджем.
TLIF
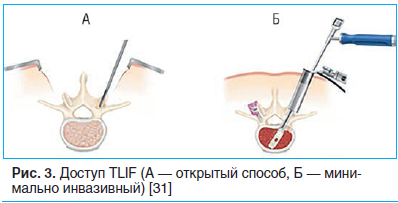
Другим современным хирургическим доступом для проведения спондилодеза является TLIF, используемый для стабилизации и лечения дегенеративных заболеваний поясничного отдела спины в случае неудачного консервативного лечения
Основной проблемой, связанной с задним спондилодезом, была степень тракции структур нервной системы, при этом особое внимание уделялось потенциальному повреждению нервного корешка, разрывам твердой мозговой оболочки и эпидуральному фиброзу. Чтобы устранить эти недостатки, был предложен подход TLIF, предусматривающий прямой односторонний доступ к межпозвонковой фораминальной области при одновременном уменьшении травматизации мышц и других анатомических структур позвоночника
Произведя односторонний доступ к межпозвонковому отверстию, можно уменьшить повреждение важных анатомических структур, таких как нервные корешки, твердая мозговая оболочка и связки. Как и другие техники спондилодеза, TLIF может быть выполнен с помощью открытой операции или при помощи малоинвазивных методов.
TLIF проводится в условиях общей анестезии, пациент находится в положении на животе. Используется мини-открытый разрез по средней линии или билатеральный парамедиальный подход, позволяющий получить доступ к дисковому пространству на уровнях L1–S1. Вход в позвоночный канал производится после односторонней ламинэктомии и фасетэктомии, что облегчает установку костного трансплантата.
Показания для TLIF включают все дегенеративные патологии, в т. ч. пролапс диска, дегенеративные заболевания диска, рецидивирующую грыжу диска, псевдоартроз и симптоматический спондилез. Противопоказания аналогичны таковым для PLIF и включают обширное эпидуральное рубцевание, остеопороз, арахноидит, активную инфекцию и спаянные нервные корешки.
Преимуществами подхода TLIF являются: относительно более легкий доступ к задним структурам, по сравнению с традиционной техникой PLIF подход TLIF сохраняет связочные структуры, которые способствуют восстановлению биомеханической устойчивости сегмента и смежных структур . В TLIF через один односторонний разрез можно обеспечить двустороннюю поддержку передней части тела диска. Доступ с использованием мини-инвазивной техники или микроскопа может способствовать уменьшению травмы мышц, минимизировать кровотечение и улучшить послеоперационное восстановление. Недостатком является то, что TLIF, как и PLIF, связан со значительным параспинальным ятрогенным повреждением анатомических структур и длительной ретракцией мышц. Также могут возникнуть трудности с исправлением коронального дисбаланса и восстановлением лордоза . По сравнению с передними доступами ляминотомия замыкательной пластины может быть затруднена (рис. 3).