Контрактура коленного сустава: сгибательная, разгибательная, лечебная физкультура
Содержание:
Причины и механизм развития
Контрактура сустава может быть вызвана его деформацией, рубцовым перерождением тканей, болевым синдромом, нарушением нервной проводимости, болезнями мышц, дистрофическими и воспалительными процессами, врожденными пороками развития, продолжительной обездвиженностью.
Этот список далеко не полный, поскольку контрактура является мультифакторным заболеванием. Очень часто движения ограничиваются после травмы, особенно тяжелой. Подобные последствия возможны даже спустя много лет после травматического повреждения.
Все контрактуры можно условно разделить на две большие группы – активные и пассивные. Активные контрактуры обусловлены раздражением нервных окончаний или выпадением функции отдельных участков нервной системы. Пассивные контрактуры возникают вследствие имеющихся механических препятствий в самом суставе или периартикулярных (околосуставных) тканях.
Активные контрактуры имеют неврогенную природу. Из-за нарушения нервной регуляции формируется неравномерный мышечный тонус, и отдельная группа мышц приходит в состояние устойчивого гипертонуса. В результате двигательная способность в суставе снижается, и сначала возникает преходящая, временная контрактура.
Если устранить неврологические нарушения, амплитуда движений частично или полностью восстанавливается. В противном случае в суставе происходят патологические изменения, и активная контрактура приобретает черты пассивной.
Кроме активных и пассивных, могут встречаться сочетанные контрактуры, природу которых установить затруднительно. Неясно, что послужило первопричиной – нарушение нервной регуляции или внутрисуставные изменения. Более того, существуют врожденные контрактуры, когда имеется и механическое препятствие движениям, и поражение нервной системы.
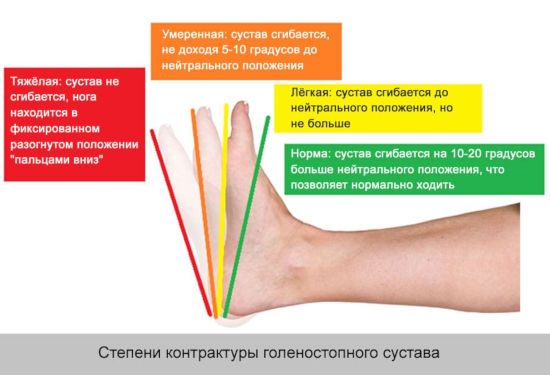 Тугоподвижность в голеностопе может возникнуть после подворачивания ноги, перелома или физических перегрузок.
Тугоподвижность в голеностопе может возникнуть после подворачивания ноги, перелома или физических перегрузок.
Примером этому служит врожденный вывих коленного сустава, который характеризуется недоразвитием и неправильным положением большеберцовой кости. Зачастую при таком дефекте наблюдается также недоразвитие нервов и мышц нижней конечности.
Послеоперационные проблемы и пути решения
В постоперационный период по причине травмирования в ходе операции околосуставных и внутрисуставных структур в колене скапливается жидкость и ощущается боль. Это нормальные явления, и не считаются осложнениями, если скопление выпота, сопровождающееся отеком тканей вокруг надколенника, а также проявление болезненных признаков не затянулись дольше, чем положено. Данные симптомы должны пойти на спад через 3 суток, а ко второй неделе они, как правило, исчезают. В ранний период для устранения отечности и болевого синдрома врачи проводят дренирование и антисептическую обработку раны. Дополнительно назначаются:
- иммобилизация конечности ортопедическими средствами;
- расположение ноги в приподнятом положении, когда пациент лежит в кровати;
- прикладывание холодных сухих компрессов;
- противовоспалительные средства;
- антибактериальные препараты;
- обезболивающие медикаменты.
Артромот — средство для пассивной разработки коленного сустава.
Долго не спадающий отек свидетельствует о прогрессировании воспаления, а, возможно, и о появившемся локальном инфекционном патогенезе, что чревато не только отсутствием эффекта восстановления подвижности, но и куда более сложными последствиями. Например, если вам был установлен эндопротез, инфекционный очаг приводит к отторжению и повреждению протезной конструкции, по причине чего требуется повторная операции (снятие имплантата) и продолжительной антибиотикотерапии. Если же выраженный отек связан с чересчур избыточным скоплением синовиальной жидкости и крови, вам потребуется провести пункцию сустава по удалению патологического образования.
Постепенно температура в коленном суставе должна уменьшаться, рекомендуется в течении недели-двух прикладывать ледовые компрессы.
Объем движений постепенно должен увеличиваться, а к концу 6-ой недели дойти до нормальных значений. Если амплитуда сгибания/разгибания колена не восстанавливается, тогда можно утверждать, что физическая реабилитация выполняется или выполнялась неверно. Если нога не сгибается или не выпрямляется полностью, то причина тому контрактура сустава, развившаяся вследствие образования грубых спаек между сухожилиями и близлежащими тканями. Незапущенная проблема решается путем ручной редрессации и долгой и усиленной работы над разработкой тугоподвижного сустава ЛФК, механотерапии, физиотерапии и пр. При тяжелой патологии проводится операция по мышечной мобилизации и иссечению рубцовых сращений с последующей реабилитацией.
Подобные тренажеры позволяют постепенно, с минимальными неприятными ощущениями увеличивать амплитуду движения коленного сустава. Пациент накачивает манжету вокруг колена воздухом и за счет оказываемого давления нога распрямляется.
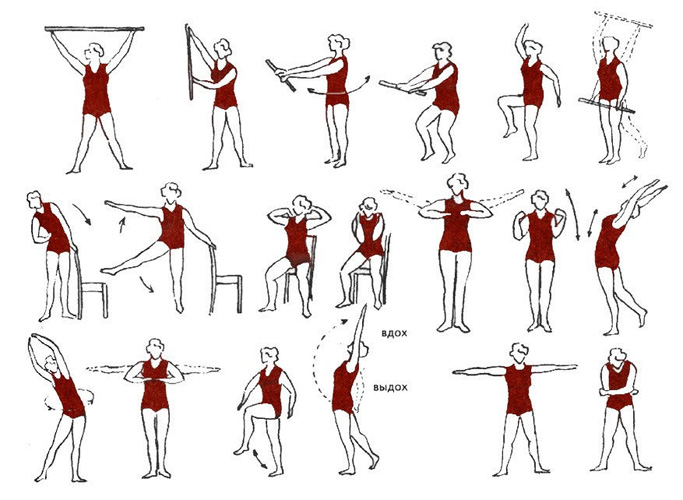
Независимо от типа операции, риск образования патологических образований в виде грубых спаек и рубцов немалый. После хирургии нижняя конечность пребывает в состоянии низкой двигательной активности. Противостоять развитию тяжелого спаечного процесса, врачи рекомендуют уже со следующего дня после вмешательства комплекс лечебной физкультуры, который не будет мешать заживлению колена, и одновременно окажет профилактику контрактур и мышечной атрофии.
В запущенных случаях в решение проблемы включаются хирурги.
После хирургического вмешательства в отдаленном восстановительном периоде может случиться и такой эксцесс: не держит боковая связка колена, что выражается боковой нестабильностью сустава, подкашиванием ноги при ротационном движении. Если была проведена реконструкция разорванной малоберцовой или большеберцовой коллатеральной связки, ПКС, не исключено, что вследствие нерациональных нагрузок снова произошло нарушение целостности неокрепшей связочной структуры, стабилизирующей и укрепляющей суставной аппарат. При таком симптоме вас должен осмотреть врач-ортопед! Только после выявления достоверной причины нестабильности специалист, подобрав эффективный комплекс лечебных мер, сможет направить терапию в верное русло.
Если операция по реконструкции связок проведена хорошо, то они становятся не менее прочными чем до операции.
Материал и методы
Проанализированы данные, полученные при лечении 150 больных в возрасте от 3 до 14 лет, страдающих церебральным параличом. Спастическая диплегия отмечалась у 85 больных, спастический тетрапарез – у 41, спастический гемипарез – у 15, гиперкинетические формы – у 7 больных.
Выделяли 4 степени приводящих контрактур тазобедренных суставов:
I степень — пассивное отведение бедер в положении лежа возможно до 160° по отношению к lin. bispinalis. Активное отведение до 140°. Отведение бедер стоя возможно до 130°;
II степень – в положении лежа пассивное отведение бедер возможно до 140°, активное – до 120°, стоя – до 110°;
III степень – пассивное отведение бедер в положении лежа возможно до 120°, активное – до 90°-100°, стоя – 90°;
IV степень – пассивное отведение бедер в положении лежа возможно до 90°, активное – до 70°-80°, стоя – до 70°.
С I степенью было 26, II — 25, III — 75, IV – 24 больных.
Посредством рентгенологического исследования тазобедренных суставов определяли: шеечно-диафизарный угол, угол антеторсии проксимального метаэпифиза бедра, ацетабулярный индекс, угол Шарпа, угол вертикального соответствия.
Контроль проведения восстановительного периода
Дают ли группу инвалидности людям, которым было выполнено эндопротезирование? На самом деле операция не является основанием для получения пособия. Люди делают ее не для того, чтобы становиться инвалидами. Хирургическое вмешательство помогает им улучшить качество жизни и получить возможность нормально передвигаться.
В течение всего восстановительного периода проводится коррекция выполняемой пациентом гимнастической схемы на основании тестов на эффективность выполнения упражнений. Контрольное проведение магнитно-резонансной томографии потребуется для оценки состояния мягких околосуставных тканей или рентгенографии для оценки положения замененных элементов.
Реабилитация после эндопротезирования
Со стороны пораженной ноги выполняются поднимания вверх и отведения в сторону и назад выпрямленной конечности (удерживать ногу до 5 секунд). Угол не должен превышать 45 градусов.
Нельзя заниматься упражнениями, которые могут превысить допустимую нагрузку на конечность, а именно нельзя: бегать, прыгать, отталкиваться со стороны оперированной ноги.
Комплексные лечебные мероприятия в этом периоде дополняются не только лечебной физкультурой, но и массажем. Для усиления местного кровотока и стимуляции улучшения мышечного состояния проводится электрофорез с противовоспалительными препаратами. Рекомендуется также проведение физиотерапии и на здоровой ноге, чтобы снизить воздействие нагрузки на нее.
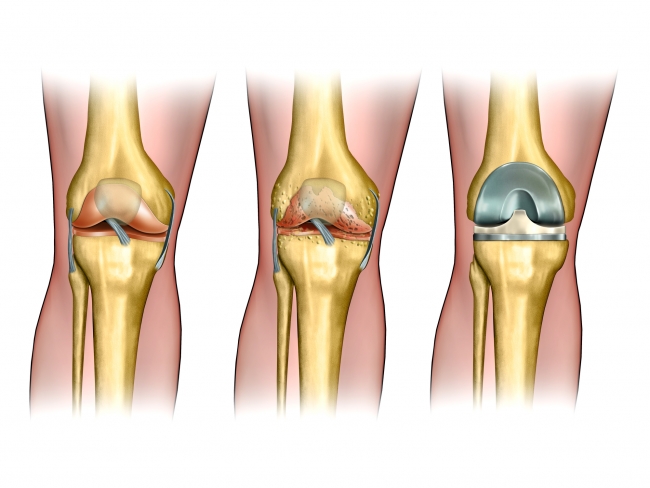
Эндопротезирование, то есть, замена изношенного коленного сустава, — единственная альтернатива инвалидному креслу. Больше всего нагрузки приходится именно на ноги, поэтому вероятность получения травмы огромна.
В результате развиваются сложные патологические процессы, которые возможно устранить только с помощью проведения операции по замене коленного сустава.
В зависимости от области повреждения различают такие виды эндопротезирования:
- тотальное – коленный сустав полностью заменяется искусственным эндопротезом, проводится операция, если колено повреждено более чем на 70%;
- частичное – сустав повреждён менее чем на 50-60%, имплантом заменяется только какая-то часть, данный вид хирургического вмешательства более щадящий, в отличие от предыдущего.
Причин повреждения коленного сустава может быть множество – лишний вес, прыжок с высоты, удар в колено и т. д. Все эти факторы приводят к нарушению кровотока в тканях.
Реабилитация после операции включает в себя несколько этапов. Одним из самых основных считается ЛФК (лечебная физкультура), физиопроцедуры, лекарственная терапия (по необходимости).
Восстановительный период начинается уже сразу после проведения эндопротезирования колена.
Реабилитационная программа разрабатывается для каждого пациента индивидуально в зависимости от его физических данных, запущенности патологии, сопутствующих болезней и т. д.
Реабилитация после протезирования колена противостоит:
- контрактуре – ограничении в движении, невозможности согнуть или разогнуть конечность в колене или полной неподвижности сустава;
- при сильной нагрузке на колено после оперирования или напротив, ограничении в движении, протез лишается возможности получать полноценное питание, в результате чего развивается его истончение, которое в большинстве случаев приводит к повторному хирургическому вмешательству;
- дальнейшему развитию патологии;
- синовиту – лишней жидкости, которая скапливается в синовиальной сумке.
Послеоперационный болевой синдром
Подмена коленного сустава осуществляется с целью устранения противных чувств и восстановления подвижности сустава. Опосля протезирования пациент получает возможность к самостоятельному передвижению и отказу от приема фармацевтических продуктов. Но бывает и таковое, что опосля операции возникает боль в колене, которая сопровождается увеличением температуры, отечностью и хрустом.
Боли опосля эндопротезирования коленного сустава могут свидетельствовать о:
- присоединении бактериальной заразы;
- развитии синовита;
- контрактуры;
- непостоянности сустава;
- остальных небезопасных отягощений.
Тип патологии определяют на основании нрава противных чувств. Гнойное воспаление сопровождается лихорадкой, головной болью, общей слабостью. У человека мощно болит нога, кожа краснеет и становится горячей. Боль имеет давящий нрав, мази и пилюли в таковом варианте не помогают.
Завышенная локальная температура и отек колена разъясняются скоплением гнойного содержимого и развитием (это тип движения и изменения в природе и обществе, связанный с переходом от одного качества, состояния к другому, от старого к новому) острого воспаления.
При наличии контрактур нарушается подвижность коленного сустава. Боль имеет слабо выраженный ноющий нрав, она усиливается при ходьбе.
При тромбофлебите противные чувства имеют распирающий нрав. Ежели человек опосля эндопротезирования замечает, что колено горячее, возникли мощные боли и судороги, он должен незамедлительно обратиться к доктору.
В неких вариантах назначается повторное хирургическое вмешательство, наведённое на устранение предпосылки противных чувств, или медикаментозная терапия. Боль (неприятное или мучительное ощущение, переживание физического или эмоционального страдания) может быть связана с раздражением нервных корешков, в таковом варианте она исчезает через несколько месяцев.
Причины и механизм образования деформации
Причиной развития контрактуры является поражение различных тканей, в соответствии с чем выделяют несколько видов контрактур:
- структурные (пассивные):
- артрогенные;
- десмогенные;
- миогенные;
- дерматогенные;
- нейрогенные (активные):
- центральные;
- периферические;
- психогенные.
Десмогенные контрактуры обусловлены поражением связочного аппарата и фасций – соединительнотканных чехлов, окружающих мышцы.
Миогенные контрактуры связаны с повреждением мышечной ткани.
По этиологическому принципу, исходя из причин, вызвавших патологию, контрактуры бывают двух видов, это структурные они же пассивные и неврогенные или активные. Пассивные возникают как следствие действие фактора, непосредственно ограничивающего подвижность, соединительно – тканевое рубцевание внутренних структур сустава.
Обусловлены нарушением иннервации мышечных групп, действующих на сустав, в результате тонус какой-либо группы увеличивается или уменьшается. Соответственно движение, за которое отвечает эта группа мышц, также ограничивается, одновременно ограничивает и движения, за которые ответственны другие группы.
Данную патологию нельзя считать самостоятельной болезнью, это результат какой-либо травмы или врожденного дефекта. Можно сказать, что практически любая тяжелая травма колена грозит контрактурами, так как в результате травмы поврежденные ткани рубцуются, то есть покрываются неэластичной соединительной тканью, что и будет ограничивать подвижность. Также приобретенные контрактуры можно классифицировать, в зависимости от поврежденной ткани:
- Десмогенные. Рубцевание происходит в результате повреждений, дистрофических процессов на соединительнотканных капсулах сустава, сумках или заворотах. Это приводит к снижению эластических показателей этих структур, следовательно ограничивается подвижность.
- Контрактуры сустава миогенной природы, то есть движение сустава, не осуществляется или затруднено из-за пораженной мышцы, например, миозитом или другими воспалительными процессам. Также развивается в результате ишемии или сдавления мышечных волокон.
- Тендогенное начало контрактуры будет обусловлено травматическими или воспалительными поражениями связочного аппарата.
- Артрогенная контрактура коленного сустава появляется при комплексной патологии различных суставных структур, связок, поверхностей в результате вывиха, ушиба или переломов.
- Контрактуры дерматогенной этиологии возникают в результате обширных, тяжелых поражений кожных покровов в области сустава. В результате чего поврежденная кожа подвергается фиброзу, рубцуется и в последующем становится не такой эластичной, тем самым сковывает амплитуду движения в коленном суставе.
Также недуг можно классифицировать по природе его происхождения, то есть врожденная форма или приобретенная. В зависимости от типа движения, которое нарушено, выделяются сгибательная контрактура коленного сустава и разгибательная – это основные виды нарушения. Также еще можно выделить вращательную и боковую форму.
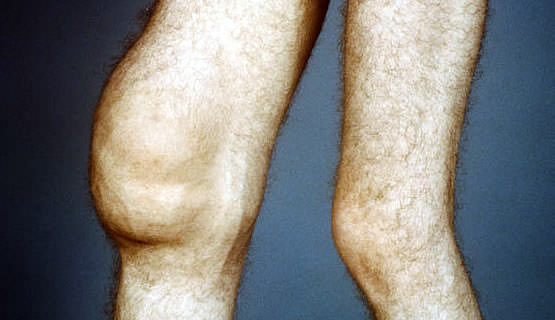
Как выглядит контрактура колена.
Возникновение стойкой контрактуры коленного сустава имеет свое объяснение. В связи с особенностями анатомического устройства движения совершаются вокруг множества осей, причем сгибание сочетается со скольжением.
Наиболее часто встречающиеся сгиб ательные контрактуры артрогенного характера оказываются наиболее стойкими, если наступил подвывих в суставе, особенно при туберкулезном гоните. Наоборот, миогенные контрактуры протекают более благоприятно.
Нейро-миогенные контрактуры коленного сустава наблюдаются чаще после полиомиелита, при болезни Литтля, а также при прогрессивной миопатии. Довольно стойкая сгибательная контрактура развивается при повреждении или ожоге кожи и фасции в подколенной ямке — дермато-десмогенная контрактура.
Травматические контрактуры коленного сустава могут быть обусловлены внутрисуставными или периартикулярными изменениями в костях, мягких тканях. Контрактуры могут быть сгибательные и разгибательные. Часто после травмы развиваются рефлекторные контрактуры.
Соответственно в коленном суставе нет первичной причины для возникновения стойкой разгибательной контрактуры. Она лежит в первичных рубцовых изменениях разгибательного мышечного и фасциального аппарата.
В дальнейшем наступают вторичные изменения в капсуле, сухожильно-связочном аппарате, хрящах и в костях. Причиной контрактуры могут быть также первичные изменения в мышцах, например при оссифицирующем миозите.
Первое время после операции
Лечащий врач обязательно расскажет о правилах поведения пациента после оперирования, но вы должны помнить, что при отсутствии осложнений вам нужно самостоятельно вставать. Но делать это можно только в медленном темпе. Допускается сидеть в постели и приподниматься по определенным правилам. Из положения: лёжа нужно вставать медленно, опираясь сначала на локти, а потом ладони.
Замена сустава на искусственный протез может быть тотальной или частичной. Во втором случае устанавливается небольшой элемент имплантата, а вот в первом – практически весь сустав
Именно тотальное эндопротезирование коленного сустава требует особой внимательности и осторожности, потому что в организм попадает значительное количество инородного тела. Поэтому существует риск отторжения протеза
Чтобы этого не произошло, всегда следуйте требованиям врача. Итак, существуют основные правила:
- Нельзя вставать и опираться на прооперированную ногу.
- Перед опусканием ног их держат в выпрямленном положении.
- В момент вставания держите конечность с имплантатом в прямом состоянии.
- Недопустимо ходить по скользкой поверхности пола, иначе можно получить травму.
- В первую неделю больная нога должна по полу скользить, поэтому наступать категорически запрещено.
- Физические нагрузки должны быть не интенсивные и лишь по разрешению доктора их можно постепенно увеличивать.
Восстановление начинается через 12-24 часа после установки эндопротеза. Человек должен вставать, медленно передвигаться на костылях, несмотря на боль. Если она достаточно интенсивная, следует сообщить об этом медицинскому персоналу. Боль терпеть нельзя, так как это ухудшает психоэмоциональное и физическое состояние, нарушает работу внутренних органов. Ее выраженность постепенно будет снижаться по мере заживления мягких тканей, поврежденных при замене сустава.
Первое время после операции во избежание отека и тромбоза ноги помещают в компрессионные чулки, которые сдавливают голени, не давая крови застаиваться.
После установки эндопротеза хирург накладывает швы, скрепляющие кожу и подлежащие мягкие ткани. Для этого используются скобы, которые снимаются через несколько недель, а нити рассасываются самостоятельно. Врач ежедневно осматривает швы, уход за раной осуществляется младшим медицинским персоналом. Кожа обрабатывается антисептическими, в том числе спиртосодержащими растворами до 3 раз в день. Это позволяет избежать проникновения в рану болезнетворных бактерий, развития инфекционного процесса.
Инфекционное осложнение после установки импланта коленного сустава. Найдите на снимке лишние элементы.
Для профилактики нагноения проводится антибиотикотерапия. Назначаются препараты из групп макролидов, цефалоспоринов, полусинтетических пенициллинов. Пока швы полностью не заживут, пациентам показано ношение повязок, эластичных ортезов для предупреждения смещения кожи.
Шов на коленном суставе чаще всего сшивается металлическими скобами. На фото – заживающий шрам: он равномерного бледного цвета, на нем полностью отсутствуют струпья.
Примерно на 2 день после проведения операции эндопротезирования начинается разработка прооперированной ноги. Практикуется механотерапия — комплекс восстановительных упражнений с помощью специальных аппаратов с целью улучшения подвижности сустава, укрепления мышц. Приборы дозируют возникающие нагрузки, контролируют отведение и приведение ноги. Одновременно пациент выполняет упражнения из комплекса, составленного врачом-реабилитологом:
- подъем колена до горизонтального уровня;
- отведение прооперированной конечности назад;
- сгибание и разгибание коленного сустава;
Такое примитивное упражнение — самое эффективное на первом этапе восстановления. Выполнять его можно без ограничений по времени. С каждым разом амплитуда движений будет увеличиваться миллиметр за миллиметром.
- отведение ноги сначала в одну, затем в другую сторону;
- круговые вращения стопой.
Еще одно упражнение, которое можно выполнять сколько угодно. Сначала подтяните ступни к ягодицам, согнув коленные суставы. А потом выпрямляйте ноги по очереди: сначала здоровую, потом — прооперированную.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
Диагностика
Для успешного лечения контрактуры, важна своевременная диагностика, которая позволит выявить патологию на ее ранней стадии, позволяя полностью восстановить сустав. Поводом для обращения в медучреждение, должны стать какие-либо изменения в положении ноги или невозможность полноценных привычных движений.
Первичная диагностика заключается во внешнем осмотре, позволяя специалисту определить степень деформации. После изучения анамнеза, обычно назначается компьютерная томография, рентгенография или МРТ.
Нейрогенный тип заболевания требует консультации психиатра, невролога, а иногда и нейрохирурга.
Остеолиз и асептическое расшатывание компонентов
Остеолиз — патологический процесс, который приводит к разрушению кости в месте фиксации эндопротеза. Основная причина этого явления – превалирование процессов резорбции над процессами костеобразования. Со временем остеолиз вызывает асептическое (неинфекционное) расшатывание деталей эндопротеза.
Патологическая подвижность импланта также может быть следствием разрушения цемента, который использовали для его фиксации. Из-за нарушения прочной связи между поверхностями костей и эндопротеза последний теряет опору. Это приводит к его расшатыванию. У пациента может появляться боль в колене, дискомфорт, трудности при ходьбе.
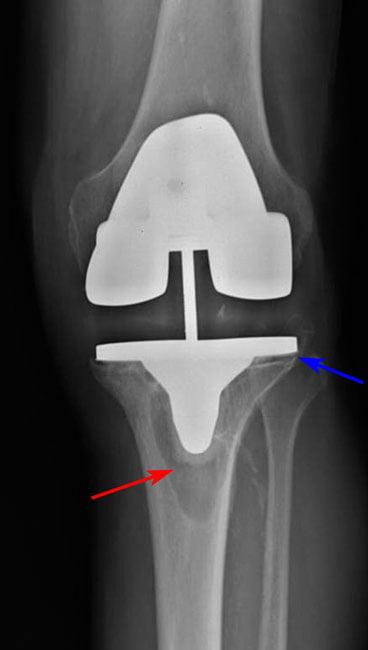
Между имплантом и костью не должны появляться участки резко выделяющегося цвета или очертаний. Это может говорить о расшатывании-нестабильности.
Асептическое расшатывание эндопротеза возникает в поздние сроки. По статистике, в первые десять лет после операции оно развивается у 10-15% прооперированных людей. Нестабильность коленного сустава является показанием к ревизионному эндопротезированию в поздние сроки после операции. Больному ставят имплант с более длинными ножками. Такой эндопротез обеспечивает реконструкцию утраченной костной ткани и позволяет добиться прочной фиксации.
Для профилактики асептической нестабильности и расшатывания импланта используют ряд лекарственных средств. К их числу принадлежат бифосфонаты, препараты кальция и витамин D. В месте с этим больному рекомендуют богатую кальцием диету. Поступление в организм ингибиторов остеолиза, витаминов и минералов замедляет развитие остеопороза.
Классификация, стадии развития
В развитии локтевых контрактур различают несколько степеней:
- 1 степень – разгибание возможно на не менее, чем 170 градусов;
- 2 степень – рука разгибается до 130 – 170 градусов;
- 3 степень – разогнуть конечность получится на 90 – 130 градусов;
- 4 степень – больше чем на 90 градусов разогнуть невозможно.
С точки зрения процесса развития патологии специалисты выделяют 3 стадии. Они следующие:
- Стадия 1 – срок до 1 месяца после травмы. В период роста патологии уменьшение движений вызвано болевым синдромом или причинами психологического характера. Легко лечится;
- Стадия 2. Период протяженностью от месяца до двух после травмы. Иммобилизация обусловлена процессом спаек и генерацией рубцов;
- Стадия 3 – протяженный период сроком более 2 месяцев. В результате рубцовая ткань превратилась в волокнистую и рубцы стянулись. Процесс лечения здесь будет сложным и долгим, позитивный исход не гарантирован.
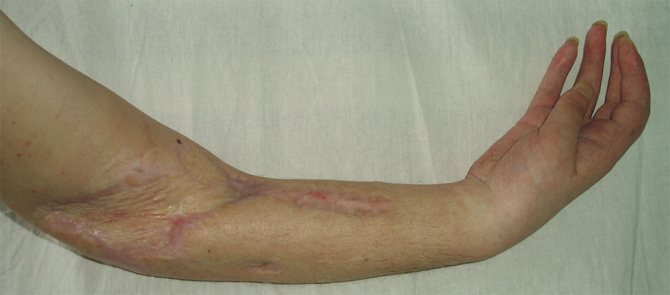
В зависимости от характера нарушения функции движения различают:
- Сгибательную контрактуру, затрудняющую разгибание локтя;
- Разгибательную, иммобилизирующую сгибательный функционал;
- Отводящую, мешающую приведению руки;
- Приводяющую, затрудняющую отведение конечности;
- Ротационную, прекращающую возможность вращения.
Преимущественно пораженная ткань определяет еще один классификатор контрактуры. Здесь выделяется:
- Дерматогенная контрактура. Развивается из-за проблем с кожей (ожоги, травмы и т.д.);
- Десмогенная. Развита из-за повреждения связочного аппарата;
- Тендогенная. Возникла из-за нарушений функционирования сухожилий;
- Миогенная. Образовалась в силу мышечных изменений и травм;
- Артрогенная. В основе образования лежали патологии суставов;
- Неврогенная, возникшая из-за заболеваний нервной системы.

Стадии
1. Образование небольшого узелка или уплотнения на ладони размером от 0,5 до 1 см, которые не мешают в повседневной жизни. Только иногда при пальпации возможны болевые ощущения.
2. Тяж увеличивается в размерах, распространяясь на основную фалангу пальца, кожа в этом месте становится грубее, на ней появляются складки и воронкообразные углубления. Функция разгибания ограничена, но незначительно, поэтому при своевременной диагностике такого заболевания, как контрактура Дюпюитрена, лечение без операции еще может дать положительный результат.
3. Процесс распространяется таким образом, что дефицит разгибания может достигать 90 градусов. Чтобы вывести палец в полностью разогнутое положение, зачастую требуется проведение ладонной капсулотомии. Чтобы полностью восстановить разгибание пальца, необходимо оперативное вмешательство.
4. Патологический процесс захватывает сухожильный аппарат и суставные структуры. К несгибанию пораженного пальца может в итоге привести контрактура Дюпюитрена. Операция на этой стадии не всегда дает положительный результат. В некоторых случаях дело доходит до ампутации.
Диагностика
При подозрении на контрактуру необходимо посетить лечащего врача. Доктор выслушает жалобы пациента, проведёт клинический осмотр. При данной патологии внешне отмечается припухлость в поражённом суставе, возможно появление деформаций и искривления ноги. Обычно сустав находится в полусгибательной позиции, что является рефлекторным механизмом защиты.
Окончательный диагноз ставится после проведения инструментальных методов обследования – рентгенографии, артроскопии, МРТ или УЗИ поражённой области.
Рентгенографическое исследование информативно при структурных поражениях костных элементов – переломах, трещинах. На снимке отмечается просветление в области повреждения.
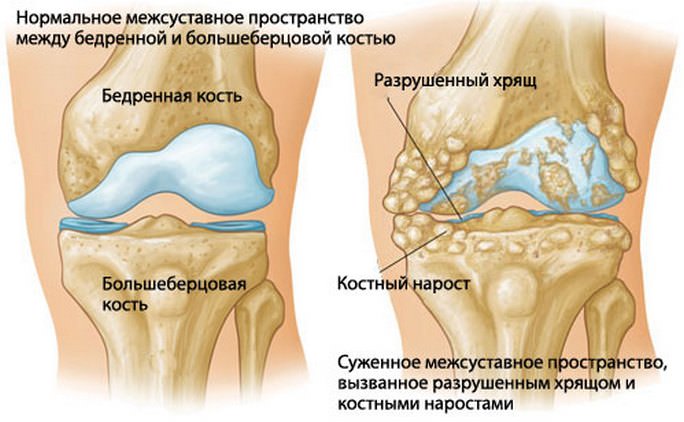
В случае отложения солей кальция при ряде заболеваний будут точечные затемнения возле суставных поверхностей кости, а при артритах – сужение суставной щели. При вывихах на снимке будет наблюдаться наличие неестественного положения костей.
Магнитно-резонансная томография или ультразвуковое исследование прекрасно показывают дегенеративные или воспалительные изменения в суставной капсуле, а также в сухожилиях и мышцах. Если при проведении рентгена не удалось выявить повреждения костей, прохождение МРТ или УЗИ является обязательной процедурой в диагностике контрактуры.
Артроскопия – назначается для уточнения характера повреждения. В сустав под местным обезболиванием вводится специальный прибор – артроскоп. Диагностическое вмешательство безопасно – для проникновения делается минимальный разрез. В ходе исследования на мониторе отображается характер повреждения, а также берётся небольшой кусочек ткани для гистологического анализа.