Синдром зудека: причины болезни, ее симптомы и методы лечения
Содержание:
Оказание медицинской помощи
Терапии, в основном, поддаются первые две стадии заболевания
Поэтому важно вовремя направиться за помощью к неврологу или травматологу. Лечение синдрома Зудека в основном проводится консервативным методом, в превалирующем количестве случаев без хирургии. Начинается терапия с постановки точного диагноза и определения стадии болезни
Начинается терапия с постановки точного диагноза и определения стадии болезни.
Прежде всего назначаются сильнодействующие обезболивающие средства — Анальгин, Брал, Диклофенак, Кетанов, Кеторол, т.к. пациент при заболевании испытывает интенсивные боли даже при самом незначительном движении. Также предполагается иммобилизация конечности на протяжении двух недель, придание ей возвышенного положения, прикладывание холода.
Против альгонейродистрофии борются с помощью сосудорасширяющих, витаминов класса В. Активно используется физиотерапия:
- лазерная терапия;
- иглоукалывание;
- криотерапия;
- ультразвук;
- массаж;
- лечебная физкультура.
Следует отметить, что эти методики не желательны при «остром» периоде КРБС, а применяются только на этапе выздоровления.
Иногда пациенту требуется психологическая помощь и назначение , .
 На последней стадии, характеризующейся прогрессированием остеопороза, цель лечения – замедлить и остановить костное разрушение с помощью препаратов, содержащих магний, кальций и прочие минералы.
На последней стадии, характеризующейся прогрессированием остеопороза, цель лечения – замедлить и остановить костное разрушение с помощью препаратов, содержащих магний, кальций и прочие минералы.
К хирургическому вмешательству прибегают только тогда, когда все вышеперечисленные способы не принесли никакой пользы.
На продолжительность лечения напрямую влияет стадия синдрома, возраст больного, степень запущенности состояния. В среднем же оно занимает от 6 до 12 месяцев.
Полезный комплекс упражнений, который поможет восстановиться после перелома руки быстро и безболезненно:
Признаки и симптомы
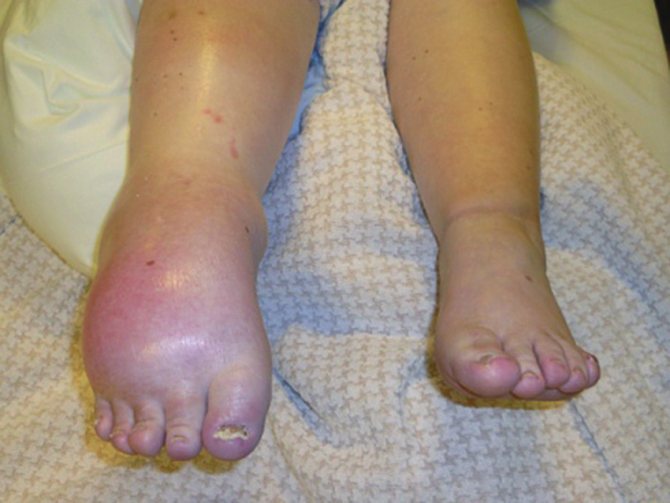
Симптомы обычно возникают примерно через 3-4 недели и включают:
- Значительные изменения цвета (от красного до фиолетового) и температуры кожи в конечности (кожа в пораженной области может быть, как теплее, чем кожа вокруг, так и холоднее).
- Сильная, жгучая, непрерывная боль, повышенная чувствительность кожи руки, наблюдается потоотделение, визуализируется отек.
- Изменения текстуры кожи: она блестит, становиться тоньше.
- Наблюдается скованность поврежденных суставов, мышечная слабость.
- Нарушается рост волос и ногтей: волосы растут медленнее, ногти расслаиваются.
- Снижается способности совершать движения рукой.
Симптомы изменчивы и проявляются по-разному от пациента к пациенту. Основные симптомы начинаются с генерализованной жгучей боли; обычно это сопровождается изменениями состояния кожи, которые могут стать блестящими. В тяжелых случаях пораженная часть тела может набухать, и из-за дисфункции симпатической нервной системы часть тела может потеть больше, чем обычно. Из-за боли пациент может не захотеть двигать поврежденную часть. Это приводит к мышечному истощению и вязкому циклу, когда жесткость и боль усиливаются. Если состояние сохраняется, могут быть неблагоприятные изменения в состоянии основной кости.
Основные причины
 Синдром Зудека после перелома лучезапястья с одинаковой частотой возникает как среди женщин, так и среди мужчин. Предрасполагающие факторы отсутствуют. Осложнение возникает вследствие неправильного или несвоевременного лечения, пренебрежения рекомендациями врача. К наиболее частым причинам костной атрофии относят:
Синдром Зудека после перелома лучезапястья с одинаковой частотой возникает как среди женщин, так и среди мужчин. Предрасполагающие факторы отсутствуют. Осложнение возникает вследствие неправильного или несвоевременного лечения, пренебрежения рекомендациями врача. К наиболее частым причинам костной атрофии относят:
- самолечение. Человек может принять перелом костей за ушиб или трещину, отказаться от госпитализации. В таком случае существует риск неправильного сращения костей, хронического болевого синдрома, ограничения подвижности в суставе;
- если пациенту на протяжении длительного времени не была оказана первая помощь, прогноз неблагоприятный. Вследствие травмы нарушается иннервация и кровоснабжение тканей, клетки умирают. Главная задача врачей – как можно быстрее сопоставить и зафиксировать поврежденную конечность, восстановив кровоток;
- болевой шок. Синдром Зуддека может развиваться на фоне длительного периода болезненных ощущений в месте травмы. Потому адекватное обезболивание является способом предотвращения осложнений;
- неправильно наложенный гипс. Если повязка слишком плотно прилегает к коже, нарушается кровоснабжение, кисть становится синего оттенка, возникают болевые ощущения. Необходимо придерживаться правил наложения гипса, учитывать, что конечность может увеличиться в объеме вследствие отека;
- длительный период иммобилизации. После образования костной мозоли нужно выполнять специальные упражнения, нагружая смежные суставы. Если конечность долго находилась в обездвиженном состоянии, возникают застойные явления, слабость мышц. Адекватная физическая нагрузка – залог успешной реабилитации;
- слишком активные движения поврежденной конечностью могут ухудшить ситуацию. Необходимо следовать рекомендациям врача и нагружать руку только после восстановления целостности костей. Сняв гипс, нужно придерживаться щадящего режима;
- неправильная техника массажа. Прикосновения не должны вызывать болезненных ощущений, ухудшать самочувствие. Массаж проводится только после разрешения лечащего доктора.
Лечение синдрома Зудека
Терапия синдрома Зудека – процесс достаточно сложный, так как учитывается симпатический характер боли. Он включает устранение основных симптомов и стабилизацию эмоционального состояния, что в комплексе и есть подготовкой к длительному лечению и реабилитации.
В своей основе данный процесс отличается консервативным подходом. В начале назначается медикаментозное лечение:
-
спазмолитики: Теоникол, Папаверин;
-
для нормализации циркуляции крови: внутривенные инфузии лекарственного средства Реополиглюкин;
-
для профилактики образования тромбов: Пентоксифиллин
Дозировку любого препарата определяет врач.
Если заметны признаки нарушения снабжения органов и тканей нервными клетками, используется блокатор Прозерин и вазодилататор Дибазол.
В роли поддерживающей терапии применяются:
-
витамины группы В;
-
Трифосаденин;
-
биостимуляторы.
Также в острой фазе иногда показано применение кортикостероидных препаратов. Исходя из выраженной симптоматики, лечение может включать использование лекарственных средств с кальцием. Кроме этого, обязательно проводится локальное лечение холодом.
После устранения острого состояния начинается лечение посредством современных методик физиотерапии:
-
лазеротерапия;
-
импульсный ультразвук;
-
баротерапия;
-
электрофорез;
-
магнитотерапия;
-
дарсонвализация;
-
озокерит (на III стадии);
-
фонофорез;
Использовать тепловые процедуры противопоказано.
На ранних стадиях заболевание разрешено лечить народными средствами, применяя их в качестве второстепенного метода общей терапии. Они помогают устранить боль, частично вернуть подвижность, повысить иммунитет. Для этого часто используют:
-
настой петрушки и укропа;
-
компрессы из отвара зверобоя;
-
спиртовые настойки из сборов трав.
При недостаточной эффективности традиционного лечения и после проведения ряда исследований может быть проведено оперативное вмешательство.

Дальнейший прогноз заболевания зависит от стадии патологии и действенности проведенного лечения. Поэтому обращаться за медицинской помощью необходимо сразу после получения травмы. Так врачу будет легче выполнить свою задачу, а процесс восстановления займет меньше времени. Зачастую главные функциональные особенности конечности приходят в норму в течении года.
На 3-й стадии в большинстве случаев исход будет неблагоприятным в виду произошедших необратимых изменений в суставах. Это приводит к потере трудоспособности и, как результат, – ко II группе инвалидности.
Предупреждение таких страшных последствий — это первоначальная задача самого человека, который стал заложником такого заболевания. Профессионализм врача в данном случае — сопутствующий фактор
Поэтому важно помнить, что победить эту сложную патологию можно лишь совместными усилиями
Причины появления заболевания
К появлению нейродистрофического синдрома Зудека приводит непосредственно не сам факт перелома руки. Главной причиной его возникновения является неквалифицированная помощь специалистов или проведенные с нарушениями реабилитационные процедуры.

Синдром может появиться из-за:
- Неправильно наложенной тугой повязки, которая приводит к появлению покраснения, отека и онемения конечности;
- Раннего освобождения от гипса;
- Нарушения создания неподвижности руки;
- Болезненных воздействий на руку во время медицинских процедур;
- Резких движений поврежденной конечностью после снятия гипсовой повязки;
- Нарушений рекомендаций доктора.
Часто заболевание является следствием неверно поставленного диагноза. Например, если перелом принимают за обычное растяжение или небольшой ушиб.
Занятия ЛФК, специальный массаж, горячие ванны и активный образ жизни в первое время после освобождения конечности от гипса также могут вызвать осложнения.
Иногда причины патологии напрямую не связаны с травмированием конечности. Они являются отголосками онкологических болезней, гормональных всплесков и нарушений работы вегетососудистой системы.
Последствия и прогноз
Синдром Зудека эффективно лечится при его выявлении на ранних стадиях. Главной задачей комплекса лечебных мероприятий становится достижение результата – сохранение или восстановление в максимально возможной степени двигательной активности поврежденного сустава, недопущение процесса атрофирования и разрушения структуры окружающих его тканей.
В большинстве клинических случаях полное развитие синдрома происходит в течение полугода, поэтому больному требуется настроиться на длительное, насыщенное разноплановыми медицинскими процедурами лечение. Позитивный прогноз возможен, если терапия началась в тот период, когда не произошли значительные патологические процессы.
Лечение, начатое на 3-й стадии синдрома Зудека, не приносит заметных результатов. У больного наблюдается утрата подвижности суставов, его конечность становится полностью обездвиженной, в ней разрушаются ткани, что приводит к видимым уменьшениям её размера. Выполнять обычные действия для пациента становится невозможным, он утрачивает трудоспособность.
Причины
Важно запомнить, что сам перелом не является причиной синдрома Зудека. В большинстве случаев такие травмы успешно лечат без каких-либо осложнений и последствий
И спустя какое-то время, требующееся на терапию и восстановление, человек приступает к обычной повседневной и профессиональной деятельности. Но в случаях, когда лечение не было оказано в нужном объеме или его не было вообще, реабилитация не проводилась или она была некачественной, если пациент пренебрегал советами лечащего врача, могут развиваться различные осложнения, среди которых и синдром Зудека.
 В большинстве случаев синдром Зудека развивается после перелома лучевой кости предплечья
В большинстве случаев синдром Зудека развивается после перелома лучевой кости предплечья
Факторы риска развития альгодистрофии конечности:
- неправильно оказанная врачебная помощь при репозиции перелома кости, при иммобилизации;
- слишком тугая гипсовая повязка;
- раннее снятие гипса;
- чрезмерная активность конечностью в первые дни после снятия гипса;
- несоблюдение рекомендаций специалиста;
- отсутствие реабилитации или ее непродолжительность;
- неправильное применение лечебной физкультуры, физиотерапии и кинезиолечения;
- неправильный диагноз, когда перелом принимают за ушиб или вывих;
- непрофессиональное выполнения лечебного массажа или его отсутствие;
- недостаточная анестезия на этапе репозиции и иммобилизации отломков костей;
- слишком длительное ношение гипсовой повязки.
Точный механизм развития заболевания еще не установлен, но все исследователи сходятся во мнении, что основное значение в развитии недуга отводится нарушениям функции вегетативной нервной системы. Вовлечение нервных волокон в процесс воспаления при переломе приводит к нарушению регуляции тонуса сосудов. Из-за этого меняется нормальная проницаемость стенки капилляров, развивается нарушение процесса микроциркуляции, гипоксия мягких тканей и костей.
 Повреждение волокон вегетативной нервной системы запускает развитие синдрома Зудека
Повреждение волокон вегетативной нервной системы запускает развитие синдрома Зудека
Расстройства местного кровообращения приобретают стойкий характер, дегенеративные процессы начинают превалировать над восстановлением тканей, начинается разрастание соединительной ткани, дистрофические и атрофические изменения в костях и мягких тканях, что со временем негативно сказывается на функции конечности в целом и приводит к инвалидизации.
Ответ
Здравствуйте. Описанные вами симптомы соответствуют проявлениям синдрома Зудека. Он возникает после травмы и перелома предплечья или плеча в случае нарушения принципов лечения:
- раннего снятия гипсовой повязки;
- неправильной иммобилизации руки;
- назначения горячих процедур сразу после снятия гипса;
- ошибочно поставленного диагноза;
- неправильно проведенной реабилитации и курса массажей;
- восстановления руки только с помощью пассивных движений;
- повреждения волокон вегетативной нервной системы;
- несоблюдения предписания врача.
Причиной развития синдрома Зудека может стать нарушенный гормональный фон, онкологические новообразования.
 Поврежденные волокна вегетативной нервной системы при синдроме Зудека
Поврежденные волокна вегетативной нервной системы при синдроме Зудека
На ранней стадии при переломе предплечья или плеча синдром проявляется следующим образом:
- краснеет кожа кисти;
- отекает подкожная клетчатка;
- повышается температура всей руки, особенно кисти;
- в месте перелома и в суставах конечности ощущается боль;
- ограничивается движение в суставах.
Если срочно не провести обследование и не начать лечение, тогда симптомы патологии усугубляются:
- кожа становится синюшной;
- возрастает отечность клетчатки под кожей;
- спазмируются мышцы, начинают атрофироваться;
- еще больше усугубляется движение в руке и кисти.
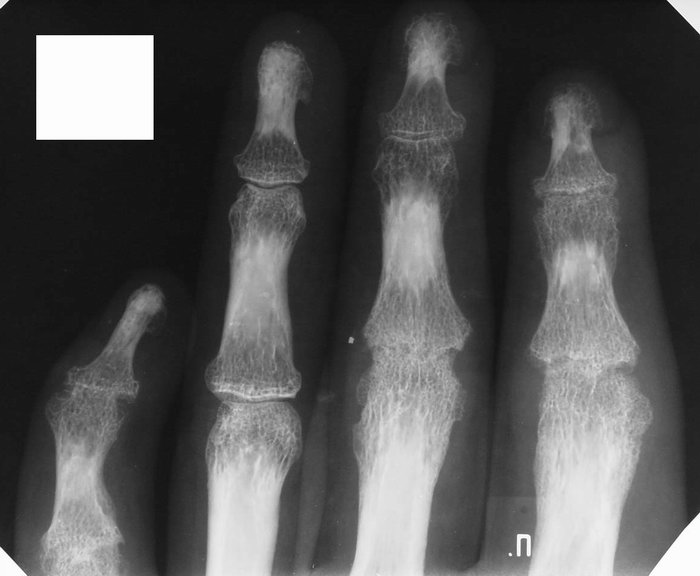 Специфические пятна на костях при синдроме Зудека
Специфические пятна на костях при синдроме Зудека
При изучении рентгенограммы на костях кисти можно заметить пятна, что доказывает, что патологический процесс уже развивается. Костная ткань начинает терять свое основное вещества, становится хрупкой и тонкой.
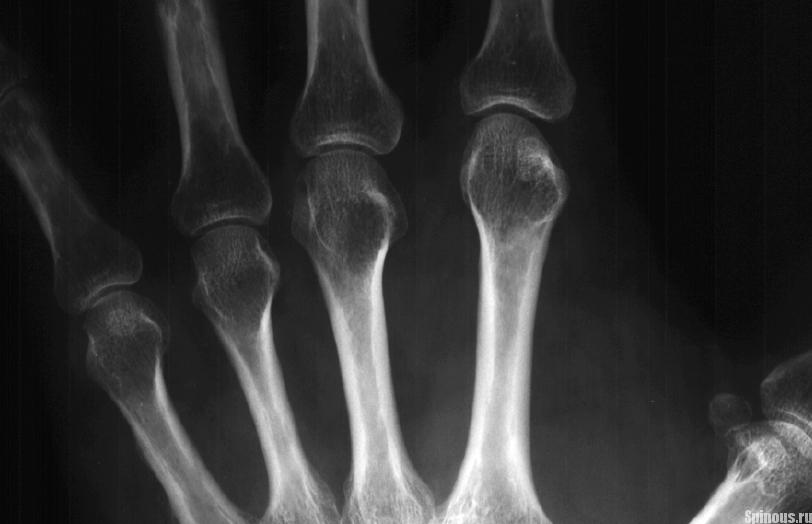 Признаки околосуставного остеопороза и утончения фаланг пальцев
Признаки околосуставного остеопороза и утончения фаланг пальцев
Параллельно синдрому развивается околосуставный остеопороз. Особенно страдают кисти после перелома лучевой кости, если пациент не иммобилизирует руку или поддерживает ее только на мягкой повязке из бинта. Тогда кисть принимает такой вид, как на фото.
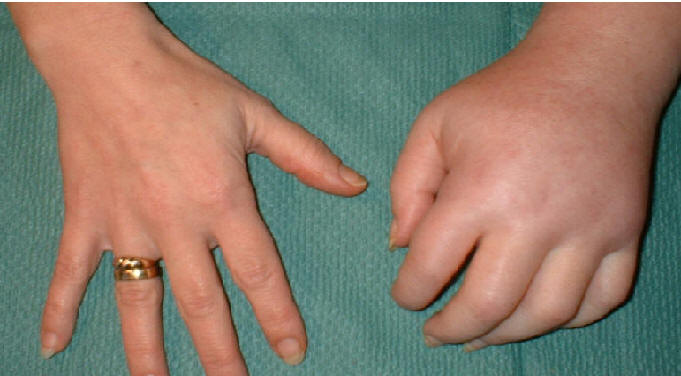 Синдром Зудека (слева), справа – нормальная кисть
Синдром Зудека (слева), справа – нормальная кисть
Врач назначает в таких случаях анальгетики, миорелаксанты при признаках альгонейродистрофии, витамины группы В, кортикостероиды и иные средства. При остеопорозе необходима минералотерапия с препаратами кальция, магния и др4угих микроэлементов.
В качестве физиотерапевтического лечения назначается: лазеротерапия и криотерапия, ультразвук, магнит, иглоукалывание, массаж. Нельзя забывать о лечебной гимнастике и кинезотерапии. Если патология запущена, консервативное лечение может не принести результата, особенно при проявлениях альгонейродистрофии. Тогда понадобится хирургическое лечение.
Симптомы и последствия
Клинические проявления синдрома Зудека весьма демонстративны и зависят от фазы течения патологического процесса:
- Первая фаза, или начало болезни. При этом максимально выражен болевой синдром и вазомоторные нарушения.
- Вторая фаза, разгар заболевания. В этот момент более активно проходят дистрофические процессы и максимально выражены трофические нарушения.
- Третья фаза, или исход. Ее еще называют стадией атрофии и устойчивой декомпенсации, то есть в данном периоде заболевание подходит ко своему логическому завершению с формированием дефекта различной степени выраженности.
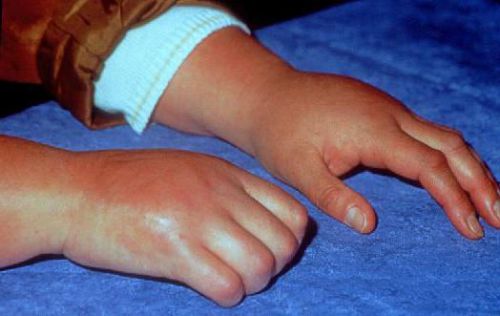 На фото представлена здоровая рука и рука с синдромом Зудека в 1 фазе одного пациента после перелома лучевой кости
На фото представлена здоровая рука и рука с синдромом Зудека в 1 фазе одного пациента после перелома лучевой кости
Итак, для первой стадии синдрома Зудека характерны следующие симптомы:
- ненормальный цвет кожных покровов травмированной конечности (покраснение);
- выраженный отек мягких тканей, который выходит за пределы нормы при данной травме;
- ощущение жара в травмированной конечности, повышение местной температуры;
- выраженная диффузная боль, которая выходит за границы повреждения, усиливается при любых движениях, также беспокоит пациента и в состоянии покоя;
- нарушение двигательной активности в поврежденной конечности.
Появление описанных признаков в реабилитационном периоде после перелома должны насторожить пациента и его врача. Это позволит диагностировать РСД в самом начале развития, что непосредственно скажется на успехе лечения. Очень часто ни пострадавшие, ни их доктора не придают внимания описанным симптомам, так как считают их нормальной реакцией организма на травму, а тем временем патология прогрессирует и переходит во вторую стадию.
Во второй фазе кожа приобретает синюшный или фиолетовый оттенок, отек уплотняется и увеличивает свою площадь, появляются болезненный мышечные спазмы, кожа на ощупь становится холодной. По мере прогрессирования болезни кожный покров истончается, становится гладким и блестящим (атрофия кожи), истончаются мышцы и подкожная клетчатка, развиваются проблемы с волосами и ногтями на пораженной конечности. Рентгенография и денситометрия позволяют выявить остеопороз костей на этой стадии.
 Если вовремя не диагностировать синдром Зудека и не начать лечение, человек может потерять функцию пораженной конечности
Если вовремя не диагностировать синдром Зудека и не начать лечение, человек может потерять функцию пораженной конечности
Если прогрессирование недуга не остановить на второй стадии, патологической процесс переходит в третью фазу, при которой дистрофические процессы заканчиваются атрофией. Пораженная конечность заметно меньше здоровой, практически отсутствует мышечная и жировая ткань, кости тонкие и хрупкие. Все это сопровождается постоянной хронической болью. Развиваются различные контрактуры, которые становятся причиной потери функции руки или ноги.
Лечение
Успех терапии напрямую зависит от времени обращения за медицинской помощью. В большинстве случаев лечение проводится консервативными методами. Если они оказываются неэффективны, делают симпатэктомию – иссечение поврежденного нервного ствола, новокаиновые блокады (введение Новокаина в нерв), инфильтрационную анестезию.
Метод инфильтрационной анестезии подразумевает местное обезболивание, при котором ткани буквально пропитываются анестетиком, блокирующим нервные импульсы. В тяжелых случаях проводят артродез суставов, остеотомию лучевой кости.
В острой стадии больным назначаются обезболивающие препараты – Анальгин, Брал – и противовоспалительные средства – Диклофенак, Кетанов, Кеторол. Применяются также сосудорасширяющие лекарства, миорелаксанты, витамины группы В и анаболические гормоны.
Прием анаболиков позволяет ускорить срастание перелома и нарастить мышечную массу, что в конечном итоге существенно улучшает самочувствие пациента. В некоторых случаях требуется консультация психотерапевта, успокоительные и стероидные средства.
При сильных болях выписывают Кеторол в таблетках или инъекциях. В качестве дополнения можно применять гель Кеторол для наружного использования. На первой стадии заболевания обычно достаточно снять воспаление боль, а также скорректировать фиксирующую повязку. Лечение второй стадии проводится, как правило, с помощью спазмолитиков и сосудорасширяющих препаратов – Папаверина, Трентала, Дротаверина и Кавинтона.
Снижение мышечного тонуса спазмолитиками способствует стиханию болевого синдрома и восстановлению нормальной подвижности. Самым доступным и недорогим лекарством из этой группы является Дротаверин, который обладает пролонгированным действием. Он выпускается в таблетках и растворе для инъекций.
Для расслабления скелетной мускулатуры назначают миорелаксанты – например, Метокарбомол. Препарат блокирует болевые импульсы, идущие с периферии в головной мозг. Схему приема определяет врач – если пациент принимает Метокарбамол в таблетках, то дозировка постепенно увеличивается. Начальная разовая доза составляет 1,5 г, через несколько дней ее повышают до 4–4,5 г. Кратность приема – 4 раза в день.
Метакарбамол может вводиться внутривенно и внутримышечно. В этом случае дозировка составит 1 г/3 раза в день. Курс лечения – 3 дня.
Справка: Метокарбамол может оказывать влияние на скорость реакций. Это следует учесть людям, работа которых требует концентрации внимания.
 Тималин рекомендован к применению при серьезных повреждениях, к которым относятся переломы, ожоги, обморожения и открытые раны.
Тималин рекомендован к применению при серьезных повреждениях, к которым относятся переломы, ожоги, обморожения и открытые раны.
Для повышения костной плотности и ускорения сращивания костей врачи выписывают препараты кальция и витамина D – Кальцемин, Кальцетрин, Кальций D3 никомед, рыбий жир и пр. Чтобы восстановить внутриклеточный обмен и активизировать иммунитет, назначают иммуномодуляторы. Чаще всего это Тималин, который используется для внутримышечных уколов. Курс лечения данным препаратом может составлять от трех до десяти дней.
После снятия острых симптомов пациент направляется на физиопроцедуры. Наиболее эффективны при синдроме Зудека крио- и рефлексотерапия, ультразвук и лазер. Важным этапом реабилитации являются лечебная гимнастика и массаж.
Народные рецепты
Лечение по народным рецептам будет эффективным только на ранних стадиях синдрома Зудека. При далеко зашедших дегенеративных изменениях травяные отвары, примочки и компрессы бесполезны. Кроме того, домашние средства не могут быть альтернативой медикаментозному лечению.
Для уменьшения болей и укрепления костей применяется зелень укропа и петрушки. Взять по одному пучку разной травы и добавить пол-литра теплой воды. Настаивать 3 часа, затем процедить и принимать по ½ стакана трижды в день до или после приема пищи. Курс лечения – до полугода. Настой долго не хранится, поэтому каждый день нужно готовить новый.
Луковый отвар делают так: неочищенный лук режут кольцами вместе с шелухой и обжаривают на растительном масле. После этого его кладут в кипящую воду и держат на медленном огне 15–20 минут. После получасового настаивания отвар отфильтровывают и пьют в течение дня. Курс лечения – месяц.
Прогноз
Таким образом, можно сделать вывод о том, что прогноз напрямую зависит от времени начала лечения и квалификации врача. Победить болезнь можно, главное – приложить к этому все силы.
Под этим названием объединяется ряд симптомов, характеризующих дистрофические процессы в тканях, подвергшихся травматизации или, реже, воспалительному процессу. Большинство больных — женщины в возрасте 40-45 лет, с нарушением вегетативного или гормонального равновесия.
Болезнь Зудека-Турнера является следствием допускаемых ошибок при лечении травмы дистальных отделов конечностей (переломы луча в типичном месте, переломы лодыжек). Близкая связь наблюдается между болезнью Зудека-Турнера и раздражением срединного нерва в результате сдавления его в карпальном канале, как это встречается при неправильно сращенных переломах лучевой кости или застарелом вывихе полулунной кости. Болезненные манипуляции при первичном обслуживании пациента, плохо и неудобно наложенная гипсовая повязка, нефизиологичное положение сустава при иммобилизации, длительные боль и отек в послеоперационном периоде, отсутствие ранних статических упражнений -вот неполный перечень возможных причин возникновения болезни Зудека-Турнера.
После прекращения иммобилизации отягощающим фактором являются излишне горячие процедуры, болезненная и грубая пассивная разработка движений в застоявшемся суставе и грубый массаж. Синдром Зудека-Турнера может возникнуть после гнойных воспалительных процессов в пальцах и кисти. Например, после флегмоны кисти, особенно у пожилых людей.
При синдроме Зудека-Турнера помогает блокада симпатического нерва, поэтому возможно увязать патогенез заболевания симпатико-невро-васкулярными рефлекторными изменениями. Каждая травма или заболевание вызывает нарушение функции вегетативной нервной системы и сосудисто-двигательного механизма. Однако благодаря компенсаторным механизмам организма, правильному лечению и успешным восстанови-тельным мероприятиям эти явления проходят и наступает выздоровление. При длительно действующих раздражителях (боль, инфекция, отек), нарушения приобретают постоянный характер. Повышенный тонус симпатического нерва фиксируется, становится независимым от первоисточника раздражения и вызывает сужение мелких кровеносных сосудов. Наступают стаз и кислородное голодание. Нарушаются обменные процессы, возникает ацидоз тканей. Процессы дегенерации преобладают над процессами регенерации, что приводит к разрастанию соединительной ткани и дополнительному сдавлению симпатического нерва. Создается порочный круг. Наступают тяжелые анатомические и функциональные расстройства, проявляющиеся склерозированием аппарата сухожилий, затвердеванием суставов, рарефикацией костей и нарушением трофики, что создает типичную симптоматику при болезни Зудека-Турнера.
Клиника. В течении заболевания Зудек выделил типичные фазы: острую, фазы дистрофии и атрофии. После прекращения иммобилизации возникают или остаются посттравматические отек, боль, тугоподвижность сустава. Характерна пассивная гиперемия. Кожа гладкая, теплая, покрасневшая, блестящая и напряженная. Повышено потоотделение. Болезненно прикосновение к больному органу. Недели через две появляется бледность и цианоз кожи. Отек сохраняется или слегка уменьшается. В тяжелых случаях боль может распространиться вверх и постепенно охватить всю конечность. Суставы «деревенеют» и наступают контрактуры. Кожный рисунок сглажен. Пальцы кисти становятся веретенообразными.
Увеличивается волосатость, отмечается ускоренный рост ногтей. Такое состояние может длиться несколько месяцев.
Синдром Зудека возникает в том случаи, если были повреждены конечности, в результате появились серьезные осложнения. Синдром сопровождается воспалительным процессом и разными повреждениями в костях, нервах, мягких тканях. Развивается заболевание, если человек долгое время не двигается из-за ожогов, перелома. Также рискуют заболеть те, кто пережил повторную операцию, у кого наблюдается перелом конечностей.