Абсолютные и относительные признаки перелома. достоверные признаки перелома сколько абсолютных признаков переломов существует
Содержание:
Питание при переломах костей. Что едят при переломах
Правильно составленный рацион питания положительно влияет на состояние организма при переломах костей. Каждодневное меню должно включать в себя продукты, которые способствуют быстрой регенерации костной ткани.
Топ-5 продуктов для восстановления целостности костей
1. Продукты с высоким содержанием кальция.Основной минерал в костях — кальций. Старайтесь включать продукты с содержанием этого минерала в рацион ежедневно. Содержится в:
- морской капусте
- зеленых листовых овощах
- лососе
- сардинах с костями
- несладких кисломолочных продуктах: йогурт, кефир, закваска
2. Продукты с витамином К
- кале, брокколи, шпинат и другая зелень содержат много витамина К1
- сырые молочные продукты: сыр и кефир, содержат много витамина К2. Необходим для свертывания крови и формирования костей.
3. Продукты с чистым белком. Организм не восстановит потерянную ткань без белка. Потребляйте 100 – 150 грамм органического белка. Содержится в мясе птицы, в говядине, в рыбе.
4. Продукты, богатые на витамин C. Необходим для производства коллагена как компонента кожи и тканей. Увеличьте потребление фруктов и овощей: цитрусовые, сладкий перец, земляника и помидоры.
5. Продукты с цинком. Химические реакции, необходимые для восстановления кости, требуют цинка. Чтобы увеличить потребление цинка, добавьте в рацион говядину, тыквенные семечки и шпинат.
Рентгеновские симптомы
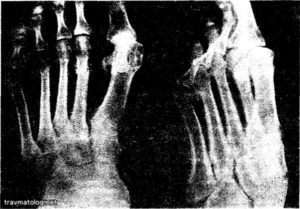
Даже при наличии очевидных признаков, следует сделать пациенту рентген в двух проекциях — спереди и сбоку повреждения. Глядя на рентгеновский снимок, доктор видит, что кость повреждена, определяет, какое направление имеет линия разлома, смещены ли отломки и каково количество осколков кости. При тяжелых переломах возможно проведение компьютерной и магнитно-резонансной томографии. Благодаря этим исследованиям, врач может оценить состояние суставов, связок, мышечной ткани, сосудов и нервных окончаний.
Зная, какие признаки возникают при переломе кости, человек может отличить данную травму от других повреждений и своевременно обратиться к доктору. На основании клинических, местных, общих и рентгеновских симптомов доктор ставит диагноз и подбирает оптимальную тактику лечебной терапии и реабилитационных мероприятий.
Переломы и их симптоматика
Симптомы варьируются в зависимости от типа перелома. Например, при травме позвоночника болевой синдром может появиться не в месте удара, а в нижних конечностях. Травма со смещением всегда приводит к появлению деформации и нетипичной подвижности. Большинство переломов сопровождаются сильным непрекращающимся со временем болевым синдромом, появлением отечности, покраснения, синюшности кожи в месте травмы, образованием гематом. При травмировании конечности утратятся её опорная и двигательная функции.
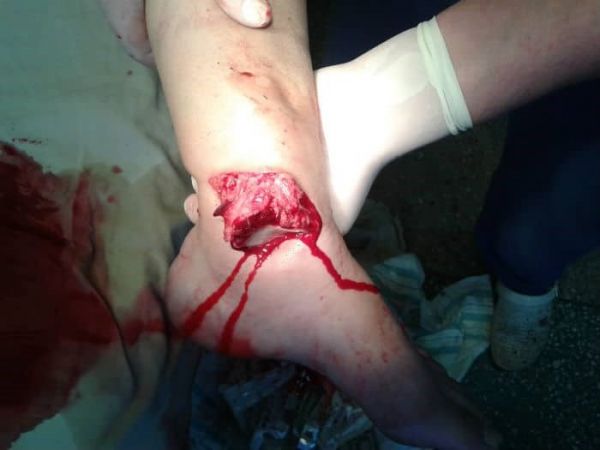
Открытый перелом легко распознать по открытой кровоточащей ране, часто с торчащими из нее обломками костей. При закрытом отломки кости могут выпирать сквозь кожу, не пробивая её. Травма ребер всегда сопровождается затрудненным дыханием, болезненностью, кашлем, иногда – кровохарканием. Перелом со смещением всегда вызывает заметную деформацию кости, если повреждена конечность, она может показаться длиннее или короче нормальной.
Зависимость травмы от возраста
Структура костей ребёнка более гибкая и не такая прочная, как у взрослых, из-за чего их опорно-двигательный аппарат более уязвим к травмам. Кроме того, повышенный риск травмы у детей связан с высокой активностью и недостаточными навыками самосохранения. У пожилых людей в процессе возрастных изменений из костной ткани вымываются соли кальция, из-за чего скелет также становится более хрупким. Кроме того, ухудшенное в силу возраста кровообращение может приводить к ухудшению равновесия, головокружениям, повышая риск падения.
У зрелых людей риск травмы связан с сезонными погодными условиями, физическим трудом, спортивной деятельностью.

Основные симптомы
Почти все виды переломов имеют сходную, довольно яркую клиническуюкартину. Признаки могут варьироваться в зависимости от разных факторов, но выделяют общие симптомы повреждения костной ткани: сильная боль, не проходящая со временем, покраснение, отек, образование гематом, синюшность кожи в месте травмы.
Некоторые из этих симптомов являются абсолютными признаками перелома, некоторые – относительными. Преобладание тех или иных признаков зависит от типа травмы.
Симптомы
Основные симптомы:
- Кровотечение. Может быть разным (сильным или слабым). Все зависит оттого, какой сосуд был разорван – вена или артерия. Обильное кровотечение наиболее часто наблюдается при наличии пореза. При размозжении, наоборот, потеря крови незначительна.
- Повышенная температура, лихорадка.
- Сильная боль. Интенсивность болевых ощущений напрямую зависит оттого, были ли задеты нервные сплетения и стволы. Чем острее ранящий предмет и чем выше скорость нанесения травмы, тем сильнее боль.
- Шок, обморок.
Диагностика
Если ранение поверхностное, диагноз ставится на основе клинической картины. При тяжелой травме одного только осмотра недостаточно. Для последующей диагностики назначается УЗИ, рентгенография и другие методики. Если возникли подозрения на разрушение нервов и сосудов, пострадавшему требуется консультация невролога и сосудистого хирурга.
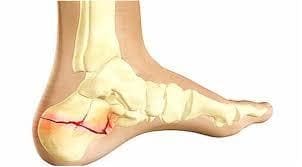
3 признака перелома: абсолютные и относительные
Практически все виды переломов имеют общую симптоматику. Есть признаки, по которым можно лишь заподозрить травму (их называют относительными). По другим признакам (абсолютным), можно со 100% вероятностью выявить сломленную кость.
Как отличить ушиб от перелома! Верный признак, по которому отличают ушиб — это возможность двигать поврежденным суставом или конечностью (хотя это будет больно)
Очень важной отличительной характеристикой переломов выступает аннулированная возможность нормального движения и шевеления. Например, если переломана лодыжка, то человек не сможет пошевелить стопой, в том чисте и большим пальцем на ноге
К первой группе признаков перелома относят:
Боль и дискомфорт в области травмирования. Боль усиливается при попытке сдвинуться с места. Этот признак также характерен и для сильного ушиба.
Отечность мягких тканей возле болезненного сустава. Эти симптомы также характерны и для вывиха. Но есть правило, как отличить перелом от вывиха.
Как отличить перелом от вывиха! При вывихе нет патологической подвижности сустава, и не слышно хруста в месте повреждения кости, как это бывает, если сломать кость.
Кровоподтеки на пораженном участке. Признак характерен и для переломов, и для растяжений. Поэтому Вы должны ознакомиться с еще одной памяткой, как отличать травмы.
Как отличить растяжение от перелома! При растяжении не меняется длина поврежденных конечностей и не происходит деформации суставов.
По относительным признакам, нельзя точно сказать, есть перелом или нет: нужно обращать внимание на абсолютные. Если наблюдается хруст в ноге или руке, деформация сустава или его патологическая подвижность (абсолютные признаки), то можно говорить о более серьезной травме, чем растяжение, ушиб и вывих.
Первая помощь
Первая помощь при переломах конечностей заключается в обездвиживании, поврежденного сегмента с помощью подручных средств (дощечки, палки и других подобных предметов), которые закрепляют бинтом, платком, шарфом, куском ткани и т.п. При этом необходимо обездвижить не только поврежденный участок, но и два смежных сустава.. Например: при переломах костей предплечья необходимо зафиксировать поврежденный сегмент конечности и лучезапястный и локтевой суставы, при переломах костей голени — поврежденный сегмент конечности вместе с коленным и голеностопным суставами. Для снятия болевого синдрома пострадавшему можно дать обезболивающее на основе парацетамола или ибупрофена. Следует постараться успокоить ребенка, прежде всего, своим спокойным поведением. Затем вызвать «скорую помощь» (ее можно вызвать еще до начала оказания первой помощи) или самостоятельно направиться в ближайшую детскую больницу (в приемное отделение), травматологический пункт. Так как при открытых переломах имеется нарушение целостности кожи, рана инфицирована и может начаться кровотечение из поврежденных отломками кости кровеносных сосудов, то прежде чем иммобилизовать конечность, необходимо попытаться остановить кровотечение, обработать рану (если позволяют условия) и наложить стерильную повязку.
Поврежденный участок кожи освобождают от одежды (руки того, кто оказывает помощь, должны быть вымыты или обработаны спиртовым раствором). При артериальном кровотечении (ярко-красная кровь вытекает пульсирующей струей) необходимо прижать кровоточащий сосуд выше места кровотечения — там, где нет больших мышечных масс, где артерия лежит не очень глубоко и может быть придавлена к кости, например, для плечевой артерии — в локтевом сгибе. При венозном кровотечении (кровь темного цвета льется непрерывно и равномерно, не пульсирует) необходимо прижать кровоточащую вену ниже места кровотечения и зафиксировать в приподнятом положении поврежденную конечность.
Если кровотечение не останавливается, закройте рану большим куском марли, чистой пеленкой, полотенцем, гигиенической прокладкой (зажимать рану следует до прибытия врача).
Если при открытом переломе кровотечения нет, то с поверхности кожи следует удалить грязь, обрывки одежды, землю. Рану можно промыть под струей проточной воды или полить перекисью водорода (образовавшуюся пену нужно убрать с краев раны стерильной марлевой салфеткой). Далее на рану следует наложить стерильную сухую повязку. Открытый перелом является показанием для проведения вакцинации против столбняка4 (если она не была проведена ранее или истек срок с момента последней ревакцинации), что необходимо сделать в травмпункте или больнице.4 Столбняк — смертельно опасное инфекционное заболевание, вызываемое бактерией Clostridium tetani. Ее споры могут попасть в организм через рану, загрязненную землей. Столбняк характеризуется прогрессирующим поражением нервной системы, судорогами, параличами.
Первая помощь при падении с высоты заключается в обездвиживании позвоночника и таза, которые при этом нередко повреждаются. Пострадавшего необходимо уложить на твердую ровную поверхность — щит, доски, жесткие носилки и т.д. При подозрении на перелом костей таза в подколенные области ног укладывается валик. Все это приводит к расслаблению мышц и предотвращает вторичное смещение костных отломков.
Если у ребенка повреждена рука и он может самостоятельно передвигаться необходимо обратиться в детский травматологический пункт, который, как правило, есть при каждой детской поликлинике и больнице.
Если у ребенка травмирована нога, позвоночник или кости таза, то он самостоятельно передвигаться не может. В этих случаях целесообразно вызвать скорую медицинскую помощь, которая доставит пострадавшего ребенка в приемное отделение детской больницы.
Госпитализация в стационар проводится в случаях переломов костей со смещением, требующих репозиции (сопоставления отломков) или проведения операции, а также с переломами позвоночника и таза.
Диагностика переломов костей у детей осуществляется в травмпунктах или приемных отделениях детских больниц травматологами или хирургами. Большое значение для правильной постановки диагноза имеет осмотр врача, опрос родителей, свидетелей или ребенка об обстоятельствах получения травмы. Обязательно проводят рентгенологическое исследование. Также нередко (особенно при подозрении на перелом позвоночника) производят компьютерную или магнитно-резонансную томографию. В случае сочетанной травмы для диагностики состояния внутренних органов проводят ультразвуковые исследования (УЗИ), анализы крови, мочи и т.п.
Сроки восстановления
Период сращивания костей таза для каждого пациента сугубо индивидуален, поэтому очень сложно ограничить его конкретными рамками
Очень важно во время лечения придерживаться всех назначений доктора и не подвергать организм излишним нагрузкам. Время сращивания перелома во много зависит от следующих факторов:
- место локализации травмы;
- степень тяжести;
- возраст пациента;
- наличие или отсутствие заболеваний, снижающих уровень кальция в организме, а также дополнительных повреждений.
Чтобы лечение проходило максимально эффективно и быстро, рекомендовано применение реабилитационных процедур. Массаж и физиотерапию можно проводить уже спустя несколько дней после поступления пострадавшего в больницу и стабилизации его состояния. Массаж проводится, таким образом, чтобы воздействовать на неповрежденные участки тела, через которые проходит система кровообращения и обмена веществ к месту локализации травмы. Также на время сращивания костей большое влияние имеет сбалансированное питание, которое должно вмещать в себе как можно больше кальция, а также других витаминов и микроэлементов, необходимых для полноценной работы организма.
Народные средства при переломах костей
Помогают при старых переломах или растяжениях сухожилий, ушибах:
Яйцо с солью:
- взять пол чайной ложки некрупной соли
- отделить из яйца сырой желток
- перемешать до однородной массы
- положить смесь на кусочек ткани
- приложить компресс к травмированному месту
- снять утром повязку, разрезая её ножницами
- делать компресс каждый день, пока не стихнет боль
Луковый отвар:
- взять 2 небольших луковицы
- порезать
- обжарить в растительном масле
- положите в кипящую воду объемом 1 литр
- варите в течение 10 минут
- процеживать не нужно
- пить отвар до еды 3 раза в день по 1 стакану
Орехи и скорлупа от яиц:
- взять половину скорлупы от яйца
- высушить её
- измельчить в порошок
- снять пленку со скорлупы
- смешать порошок с лимонным соком
- принимать ежедневно 1 раз
Бульон из говяжих костей:
- 0,5 килограмма говяжьих костей
- залить водой, покрыть все кости
- варить 4 часа
- варить пока бульон не останется на дне
- принимать 2 ложки по 2 раза в неделю
- отвар не должен быть соленым
Съедать каждый день по 2 грецких ореха.
Почаще смазывайте место перелома пихтовым маслом. Благодаря своим свойствам оно благоприятно влияет на перелом.
Этиопатогенетические звенья и факторы
Основная причина синдрома продолжительного сдавления — механическая травма, полученная в результате несчастного случая на производстве, в быту или на войне. Сжатие частей тела происходит во время аварий, землетрясений, взрывов и прочих чрезвычайных ситуаций.
Патогенетические звенья синдрома:
- болевой шок,
- повышение проницаемости капилляров,
- выход белков и плазмы из сосудистого русла,
- нарушение нормальной структуры тканей,
- отечность тканей,
- потеря жидкой части крови – плазмы,
- изменение гемодинамики,
- дисфункция свертывающей системы крови,
- тромбообразование,
- токсемия в результате распада тканей,
- проникновение микроэлементов из травмированных тканей в кровь,
- смещение кислотно-щелочного баланса в сторону увеличения кислотности,
- появление миоглобина в крови и моче,
- образование из метгемоглобина солянокислого гематина,
- развитие тубулярного некроза,
- гибель почечных клеток,
- острая уремия,
- попадание в системный кровоток медиаторов воспаления,
- полиорганная недостаточность.
Сужение сосудов и изменение нормальной микроциркуляции в мышцах приводит к нарушению проведения сенсорного возбуждения как в пораженной, так и в здоровой конечности.
Полиорганная недостаточность характеризуется повреждением внутренних органов и систем:
- сердечно-сосудистой, выделительной, дыхательной, пищеварительной,
- системы кроветворения с развитием анемии, гемолиза эритроцитов, ДВС-синдрома,
- обмена веществ,
- иммунной системы с развитием вторичного инфицирования.
Исходом полиорганной недостаточности в большинстве случаев является гибель больного.
Факторы, участвующие в процессе развития патологии:
- токсемия,
- плазмопотеря,
- нервно-рефлекторный механизм.
Патоморфологические изменения при синдроме длительного сдавления:
- Первая степень характеризуется отечностью и бледностью кожи, отсутствием признаков ишемии.
- Вторая степень – напряжение отечных тканей, синюшность кожи, образование пузырей с гнойным экссудатом, признаки нарушения крово- и лимфообращения, микротромбозы.
- Третья степень – «мраморность» кожи, местная гипотермия, пузыри с кровью, грубые дисциркуляторные изменения, венозный тромбоз.
- Четвертая степень – багровый цвет кожи, холодный и липкий пот, очаги некроза.
Местная клиническая картина
Основные симптомы на месте травмы появляются из-за самого повреждающего фактора, а также из-за того, что мягкие ткани (мышцы, сосуды, нервы) повреждаются костными отломками. Местными признаками перелома являются: возникновение боли, появление отечности, кровоподтека, либо гемартроза, деформации конечности. Помимо этого нарушается иннервация, хуже отходит кровь и лимфа.
Возникновение боли
Самый первый симптом, который возникает при получении перелома — это боль. Этот признак может быть различной степени интенсивности. Когда повреждаются крупные трубчатые кости, позвоночник или суставы, человек испытывает очень сильную боль. Если в кости случилась трещина, то болезненные ощущения будут не такими сильными, боль носит ноющий характер.

Насколько выраженными будут болезненные ощущения, зависит от того, высокий или низкий у пострадавшего болевой порог. Потерпевшие с нестабильным эмоциональным состоянием ощущают боль сильнее, поэтому у них с большей долей вероятности развивается травматический шок.
Признаком нарушения нервных окончаний является возникновение сильной боли сразу после получения травмы, однако через какой-то промежуток времени чувствительность в месте травмы и близлежащих тканях уменьшается, а иногда и вовсе исчезает. Болевой синдром у детей имеет более ярко выраженный характер. Даже незначительное повреждение может привести к детской истерике, не говоря уже о переломах. У людей в пожилом возрасте же наоборот — боль ощущается не так сильно, даже если имеет место тяжелая травма.
Появление отечности, гематомы и гемартроза
Первые признаки геморрагических патологий возникают через пару часов после того, как человек получил травму. Поврежденная конечность утолщается, ее контуры сглаживаются. Происходит это в связи с тем, что нарушается кровообращение и отток лимфы. Наиболее сильно отечность заметна в местах с небольшим слоем мышечных тканей, но с хорошей подкожно-жировой клетчаткой.

Кровоизлияния при переломах могут быть:
- Подкожными;
- Надкостничными;
- Межмышечными;
- Подфасциальными;
- Внутрисуставными, наличие которых называется гемартрозом.
Если при повреждении сосудов кровь изливается под кожу, то гематома выступает не позднее чем через час. Сам пострадавший и лечащий доктор могут легко увидеть гематому, осматривая место травмы. Межмышечная и подфасциальная гематома выступает немного дальше от места травмы, если кровь из поврежденного сосуда перемешается между волокнами мышечной ткани, либо факциями. При гемартрозе растягивается суставная капсула, из-за чего возникает сильный отек и нарушение двигательных функций. В некоторых случаях кровоподтеки нагнаиваются, образуя флегмоны, что негативно сказывается на общем состоянии больного.
Возникновение деформаций
Местные признаки перелома конечностей включают в себя искривление травмированной области. Этот симптом появляется по причине смещения костных отломков у закрытых травм и при повреждениях открытого типа. Смещение может происходить как из-за воздействия травмирующего фактора, так и из-за тяги крупных мышечных волокон. Признаки открытых и закрытых повреждений в виде деформации могут возникать из-за образования гематомы или кровоизлияний в суставную полость.
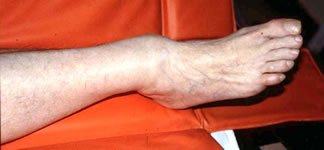
Плохая иннервация, отток лимфы и крови
Когда возникают переломы, признаки нарушения иннервации заключаются в потере чувствительности, а также невозможности пошевелить травмированной конечностью. Неврологическая симптоматика определяет место локализации повреждения нервных стволов. При компрессии сосудов и путей оттока лимфы возникают застойные явления и нарушение кровоснабжения поврежденной кости. К клиническим признакам ишемии (нарушения кровотока) относятся следующие:
- кожные покровы становятся бледными;
- появляется мраморный узор на коже;
- местная температура снижается;
- конечности становятся холодными;
- возникает отек мягких тканей;
- болевая чувствительность падает;
- кожа становится сухой, ногти разрушаются;
- пульс на местах периферических сосудов слабеет.
Методы лечения перелома: что делают в стационаре
Основные принципы лечения в стационаре — это сохранение жизни больного, устранение анатомических нарушений (мышечных зажимов), восстановление работы внутренних органов и поврежденных конечностей.
Оперативные методы
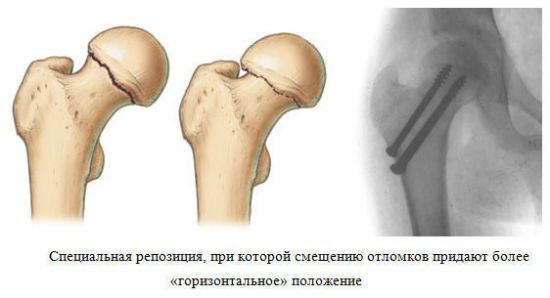
Основной метод лечения закрытых переломов — фиксация сустава с помощью гипса, лонгета или жестких ортезов. Если костные отломки сместились, то в план лечения дополнительно включают вытяжение — длительное сопоставление отломков с помощью системы грузов.
Существуют и хирургические методы лечения. Переломы лечат с помощью остеосинтеза — соединения костных отломков при помощи штифтов, винтов.
Современные методы лечения переломов подразумевают полное протезирование. Это когда сустав меняется полностью или частично. Это «золотой стандарт лечения» перелома шейки бедра у пациентов пожилого возраста.
Консервативные методы
После травмы люди испытывают болевые ощущения, поэтому им нужно знать, что принимать при переломах. Обычно в стационаре пациентам, особенно с переломанным позвоночникам, дают наркотические обезболивающие препараты — Кодеин. После этого переходят на нестероидные лекарства — Анальгин, Кетарол.
После переломов увеличивается риск образования тромбов, поэтому дополнительно нужно пить препараты, препятствующие свертываемости крови, по-другому их называют антикоагулянтами — Гепарин, Эноксапарин.
Если перелом открытый, то нужно предупредить бактериальную инфекцию, которая попадает внутрь раны. Для этого используют антибиотики (Цефтриаксон или Цефотаксим) или антибактериальные препараты (Метронидазол, Пефлоксацин).
От того, как успешно пройдет лечение, зависит, сколько времени придется ходить в гипсе при переломе. В среднем период лечения составляет от 1 до 2 месяцев.
Физиотерапевтический метод
Физиотерапия при лечении переломов используется для того. чтобы снять отек с мягких тканей и облегчить болевой синдром. Процедуры способствуют скорейшей регенерации костей, так как улучшают кровоснабжение на травмированном участке.
В остром периоде больным назначают такие методы лечения, как магнитотерапию (ее делают даже через гипсовую повязку). Магнитотерапия не только уменьшает боли, но и устраняет сдавливание мягких тканей.
В дополнение к магнитотерапии применяется еще один эффективный метод лечения — криотерапия. Но процедура возможно только на те области, которые свободны от гипсовой повязки. Основная цель назначения криотерапии — снятие отека с мягких тканей благодаря сужению кровеносных сосудов.
После стихания стадии обострения к перечисленным физиотерапевтическим методам лечения добавляют ультразвуковую терапию с гидрокортизоном и электростимуляцию. Эти методики помогают восстановить утраченный мышечный объем после переломов.
Немаловажное значение в лечении играет и лечебно-оздоровительная физкультура. После снятия гипса нужно постепенно разрабатывать конечности и суставы, чтобы они приобрели первоначальную подвижность
Узнавайте, как разработать лучевую и плечевую кости после перелома руки из видео и по советам врачей.
Лечение переломов костей
Основные принципы лечения переломов – сохранение жизни пациента, устранение анатомических нарушений, препятствующих деятельности жизненно важных органов, восстановление анатомии и функции повреждённых конечностей.
Для лечения закрытых переломов применяют иммобилизацию – обездвиживание повреждённого сегмента при помощи гипсовых повязок, пластиковых лонгет или жёстких ортезов. При смещении костных отломков накладывают скелетное вытяжение (длительное сопоставление отломков при помощи системы грузов). Многие переломы требуют хирургического вмешательства. Его преимуществами являются качественное сопоставление и надёжная фиксация отломков, возможность ранней активизации пациента, сокращение времени пребывания в стационаре и сроков временной нетрудоспособности. К нему относятся остеосинтез – соединение костных отломков пластинами, штифтами, винтами, и эндопротезирование – полная или частичная замена сустава («золотой стандарт» при переломах шейки бедренной кости у пожилых).
Медикаментозное лечение направлено на снятие боли и предотвращение развития осложнений. Для обезболивания применяют наркотические препараты (только в стационаре — при тяжёлых травмах и угрозе развития травматического шока), нестероидные противовоспалительные (НПВС). Среди последних предпочтительнее препараты с преобладающей обезболивающей активностью – анальгин, кеторол, кетонал. Для профилактики тромбообразования (при переломах костей нижних конечностей, а также у лежачих больных) назначаются антикоагулянты (препятствующие свёртыванию крови) – инъекционные производные гепарина (гепарин, фраксипарин, эноксапарин) и современные таблетированные средства – прадакса, ксарелто, а также антиагреганты (улучшающие текучесть крови) – аспирин, клопидогрел, трентал. При открытых переломах обязательна профилактика инфекционных осложнений. Для этого используют антибиотики (чаще цефалоспорины – цефтриаксон, цефотаксим) и антибактериальные препараты (офлоксацин. пефлоксацин, метронидазол).

Физиолечение применяется в остром периоде для снижения травматического отёка и болевого синдрома, а в фазе реабилитации – для улучшения кровообращения в зоне перелома и созревания костной мозоли.
В остром периоде наиболее эффективна магнитотерапия. Применять её можно даже через гипсовую повязку, которая не является преградой для магнитного поля. При снятии отёка наступает хороший обезболивающий эффект, уменьшается сдавление мягких тканей, снижается вероятность развития пузырей на коже, которые являются противопоказанием к хирургическому лечению.
Криотерапия является хорошим дополнением к магнитному полю, однако возможна к применению только на свободные от иммобилизующих повязок области. Местное снижение температуры снижает чувствительность болевых рецепторов, сужает кровеносные сосуды, уменьшая отёк.
В период реабилитации арсенал физиотерапевтических методов более разнообразен. Кроме описанных выше методов применяют ультразвуковую терапию (фонофорез) с гидрокортизоновой мазью для обезболивания и размягчения тканей после иммобилизации. Электромиостимуляция направлена на восстановление утраченного объёма мышц.
Лазеротерапия расширяет кровеносные сосуды над зоной перелома, способствуя созреванию костной мозоли. Ударно-волновая терапия уничтожает болевые точки и нежизнеспособные клетки, способствуя регенерации тканей, улучшает формирование костной мозоли.