Перелом отростка таранной кости стопы
Содержание:
Методы лечения
При подозрении на перелом таранной кости, следует незамедлительно обратиться к ортопеду или хирургу.
Он проведёт обследование, поставит диагноз и назначит соответствующее лечение. В зависимости от характера перелома, могут применяться следующие методы лечения:
Иммобилизация
Когда таранная кость стопы получила перелом лёгкой степени, без смещения, в качестве лечения применяется полимерная или гипсовая повязка с супинатором в подошве «сапожка», которая остаётся на ноге пациента минимум 6 недель, без осевой нагрузки, с последующей ЛФК.
При этом необходимо принимать обезболивающие и обеспечивать травмированной ноге приподнятое положение, во избежание развития отёка. Эффективность консервативного лечения составляет 45-50%. По завершении программы реабилитации, полный функционал сустава восстанавливается, начиная с третьего месяца, в зависимости от возраста и других индивидуальных особенностей организма.
Закрытая репозиция
Это врачебная манипуляция сопоставления частей сломанной кости без нарушения мягких тканей окружающих сустав. Процедура очень болезненна и выполняется только после внутрикостной анестезии.
Пострадавшего укладывают на живот. Ортопед сгибает ногу пациента в коленном суставе, одной рукой вытягивая пятку, другой сгибает стопу так, чтобы закрыть смещение, после чего накладывает иммобилизующую повязку. Через семь недель гипсовую повязку меняют на новую при сгибе стопы уже под углом 90º.
Открытая репозиция и остеосинтез
Хирургическое вмешательство с целью обнаружения и устранения травматических изменений костей и мягких тканей.
Открытая репозиция проводится в случаях:
- Открытых переломов;
- Переломовывихов;
- Невправимых вывихов;
- Смещений более 2 мм;
- Закрытых переломов с подозрением на повреждение мягких тканей;
- Риска развития некроза кости, как следствия компартмент-синдрома.
Хирургическую операцию по лечению перелома таранной кости необходимо провести не позднее шести часов после травмы.
Применяя такое радикальное вмешательство (разрезы в зонах доступа не менее 7 см), следует уделять особое внимание сохранению целостности сухожилий, сосудов и нервных волокон окружающих сустав. В современной медицине широко применяется артроскопия голеностопного сустава
Артроскопические доступы минимально травматичны. Благодаря диаметру в 2,7 мм позволяют воздействовать на весь купол таранной кости, не оставляя больших рубцов и существенно облегчая реабилитацию
В современной медицине широко применяется артроскопия голеностопного сустава. Артроскопические доступы минимально травматичны. Благодаря диаметру в 2,7 мм позволяют воздействовать на весь купол таранной кости, не оставляя больших рубцов и существенно облегчая реабилитацию.
Методики открытой репозиции
- Компрессионно-дистракционный остеосинтез. Хирург фиксирует спицами Киршнера обломки, и накладывает стержневой аппарат, удерживающий всю конструкцию в положении для наилучшего срастания.
- Остеосинтез. Через открытый доступ к кости, врач сопоставляет отломки канюлированными (стягивающими) винтами 2,7-4,5 мм. Когда такой длины недостаточно, используются мини пластины с мини-винтами.
- Артродез. Выполняется при раздроблении (некрозе) большого участка или всей таранной кости на осколки, которые нельзя сопоставить. В ходе операции мелкие фрагменты эвакуируются, а оставшиеся кости сустава фиксируются в неподвижном состоянии.
По окончании операции, конечность фиксируется либо иммобилизующей повязкой, либо стержневым аппаратом в нужном положении.
В постоперационный период пациент принимает антибиотики и обезболивающие препараты. Спустя 1-2 месяца проводится МРТ для исключения аваскулярного некроза.
После недельной обездвиженности конечности, больному показаны небольшие, рассчитанные движения в суставе. Полностью нагружать прооперированную ногу разрешается после трёх месяцев реабилитации.
Признаки заболевания и диагностика
Можно ли без помощи других диагностировать воспаление? Да, у него выраженные симптомы, 1-ый из которых – болевой синдром, вместе с чем возникают:
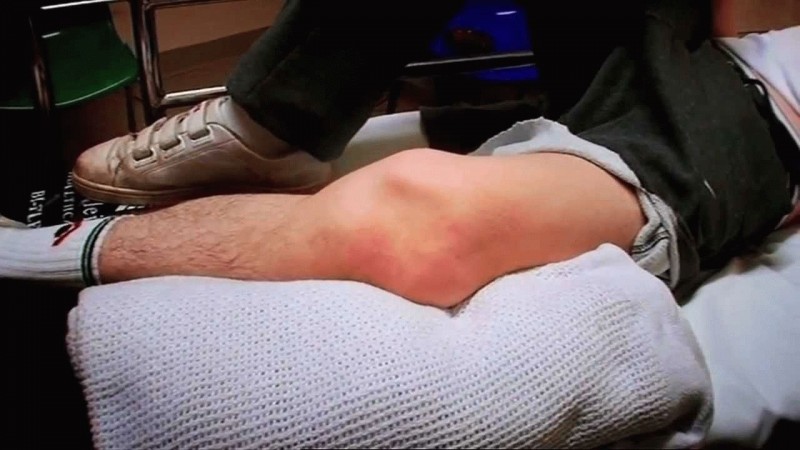
- отек и покраснение кожи всей области щиколотки и окружающих участков;
- локальное увеличение температуры;
- болезненность в зоне воспаления;
- затруднение ходьбы и опоры на стопу;
- гипертермия пораженной области.
Ежели причина воспаления – артрит или артроз, симптомы появляются не сходу. С таковыми симптомами пациент, как правило, приходит к доктору для проведения предстоящей диагностики. Потом следует назначение исцеления.
Воспаление суставов может быть вызвано разными факторами. Врачи выделяют главные предпосылки: травмы сустава и сухожилия, которые приводят к нарушению выработки синовиальной воды, сладкий диабет, нарушения эндокринной системы, синовит, артроз, воспаление гиалинового хряща, подагра, сердечная дефицитность. Когда опухают голеностопные суставы, вместе с ними поражаются мягенькие ткани, сухожилия и эпителий.
Возвратиться к оглавлениюВозвратиться к оглавлению
Мышцы и сухожилия голени
Икроножная мышца
Эта мощная мышца голени состоит из двух головок, медиальной и латеральной, которые начинаются на задней поверхности дистального конца бедра и прикрепляются с помощью ахиллова сухожилия к пяточной кости.
Икроножная мышца участвует в беге, прыжках и при всех типах активности, связанных с высокоинтенсивной нагрузкой на нижние конечности.
Вместе с камбаловидной мышцей она образует мышцу голени, носящую название трехглавой мышцы голени. Функцией икроножной мышцы является сгибание стопы и голеностопного сустава вниз (подошвенное сгибание).
Насильственное тыльное сгибание стопы может стать причиной повреждения этой мышцы.
Камбаловидная мышца
Эта мышца начинается от большеберцовой кости ниже уровня коленного сустава и располагается под икроножной мышцей. Дистально ее сухожилие объединяется с сухожилием икроножной мышцы с образованием ахиллова сухожилия. Как и у икроножной мышцы, основная функция этой мышцы – подошвенное сгибание стопы.
Икроножная мышц участвует в ходьбе, танцах, поддержании вертикального положения тела, когда мы стоим. Также одной из важных ее функций является обеспечение тока крови по венам от нижней конечности к сердцу.
Подошвенная мышца
Это небольшая мышца, начинающаяся вдоль латеральной головки икроножной мышцы. Сухожилие этой мышцы – самое длинное сухожилие человеческого тела. Она является слабым, но все же подошвенным сгибателем стопы. Повреждение этой мышцы может возникать при занятиях спортом.
Ахиллово сухожилие
Ахиллово сухожилие образуется на уровне середины голени икроножной и камбаловидной мышцами и прикрепляется к пяточной кости. Это наиболее мощное и прочное сухожилие человеческого тела.
Оно подвергается наиболее значительным по сравнению со всеми остальными сухожилиями нагрузкам. При беге и прыжках сухожилие подвергается нагрузкам, в 8 раз превышающим вес тела, при ходьбе – в 4 раза.
Посредством ахиллова сухожилия икроножная и камбаловидная мышцы осуществляют подошвенное сгибание стопы и голеностопного сустава.
Сухожилие состоит из трех частей:
- Мышечно-сухожильная часть (проксимальная часть сухожилия, на уровне которой мышечные волокна превращаются в сухожильные)
- Неинсерционная часть (тело) ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Кровоснабжение ахиллова сухожилия по сравнению с другими анатомическими образованием достаточно скудное. Сухожилие в верхнем своем отделе получает кровоснабжение со стороны мышц, образующих сухожилие, внизу – со стороны пяточной кости, к которой оно прикрепляется. Средняя часть сухожилия кровоснабжается ветвями малоберцовой артерии и кровоснабжение это наиболее скудное, поэтому неудивительно, что именно эта часть сухожилия наиболее подвержена повреждениям. Ахиллово сухожилие окружено мягкотканной оболочкой, которая называется паратенон. Средняя часть сухожилия получает кровоснабжение как раз счет этой оболочки. Паратенон обеспечивает скольжение ахиллова сухожилия относительно окружающих тканей на протяжении до 1,5 см.
Спереди от ахиллова сухожилия расположено жировое тело Кагера, выполняющее важную функцию защиты ахиллова сухожилия.
МР-анатомия ахиллова сухожилия
- Мышечно-сухожильная часть
- Жировое тело Кагера
- Неинсерционная часть ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Классификация отделов стопы
Стопа (pes) делится на три отдела:
- Предплюсна (tarsus) ;
- Плюсна (metatarsus);
- Кости пальцев (ossa digitorum).
Я нашёл на википедии иллюстрацию из атласа Грея, на которой подкрашены кости плюсны:
Всё, что проксимальнее выделенной зоны (обведено голубым), относится к предплюсне, всё что дистальнее (обведено жёлтым) — кости пальцев. Кстати, кости пальцев ещё называют «фаланги» (phalanges).
Это довольно похоже на терминологию из анатомии кисти, не так ли? Там, как вы помните, было также три отдела — запястье, кости пясти и фаланги. Здесь, соответственно, предплюсна, плюсна и фаланги.
Давайте используем рентгеновский снимок, чтобы отметить эти три части:
Строение
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
В анатомии таранного элемента можно выделить три части:
- головка;
- блок;
- задний отросток.
Головка (название ряда округлых отдельных предметов или оконечностей предметов более сложной формы) таранной кости соединяется с ладьевидным костным элементом. Ее блок сочленяется с латеральной и медиальной лодыжкой. Они охватывают его наподобие вилки. Размещение заднего отростка кости полностью разумно, ведь сиим местом является задний отдел. У этого отростка есть два бугорка – латеральный и медиальный, меж которых размещается сухожилие. Латеральный бугорок может лежать раздельно, тогда речь ведется о добавочной таранной кости.
Блок кости — выпуклая верхняя поверхность ее тела. Она покрыта суставным хрящом. Она соединяется в голеностопном суставе с частями голени. Головка кости немного сдавлена сверху вниз.
Таранный костный элемент снабжается кровью из 3-х источников.
- Малоберцовая артерия и некие ее ветки.
- Тыльная артерия стопы.
- Задняя большеберцовая артерия и ее ветки.
Диагностика
Грамотный диагноз является успехом и результативностью лечения. Специалист обязан правильно определить вид перелома, не ошибиться в количестве отломков и их локализации. Чтобы терапия была эффективной, при сборе анамнеза пациент должен как можно шире описать все нюансы травмирования, ощущения, самостоятельный прием препаратов и методы первой медицинской помощи. Доктор изучает индивидуальности организма больного, лечение каждого должно иметь индивидуальный подход. Осматривает визуально травмированную зону.
Пострадавший, независимо от степени патологии, обязательно направляется на рентген. Манипуляция позволяет определить целостность кости, степень ее поражения. Дополнительно доктор проводит диагностические мероприятия:
- проверяет и определяет активность и пассивность движений;
- крепитацию и костные фрагменты определяет методом пальпации.
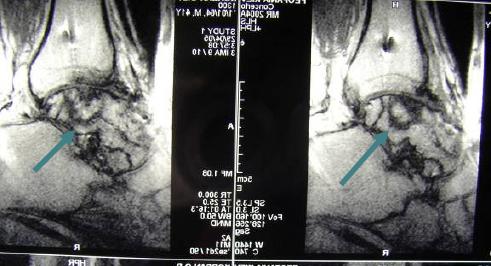
Чтобы понимать в каком состоянии находятся связки, мягкие тканевые участки, суставы лечащий доктор направляет на магнитно-резонансную, компьютерную томографию.
Реабилитация после перелома
К счастью, несмотря на всю тяжесть травмы, наступает этот чудесный момент снятия гипса. Когда таранная кость срослась, наступает очень важный период, во время которого ко всей ноге должны вернуться её утраченные функции и возможности. Курс реабилитации может быть как коротким, так и длинным. Он всецело зависит от рекомендаций лечащего врача. Обычно в период восстановления функциональности ноги осуществляют следующие процедуры:
- Различные упражнения, направленные на укрепление и расслабление мышц ног, которые проводятся исключительно в тёплой воде.
- Несколько сеансов специального лечебного массажа, который способствует улучшенному кровообращению пострадавшей ноги.
- В самых тяжелых случаях назначается курс электрофореза с применением калия и новокаина. Этот метод считается самым эффективным. Он поможет встать на ноги в самый кротчайший срок.
Если во время реабилитации выполнять все эти процедуры, то это значительно уменьшит время на восстановление функций ноги и сустава. Также для эффективности лечения его можно дополнить специализированными упражнениями для голеностопа. Главное, не переусердствовать – это ни к чему хорошему не приведет.
Лечение
Лечение перелома стопы во многом зависит от того, насколько тяжелая травма. В ряде случаев, как при лечении перелома плюсневых костей стопы, достаточно фиксировать поврежденную зону при помощи специального бандажа или обуви. Кроме этого, при легких повреждениях необходимо исключить нагрузки на травмированную ногу и при ходьбе использовать костыль или трость. Если необходимо, то обеспечить неподвижность можно при наложении повязки из гипса. Иногда может понадобиться операция.
Переломы без смещения
Если произошел перелом стопы без смещения обломков, то период выздоровления значительно уменьшается, даже если пострадали плюсневые кости. Основной метод терапии заключается в иммобилизации или обездвиживание поврежденного участка при помощи гипсовой повязки.
Для достижения максимального эффекта гипс накладывают на 2 соседних сустава, и до средней трети голени. Чтобы нога находилась в покое, в первую неделю, после перелома 5 плюсневой кости и других травм, необходимо соблюдать постельный режим, он позволит уменьшить отек, боль.
Переломы со смещением
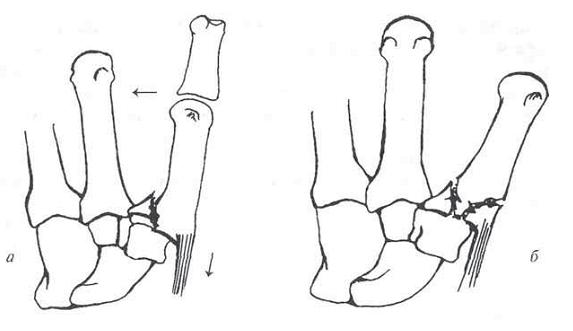
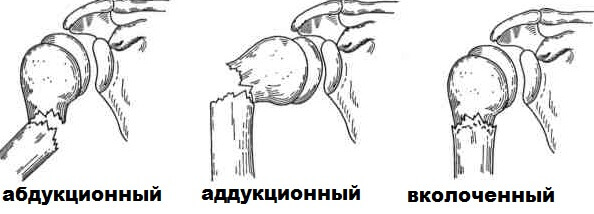
Если произошел перелом основания пятой плюсневой стопы или другой кости со смещением, то основная задача врача – сопоставить отломки кости, зафиксировать в положении, максимально приближенном к анатомическому. В медицинской практике имеется два типа репозиции:
- Закрытый. Данный метод применяют при целостности кожных покровов, когда перелом ступни относится к простым. Хирург, совместно с ассистентом, разводит костные концы в разные стороны, пока не образуется щель между ними. Далее врач сопоставляет обломки, надежно фиксируя их гипсом. Такой метод имеет недостатки – кости могут повторно сместиться.
- Открытый или перелом со смещением – это прямое показание к хирургическому вмешательству. Также может понадобиться операция при множественном или оскольчатом повреждении. Для фиксации специалисты используют спицы, винты, пластины. При данном методе терапии повышается риск возникновения инфекционных осложнений, остеомиелита, но правильно использованные асептики и антисептики позволяют этого избежать.
Если переломы костей стопы имеют открытый характер, то это усложняет лечение. Главную роль в такой терапии играет антибактериальное лечение. Основная цель которого – избежать нагноения раны, появления инфекции.
Срок лечения
Столкнувшись с данным повреждением, пострадавшего и его близких интересует, когда можно наступать на ногу, сколько носить гипс, сколько заживает перелом плюсневой кости стопы, какие упражнения или массаж может понадобиться.
От места поврежденной кости, степени тяжести и наличия смещения будет зависеть, сколько заживает перелом стопы и сколько ходить в гипсе. Другие факторы также оказывают значительное влияние на время лечения и реабилитации.
- При повреждении таранной кости срок сращения составляет от 1,5 до 3 месяцев. Для быстрого восстановления функций гипс можно снять с 3 недели, но при условии сросшегося перелома, когда допустима разработка ноги.
- Перелом пяточной кости требует наложения гипса на1,5 месяца. Повязка циркулярная или лангета, которая после снятия отека, переводится в циркулярную.
- При травмах других косточек предплюсны, фиксация ноги длится 5 недель с последующим использованием супинатора.
- При сломе костей плюсны правой или левой ноги, гипсовая лонгета держится месяц.
- Терапия повреждения фаланг пальцев длится в среднем месяц. Незначительные травмы одной косточки не требуют гипса, чаще его накладывают при переломе пятого пальца.
Первая медицинская помощь
При травмах голени и стопы выяснить, какая их часть кости повреждена, невозможно.
Поэтому неотложную медицинскую помощь нужно оказывать, как при травмировании других костных тканей а именно:
- Успокоить пострадавшего, обезболить травмированный участок.
- Предотвратить любую дальнейшую нагрузку на травмированную конечность.
- Бережно снять надетую обувь с травмированной ноги.
- Обязательно вызвать скорую помощь.
- При наличии раневой поверхности – обработать края раны антисептическим раствором.
- Охладить поврежденное место с использованием холодного (держать 10 минут, после чего снимать на 2 минуты).
- Иммобилизовать конечность и аккуратно транспортировать пострадавшего в больницу.
Классификация
В развитии асептического некроза выделяют 4 стадии:
- Поражение затрагивает не меньше 10% костной ткани. Болевые ощущения отсутствуют.
- Поражение проявляется развитием склеротических образований и кист. В костях могут образовываться трещины. Человек испытывает сильные боли. Подвижность ограничена.
- Поражено не менее 30-50% кости. Интенсивные боли с трудом купируются лекарственными средствами. Подвижность сильно ограничена.
- Поражено 100% костной ткани. Некроз распространяется на голень. Суставной хрящ расслаивается, формируются остеофиты (остроконечные костные разрастания). Требуется хирургическое удаление омертвевших участков.
По уровню поражения процесс условно подразделяется на следующие виды:
- Локализованный некроз (поверхностное поражение).
- Глубокий некроз (поражены глубокие слои).
- Полный некроз (омертвение всех слоёв).
Подобное разделение на стадии и виды позволяет врачу установить точный диагноз и выбрать правильное направление в терапии. Именно от определения вида и стадии напрямую зависит успешность проводимого лечения.
Анатомия
Нижняя часть ноги именуется ступней. Та сторона, которой наступают на пол — это подошва, а противоположная ей — это тыльная сторона. Благодаря своей гибкости и эластичности, сводчатая конструкция стопы отвечает за распределение тяжести и минимизирует толчки во время ходьбы.
Стопа состоит из 26 косточек, связанных между собой суставами и большим количеством связок. Специалисты выделяют три отдела стопы — предплюсну, плюсну и фаланги пальцев.
Отдел предплюсны состоит из пяточной, таранной, кубовидной, ладьевидной и трех клиновидных костей.
Проксимально или ближе к центру тела таранная кость соединяется с голенью. Дистально или в отдалении дальше от центра кости предплюсны сочленены с костями плюсны, которые образуют суставы с косточками основных фаланг пальцев.
Также стопа содержит 19 мышц, благодаря которым возможно движение ноги. Подошвенные мышцы отвечают за движение пальцев. Крепятся они к костям при помощи сухожилий.
Сустав ступни окружен сухожилиями, которые поддерживают его и соединяют с костями.
В той зоне, где находятся суставы, концы костей покрывает хрящевая ткань. Без данной ткани тело человека не может плавно двигаться.
На ступне располагаются основные ее артерии — тыльная и задняя, а также большеберцовая. За работу мышечной системы стопы отвечают нервные окончания — они передают ощущения в мозговой центр человека.
Любой перелом стопы может задеть артерию, мышцы, нервы и суставы, что чревато негативными последствиями.
Предпосылки появления и стадии (Стадия, стадий (греч) развития
Аваскулярный некроз — болезнь дегенеративно-дистрофического нрава, сопровождающееся действием омертвления тканей.
Патологический процесс поражает костную ткань
Механизм развития патологии («» (от греч) связан с нарушением кровообращения и процесса питания костной ткани.
Так как кость — живая ткань, пронизанная сетью капилляров, то ей нужен неизменный приток крови, питательных веществ, кислорода. Это дозволяет ей повсевременно обновляться и развиваться.
При нарушении этих естественных действий, происходит отмирание клеточек, а при отсутствии исцеления, полное разрушение кости.
Поражению подвергаются почаще всего большие кости: бедренная, плечевая. Но часто наблюдается появление асептического некроза таранной кости голеностопного сустава.
Почаще всего недуг является итогом травмы
- Травмы — ушиб, перелом (многозначный термин, означающий: Перелом кости Общие Автоперелом Маршевый перелом Отрывной перелом Патологический перелом Стрессовый перелом Конкретные Перелом бедренной кости Перелом голени), оперативное вмешательство.
- Долгая терапия мощными гормональными продуктами.
- Нарушение метаболизма, излишний вес.
- Аутоиммунные болезни.
- Вредные привычки, в индивидуальности злоупотребление спиртными напитками.
- Определенные мед манипуляции (химиотерапия, лучевая терапия).
- Завышенные физические перегрузки.
- Патологии позвоночника.
- Перепады характеристик атмосферного давления (у дайверов).
Также прирастить риск развития патологии могут таковые недуги как сладкий диабет, волчанка, заболевание Гоше, серповидно-клеточная анемия.
Но в ряде вариантов найти четкую причину развития (это тип движения и изменения в природе и обществе, связанный с переходом от одного качества, состояния к другому, от старого к новому) остеонекроза не удается. Недуг может возникать без созидаемых на то обстоятельств.
Патология имеет 4 шага развития
- Продолжается около 6 месяцев с момента появления патологии. Наблюдается периодическое появление боли без ограничения подвижности. Кость поражается на 10 %.
- Продолжается полгода. Отмечается мощная боль, ограничение подвижности, начало процесса деформации кости. Структура поражена на 10-30%.
- Длительность — 1,5-2,5 года. Характеризуется интенсивной и неизменной болью, мощным ограничение подвижности, уменьшением кости в размере (становится меньше). Костная ткань поражена на 30-50%.
- Продолжительность — от 6 месяцев и наиболее. Активное развитие некроза и разрушение кости. Поражение — 50-80%.
Также патология разделяется на несколько видов в зависимости от уровня поражения: полная (частичное или полное омертвление кости), локализационная (поражение наружной поверхности кости), глубочайшая (поражение глубинных слоев тканей).
Посттравматическая форма болезни формируется сходу опосля перелома шеи таранной кости (мужское русское личное имя латинского происхождения; восходит к лат. constans (родительный падеж constantis) — «постоянный, стойкий»). Вывернутая лодыжка — это небезопасно, но переломовывихи с повреждением связочного аппарата – намного критичнее: при таковом финале некроз формируется в 99% вариантов. Есть и остальные причины:
- нередкое употребление алкоголя;
- длинный прием массивных гормональных медикаментов («Метипред» и др.);
- склонность к резким перепадам давления (к примеру, у дайверов);
- непростые занятия (физ. перегрузка в фитнес зале).
Специалисты говорят, что асептического некроза таранной кости голеностопного сустава не удается найти приблизительно у 25% пациентов. Единичный фактор не приведет к прогрессированию заболевания. На это способна только их совокупа , куда заходит и сильнейшее утомление или нервное перенапряжение.
Локализация и анатомия подвздошной кости
На третьей стадии человек не может двигаться из-за мощной боли. Отмечается вертлужная впадина, на фоне которой происходит атрофия мускул бедер и ягодиц, разрушается хрящ.
Связочный аппарат стопы
Подвижность стопы обеспечивает несколько суставов — голеностопный, подтаранный, таранно-пяточно-ладьевидный, предплюсне-плюсневые, плюсне-фаланговые и межфаланговые.
Голеностопный сустав
Голеностопный сустав образован костями голени и таранной костью. Суставные поверхности костей голени и их лодыжек наподобие вилки охватывают блок таранной кости. Голеностопный сустав имеет блоковидную форму. В этом суставе вокруг поперечной оси, проходящей через блок таранной кости, возможны: сгибание (движение в сторону подошвенной поверхности стопы) и разгибание (движение в сторону ее тыльной поверхности). Величина подвижности при сгибании и разгибании достигает 90°. Ввиду того что блок сзади несколько суживается, при сгибании стопы становится возможным ее некоторое приведение и отведение. Сустав укреплен связками, расположенными на его внутренней и наружной сторонах. Находящаяся на внутренней стороне медиальная (дельтовидная) связка имеет приблизительно треугольную форму и идет от медиальной лодыжки по направлению к ладьевидной, таранной и пяточной костям. С наружной стороны также имеются связки, идущие от малоберцовой кости к таранной и пяточной костям (передняя и задняя таранно-малоберцовые связки и пяточно-малоберцовая связка). Одной из характерных возрастных особенностей этого сустава является то, что у взрослых он имеет большую подвижность в сторону подошвенной поверхности стопы, в то время как у детей, особенно у новорожденных, — в сторону тыла стопы.
Подтаранный сустав
Подтаранный сустав образован таранной и пяточной костями, находится в заднем их отделе. Он имеет цилиндрическую (несколько спиралевидную) форму с осью вращения в сагиттальной плоскости. Сустав окружен тонкой капсулой, снабженной небольшими связками.
Таранно-пяточно-ладьевидный сустав
В переднем отделе между таранной и пяточной костями располагается таранно-пяточно-ладьевидный сустав. Его образуют головка таранной кости, пяточная (своей передне-верхней суставной поверхностью) и ладьевидная кости. Таранно-пяточно-ладьевидный сустав имеет шаровидную форму. Движения в нем и в подтаранном суставах функционально сопряжены; они образуют одно комбинированное сочленение с осью вращения, проходящей через головку таранной кости и пяточный бугор. Вокруг этой оси происходит пронация
| пронация |
|---|
| нажмите для подробностей.. |
и супинация
| супинация |
|---|
| нажмите для подробностей.. |
стопы; объем движений достигает примерно 55°. Оба сустава укреплены мощным синдесмозом
| синдесмоз |
|---|
| нажмите для подробностей.. |
— межкостной таранно-пяточной связкой. Одной из возрастных особенностей положения костей и их движений в суставах стопы является то, что с возрастом стопа несколько пронируется и ее внутренний свод опускается. Стопа ребенка, особенно первого года жизни, имеет отчетливо супинаторное положение, в результате чего ребенок, начиная ходить, нередко ставит ее не на всю подошвенную поверхность, а только на наружный край.
Предплюсне-плюсневые суставы
Предплюсне-плюсневые суставы расположены между костями предплюсны, а также между костями предплюсны и плюсны. Эти суставы мелкие, преимущественно плоской формы, с очень ограниченной подвижностью. На подошвенной и тыльной поверхностях стопы хорошо развиты связки, среди которых необходимо отметить мощный синдесмоз — длинную подошвенную связку, которая идет от пяточной кости к основаниям II—V плюсневых костей. Благодаря многочисленным связкам кости предплюсны (ладьевидная, кубовидная и три клиновидные) и I—V кости плюсны почти неподвижно соединены между собой и образуют так называемую твердую основу стопы.
Плюсне-фаланговые суставы
Плюсне-фаланговые суставы имеют шаровидную форму, однако подвижность в них сравнительно невелика. Образованы они головками плюсневых костей и основаниями проксимальных фаланг пальцев стопы. Преимущественно в них возможны сгибание и разгибание пальцев.
Межфаланговые суставы
Межфаланговые суставы стопы находятся между отдельными фалангами пальцев и имеют блоковидную форму; с боков они укреплены коллатеральными связками.
| Мышцы стопы, правой.Вид сзади. |
| Мышцы стопы, правой.Вид сзади. |
Хирургическое вмешательство
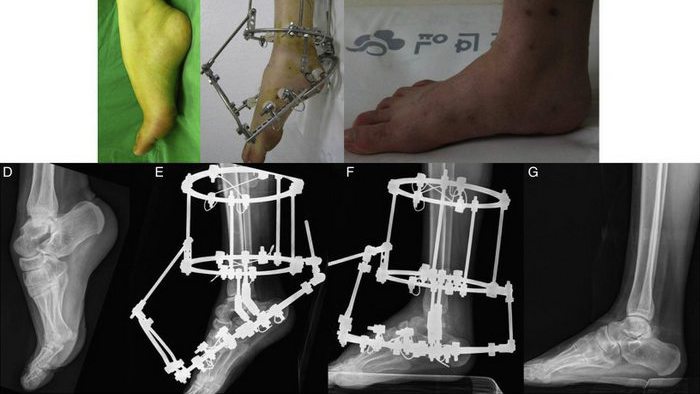
Наличие большого количества обломков при повреждении таранной кости заканчивается операционным вмешательством. Следует знать, что хирургический способ эффективен в первые 6-8 часов после происшествия.
Репозиция открытого типа проводится несколькими способами на усмотрение хирурга. При разрезах специалист максимально сохраняет от повреждений сухожилия, сосуды, нервные волокна находящиеся рядом с суставом.
Часто применяют одновременно антеромедиальный и постромедиальный доступ. Доктора практикуют артростопию голеностопного сустава. Методика максимально безопасна для пострадавшего.
Не менее известен компресионно — дистракционный остеосинтез. На обломки накладывается стержневой аппарат, предварительно зафиксировав их спицами Киршнера. Манипуляция позволяет удержать всю конструкцию для быстрого, правильно срастания кости.
Многие используют в хирургии способ остеосинтез. Открытый доступ УК кости позволяет доктору сопоставить отломки специальными стягивающими винтами. Длина винта колеблется от 2,5 до 4,5 миллиметра. Если длина оказалась короткой, она дополняется пластинками с мини винтами.
Если таранная кость разрушена, и осколки трудно сопоставить, практикуют методику артродез, мелко раздробленные участки удаляются. Состояние больного должно быть неподвижным для фиксации менее поврежденных участков.
После проведения манипуляций нога фиксируется иммобилизирующей повязкой или стержневым аппаратом
Важно чтобы специалист проводил процедуру при правильном расположении больного
Чтобы предотвратить развитие аваскулярного некроза через 4-8 недель больной проходит диагностику МРТ. После операции пациенту назначают антибактериальную терапию, прописывают препараты для купирования болевых синдромов.
Возможные виды травм, последствия, лечение
К группе риска относятся мотоциклисты, футболисты, лыжники, прыгуны с большой высоты. Чаще травмируются связки, сочленения. Перелом костного мениска голеностопа случается только при сильном механическом воздействии: автодорожных происшествиях, падениях на выпрямленные ноги. Перелом заднего отростка таранной кости возможен при интенсивных резких сгибательных движениях. Такое травмирование называют переломом сноубордиста, так как он характерен для любителей этого вида спорта.
Переломы, лечение
По статистике, только 5 % переломов костей голеностопа связаны с травмой таранной кости. Обычно происходят сильные ушибы, переломы других костей, повреждения связок. Отдельное травмирование случается редко, классифицируется по месту перелома:
- шейки – 50%;
- головки (на практике не встречается в изолированном варианте);
- тела – 13-23%;
- отростков – 10-11% .
Признаки перелома:
- отёчная согнутая стопа, её деформация, косолапие;
- резкая болезненность движений в голеностопе;
- резкая болезненность при движении большим пальцем ноги;
- сильная боль при пальпации.
Окончательно о наличии перелома лучше всего покажет обследование с помощью рентгена. Рентгенограммы выполняются в различных проекциях. В сложных случаях проводится МРТ.
Любое травмирование таранной кости является внутрисуставным из-за хряща, которым она покрыта почти полностью. При такой травме нога будет сильно болеть, положение её будет вынужденным, потребуется быстрая, в течение суток, анатомическая стабильная фиксация.
Выбор метода лечения зависит от вида травмы и окончательно выбирается врачом после проведения необходимых диагностических мероприятий.
При закрытых переломах без смещения или с незначительным, применяется консервативное лечение с гипсовой иммобилизацией голеностопа на 8 -12 недель. В сложных случаях, со сдвигами отломков косточки, практикуется оперативное лечение с совмещением и фиксацией отколотых элементов винтами, спицами.
Переломы надпяточной кости относятся к разряду тяжёлых травм, нередко сопровождающихся осложнениями — артрозами (подтаранным, большеберцово-таранным), аваскулярным некрозом.
Строение
Скелет стопы и сочленений считается неполноценным без работы мышц. Основные действующие и активно работающие мышцы находятся в голеностопе, стопе, голени. В совокупности работа всех мышц позволяет человеку полноценные движения.
- Мышцы голени – в передней части голени располагается большеберцовая мышца, ответственная за сгибания и разгибания ступней. Благодаря правильной работе этих мышц, человек имеет возможность совершать разгибательные движения пальцами. В этот отдел входят также следующие типы мышц: короткая и длинная малоберцовая. Они берут на себя работу, которая отвечает за выполнение бокового сгибания стопы. Задняя часть голени отвечает за сгибание подошвы. Здесь задействуются трехглавая, икроножная, камбаловидная мышцы. Именно эта часть подвергается ежедневным серьезным нагрузкам.
- Мышцы стопы – представляют собой тыльную группу мышц, которая отвечает за разгиб малых пальцев (всех четырех малых пальцев, кроме большого). Дополнительно на подошве стопы располагаются несколько мелких мышц. Они отвечают за отведение, приведение и полноценное сгибание пальцев ног.
Реабилитация
Процесс реабилитации длительный, и чем человек старше, тем дольше пройдет процесс восстановления. Также важен характер повреждения и сопутствующие патологии. Поэтому сроки проведения реабилитации обозначает лечащий врач.
Также каждому пациенту составляется индивидуальная схема восстановления с определенными упражнениями и сроком их проведения.
В программу восстановления входит:
- ЛФК.
- Массаж.
- Физиотерапия (электрофорез).
- Аппликации с парафином.
- Озокерит.
Важно отметить, что ЛФК и массаж выполняют в течение первых суток. Так как цель восстановления в этом периоде – предотвратить развитие контрактуры и тугоподвижности стопы
Движения в суставе, который был травмирован, совершать нельзя. Но выполнять движения пальцами (сгибать/разгибать пальцы и коленный сустав) является обязательным.
Как только сходит отечность и боль, разрешено использовать гипсовую ленту взамен гипсовой повязки. Ленту накладывают на заднюю поверхность стопы.
Массаж
Рекомендуется проводить лечебный массаж, который поможет восстановить ногу после травмы. Также можно выполнять самомассаж, предварительно проконсультировавшись о методике и сроках его проведения.
Благодаря массажу восстанавливается кровообращение, лучше функционируют все органы и системы организма.