Артрит лучезапястного сустава симптомы способы лечения и профилактики
Содержание:
Симптоматика
О развитие болезни свидетельствуют такие признаки артрита кистей рук:
- Боль (ощущения жжения, покалывания, боль ноющего и нарастающего характера):
- Первая стадия развития болезни кистей характеризуется болями только при выполнении какой-то работы руками;
- По мере развития артрита боль прослеживается по утрам после длительного отдыха (пребывания конечностей в неподвижном состоянии);
- На поздних стадиях заболевания болевые ощущения присутствуют постоянно (не прекращаются даже в состоянии покоя).
- Скованность природных движений (может возникать утром и постепенно исчезать в течение 30-60 минут, со временем тугоподвижность становится постоянным состоянием больного сочленения);
- Кожный покров воспаляется:
-
- Кожа становится красной;
- Остро реагирует на малейшие прикосновения;
- Повышается температура в области локализации артрита.
- Формируется отек (кисть становится похожей на подушечку, а пальцы опухают по типу «палец-сосиска»);
- Специфический хруст по типу скрипа или щелчков (крепитация) слышен в области больного сустава;
- Образование характерных узлов под кожей (свойственно при развитии подагрического или ревматоидного вида артритного поражения кисти руки);
- Повышение общей температуры тела до 38-39 градусов;
- Озноб всего тела;
- Снижение аппетита, потеря массы тела, слабость, утомляемость.
Характерные симптомы артрита кистей рук ранней стадии на фото.
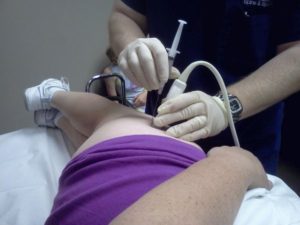
Диагноз артрит кисти руки, симптомы и лечение болезни устанавливает лечащий врач ревматолог, который проводит дополнительный курс диагностических процедур.
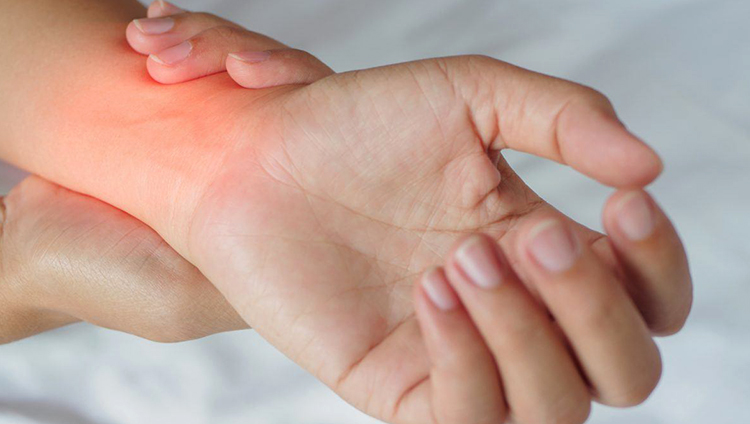
Симптомы артрита запястья

Боль является симптомом артрита запястья
При артрите запястья симптомы полностью соответствуют общим признакам этого заболевания. Независимо от локализации воспаления, артрит всегда проявляется одинаково. Характерные симптомы:
- боль в суставе;
- ограничение подвижности;
- скованность движения по утрам;
- онемение руки при длительном бездействии;
- отек и припухлость кожи вокруг пораженного сустава.
Симптоматика и проявления артрита запястья также зависят от формы заболевания. При неинфекционном артрите отмечается ноющая боль и ограничение подвижности. При остром гнойном артрите присутствует выраженный отек и гиперемия кожи в зоне воспаления.
Гнойный артрит всегда сопровождается общим ухудшением самочувствия вследствие интоксикации организма. Это проявляется лихорадкой, повышением температуры тела, упадком сил.
Для острого воспаления характерна мучительная боль в суставе и выраженный отек.
По тяжести симптомов, различают три степени артрита запястья. Первая степень характеризуется ноющими болями в первой половине дня и скованностью движений после сна. Вторая степень артрита проявляется болями при нагрузке и в состоянии покоя, уменьшением амплитуды движения в запястье и отеком тканей вокруг сустава. Для третьей степени болезни характерен выраженный болевой синдром, которые не проходит после приема анальгетиков, нарушение двигательной активности сустава и проблемы с самообслуживанием.
4 Лечение артрита кисти: список методов
Лечение кистевого артрита – это всегда комплексная терапия с применением нескольких методик. На первых порах используются только неинвазивные методики, но если они становятся неэффективны, могут назначить операцию.
Используемые методы лечения:
- Медикаментозная терапия.
- Физиотерапевтические процедуры.
- Диета.
- ЛФК.

Артрит чаще всего поражает людей старшей возрастной группы (старше 55 лет)
Медикаментозная терапия подразумевает:
- прием противомикробных средств (антибиотиков);
- прием нестероидных противовоспалительных средств;
- прием сосудорасширяющих средств (только в период ремиссии, когда нет воспаления);
- прием хондропротекторов, препаратов для восстановления хрящевой ткани;
- прием минеральных и витаминных комплексов.
Физиотерапевтическое лечение подразумевает:
- ультразвуковая терапия, кварцевание;
- электрофорез с применением медикаментов;
- иглоукалывание;
- гирудотерапия;
- массажные процедуры (назначаются нечасто).
Диета подразумевает:
- исключение из рациона острых и жирных продуктов;
- исключение алкогольных напитков;
- включение в рацион чеснока, орехов, фруктов и овощей, морской рыбы, яблок, гречневой, рисовой, пшеничной и овсяной каши.
Для разработки сустава обычно рекомендуют ежедневно выполнять простую гимнастику: сгибать-разгибать запястье и вращать кистями.
4.1 Лечение в фазе обострения
После подтверждения диагноза при обострении назначают терапию нестероидными противовоспалительными средствами. Их прием позволяет в кратчайшие сроки (в течение 1-2 дней) снизить интенсивность боли и воспалительных процессов.
Если пероральный прием НПВС не помогает, лекарства вводятся в очаг поражения (в околосуставные ткани). Затем кисть пациента иммобилизуют и проводят поддерживающую терапию в виде уколов витаминами.
Цель такой терапии – перевод болезни в стадию ремиссии. Именно в стадии ремиссии проводится полноценная терапия.
4.3 Лечение в фазе ремиссии
Основная схема лечения назначается именно в фазу ремиссии. Воспаление сходит на минимум, что позволяет использовать те методики лечения, что при фазе обострения противопоказаны.
Используются такие методы:
- Прием лекарственных средств на основе глюкозамина и хондроитина. Обычно назначаются курсом на 3-4 месяца. Предназначены для восстановления гиалинового хряща пораженного сустава.
- Прием сосудорасширяющих препаратов для усиления кровоснабжения пораженных суставов. Обычно назначаются Теоникол, Трентал или Актовегил. Препараты вводятся внутримышечно или внутривенно.
- Прием противомикробных средств. Антибиотики назначаются только если точно установлено, что причиной артрита стали патогенные микроорганизмы.
- В рамках поддерживающей терапии назначаются витамино-минеральные комплексы, биологические добавки.
- Может назначаться диета (особенно при аутоиммунных/эндокринологических причинах заболевания).
При отсутствии положительной динамики больному могут быть назначены кортикостероидные средства и противомалярийные препараты. Однако это резервная методика, назначающаяся только по очень веским показаниям (так как потенциально опасна своими побочными явлениями).
Артрит лучезапястного сустава, ннародная медицина
В домашних условиях возможно приготовить некоторые народные рецепты, применяющиеся для лечения запястья, пораженного артритом.
Перед тем, как приступить к самолечению, необходимо проконсультироваться с лечащим врачом. Специалист назначит правильное и полное лечение, поможет выбрать подходящие средства народной медицины, проведет аллергические тесты.
Рецепт №1: Компресс из капустного сока
Помогает снять воспаление и болевые ощущения при артрите, снимает ограниченность в движении запястий рук. Теплую, шерстяную ткань необходимо смочить в свежем капустном соке и приложить к больному суставу, утеплить. Держать такой компресс необходимо от 4 до 6 часов, можно оставить на ночь.
Рецепт №2: «Уральская мазь»
Для снятия боли при болезнях кистей используют «уральскую мазь» . Приготовить ее не сложно – 200 г соли (не йодированной) смешать со 100 г горчичного порошка, добавить необходимое количество парафина до получения кремообразной массы. Смазывать лучезапястное соединение для облегчения боли.
Рецепт №3: Отвар из трав
Как вспомогательное средство при лечении артрита используется отвар из трав. В равных количествах смешать цветки ромашки, календулы, бузины, листья крапивы и кору ивы, залить горячей водой, довести до кипения. После процедить и перелить в термос. Такой отвар можно употреблять 3-4 раза в день, по 1-2 стакана до еды.
Рецепт №4: Настойка из корня борца
Снимает воспаление и улучшает кровоснабжение в области лучезапястного сустава. 100 г высушенного корня борца залить 1 л водки, настоять в темном, теплом месте в течении 3 дней. После того, как настойка станет темной, можно использовать ее для растирания больных соединений.
 Корень борца является хорошим болеутоляющим средством. Но не стоит забывать, что яд борца относится к очень токсичным алкалоидам. Врачи не рекомендуют превышать назначенную дозировку препаратов на основе этой травы.
Корень борца является хорошим болеутоляющим средством. Но не стоит забывать, что яд борца относится к очень токсичным алкалоидам. Врачи не рекомендуют превышать назначенную дозировку препаратов на основе этой травы.
Массаж и ЛФК
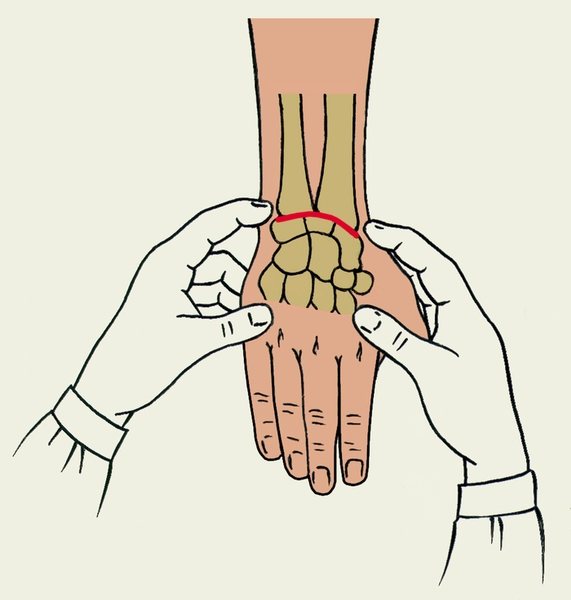
Общеоздоровительное значение имеют упражнения, которые укрепляют суставы и увеличивают их подвижность. Пациенты с тяжелыми формами заболевания и сильным воспалением должны начинать заниматься постепенно: сначала выполнять пассивные упражнения, а потом, по мере улучшения состояния, переходить к активным упражнениям.
За 15—20 минут до начала лечебно-физкультурных упражнений рекомендуется тепловое воздействие на больные суставы.
Лечебная физкультура преследует три основные задачи:
- предохранение от деформации в суставах;
- поддержание мышечной силы;
- поддержание амплитуды движений в суставах.
Лечебно-физкультурные упражнения бывают следующих видов:
- статические,
- пассивные,
- активные с помощью,
- активные,
- активные с сопротивлением.
Статические упражнения применяются в острой стадии заболевания, они нужны прежде всего для того, чтобы предотвратить атрофию мышц.
Такие упражнения приводят к изометрическому сокращению мышц, при котором не происходит движения в суставе и в результате не возникает боли.
Статические упражнения показаны чаще всего для усиления ягодичных мышц и разгибателей колена, играющих важную роль при ходьбе и подъеме. Такие упражнения выполняются от 6 до 12 раз в день.
Пассивные упражнения также назначаются в острой стадии заболевания. Они нужны для того, чтобы сохранить объем движений в пораженном суставе.
Эти упражнения проводятся с помощью медицинского работника или близких больного, специально обученных для этой цели. Пассивные упражнения необходимо выполнять до тех пор, пока не будет достигнута максимальная амплитуда движения по всем осям движения суставов.
В зависимости от состояния больного эти упражнения следует выполнять от одного до нескольких раз в день.
Пассивные упражнения выполняются только лежа и сидя, при максимальном расслаблении мышц пораженной конечности, в щадящем режиме, не допускающем возникновения болевых ощущений.
Активные упражнения с посторонней помощью необходимы в тех случаях, когда, несмотря на улучшение амплитуды движения в суставе и увеличение мышечной силы, больной не в состоянии сам выполнять необходимые упражнения.
Эти упражнения направлены на улучшение амплитуды движения в суставе и увеличение мышечной силы. Они также проводятся с помощью медицинского работника или родных.
Активные упражнения без посторонней помощи можно выполнять, когда амплитуда движения в суставе и мышечная сила достаточны. Они осуществляются по основным осям движений пораженного сустава в медленном темпе, количество движений увеличивают постепенно — от занятия к занятию.
Общеукрепляющие и дыхательные упражнения чередуют со специальными. Чем более выражена боль, тем осторожнее производится упражнение.
Сопротивление движению больного вызывается или вручную физиотерапевтом, или с помощью механического сопротивления (мешочки с песком, специальные сандалии с грузом и др.).
В комплексное лечение артритов включают массаж, который усиливает кровообращение, способствует уменьшению отечности в области пораженного сустава, значительно уменьшает боли и способствует увеличению объема движений.
Кроме того, массаж играет значительную роль в подготовке пораженного сустава к пассивным движениям. Сначала проводят поглаживание и растирание, затем легкое разминание напряженных мышечных групп и только после этого целесообразны активные разминания.
Массаж противопоказан в острой стадии, а также при инфекционных специфических артритах (туберкулезные, бруцеллезные и др.).
Обычно лечащий врач обучает своих пациентов, страдающих артритами, элементам самомассажа.
Из других физиотерапевтических методов при лечении больных РА чаще всего применяется гидротерапия. Основной эффект водолечения заключается в улучшении циркуляции и в уменьшении болей и мышечного спазма.
Уменьшая вес больного, вода создает идеальные условия и для выполнения лечебной физкультуры.
Признаки и симптомы заболевания
Также можете прочитать:Эластичный бандаж на лучезапястный сустав
При инфекционном или гнойном остром артрите воспаление возникает внезапно. Больной испытывает такие ощущения:
- сильную боль в запястье, которая усиливается при движении, по ночам, а также при нажатии;
- запястье руки становится красным, горячим и опухшим;
- после отдыха чувствуется сильное ограничение подвижности.
Остальные признаки заболевания могут отличаться в зависимости от его вида и характера протекания.
- При гнойном артрите поднимается высокая температура, появляется озноб и симптомы интоксикации.
- Во время ревматоидного артрита поражаются оба сустава, температура поднимается незначительно. Но чувствуется слабость, потливость, а также нарушения сна. Ревматоидный артрит характеризуется возникновением болей под утро – около 4-5 часов.
- При обменном артрите поражается вся кисть. На запястье видны подагрические узелки, начинается разрушение костной ткани.
- Хронический артрит может протекать совсем бессимптомно. Чтобы не допустить развития заболевания, можно проверить его наличие простым тестом: при попытке соединить мизинец с большим пальцем возникает боль, а пальцы в кулак невозможно сжать в быстром темпе.

Врач при осмотре и обследовании поможет определить, почему в запястье появляется боль
- Воспалительный процесс. Человек еще не видит и не чувствует признаков болезни, но развитие патологии уже начинается. Пораженные ткани теряют способность противостоять нагрузке, далее следует повреждение хрящевой ткани, дегенеративные изменение костей, возникновение артроза.
- Боли. Боль появляется внезапно и присутствует постоянно, усиливаясь при любых движениях кисти и пальцев. Параллельно с проявлением болевого синдрома возможно возникновение жжения и покалывания.
- Скованность. Поворачивать кисть и шевелить пальцами практически невозможно. Для совершения элементарных действий приходится разминать руку.
- Проявления отеков и покраснения тканей. Кожа в области воспаления припухает и краснеет, возможно локальное повышение температуры. Отечность проявляется в самом начале появления артрита в лучезапястном суставе, гиперемия проявляется на стадии активного прогресса заболевания.
- Появление суставного скрипа в запястьях при движении.
- Психосоматические расстройства: общая слабость, резкие перепады настроения, сонливость.
На поздних стадиях заболевания могут проявляться следующие признаки: деформация ткани, поражения внутренних органов, высокая температура.
Очень важно знать и вовремя заметить симптомы артрита лучезапястного сустава у себя или больного члена семьи, чтобы избежать серьезных последствий этого сильного заболевания, которое вызывает более чем неприятные болевые ощущения. Если у пациента наблюдается артрит лучезапястного сустава, то симптомы заболевания заключаются в следующем:
Если у пациента наблюдается артрит лучезапястного сустава, то симптомы заболевания заключаются в следующем:
- В частых и неожиданно сильных болевых ощущениях, которые могут сопровождаться покалыванием и жжением. Если причиной АЛС является попавшая в полость сустава инфекция, то боль усиливается по ночам, при движении или нажатии на лучезапястный сустав.
- В скованности – при этом заболевании затруднительно пошевелить кистью и пальцами.
- В воспалительном процессе, когда запястье опухает, иногда неравномерно. Симметричное поражение лучезапястных суставов подтверждает признак ревматоидного артрита.
- В отечности запястья и пальцев. Гнойное воспаление может распространяться на предплечье (выше кисти).
- В покраснении кожи (гиперемия). На средней стадии развития артрита лучезапястного сустава, связанной с переполнением кровеносных сосудов. В больном месте заметно повышение температуры.
- В хрусте, но не щелчках, при движении.
- В деформации суставных и хрящевых тканей. При ревматоидном поражении (воспалении соединительной ткани и мелких суставов) проявляются симметричные искажения. Гнойный артрит лучезапястного сустава разрушает хрящевую ткань, происходит ее замена на патологическую фиброзную ткань.
- В высокой температуре, ознобе, слабости, характерных для гнойного заболевания.
- В нарушении сна и работы нервной системы, слабости, потливости.
- В кожном зуде, сыпи, слезоточивости, афтозном стоматите (с язвенными поражениями слизистой полости рта) – проявлениям реактивного артрита, который развивается без гнойного образования.
Признаки заболевания
Также можете прочитать:Эластичный бандаж на лучезапястный сустав
При инфекционном или гнойном остром артрите воспаление возникает внезапно. Больной испытывает такие ощущения:
- сильную боль в запястье, которая усиливается при движении, по ночам, а также при нажатии;
- запястье руки становится красным, горячим и опухшим;
- после отдыха чувствуется сильное ограничение подвижности.
Остальные признаки заболевания могут отличаться в зависимости от его вида и характера протекания.
- При гнойном артрите поднимается высокая температура, появляется озноб и симптомы интоксикации.
- Во время ревматоидного артрита поражаются оба сустава, температура поднимается незначительно. Но чувствуется слабость, потливость, а также нарушения сна. Ревматоидный артрит характеризуется возникновением болей под утро – около 4-5 часов.
- При обменном артрите поражается вся кисть. На запястье видны подагрические узелки, начинается разрушение костной ткани.
- Хронический артрит может протекать совсем бессимптомно. Чтобы не допустить развития заболевания, можно проверить его наличие простым тестом: при попытке соединить мизинец с большим пальцем возникает боль, а пальцы в кулак невозможно сжать в быстром темпе.
 Врач при осмотре и обследовании поможет определить, почему в запястье появляется боль
Врач при осмотре и обследовании поможет определить, почему в запястье появляется боль
Степени проявления и основные симптомы заболевания
Развитие артрита бывает острым или хроническим. Болевые ощущения являются главным симптомом. Исходя из выраженных болевых ощущений, выделяют 3 степени развития заболевания:
I степень – легкая. На этой стадии болезнь не причиняет сильного дискомфорта, боль проявляется по утрам, после долгой работы, перегрузки лучезапястного сустава.
II степень – средняя. Проявляются заметные признаки воспаления, затрудняется подвижность, боль приобретает более постоянный характер, чем при I степени.
III степень – тяжелая. Полное отсутствие подвижности кистей, болевой синдром и воспалительный процесс затрагивает не только лучезапястное сочленение, но и другие суставы, внутренние органы. Такие же проявления наблюдаются при острой стадии, или в периоды обострения хронического.
Для всех стадий болезни есть общие, основные симптомы артрита:
- Боль в лучезапястном соединении;
- Воспаление, покраснение кистей рук;
- Отеки, припухания;
- Ограниченность движений;
- Повышение внутренней температуры тела;
- Симптомы других воспалительных заболеваний (конъюнктивит, цистит).
Не запускайте воспалительные заболевания во избежание развития осложнений. При первых же проявлениях артрита кистей рук, обратитесь к специалисту в данной области. Врач проведет диагностику, назначит правильное лечение главного и сопутствующих болезней.
Диагностика пальцев рук на наличие артрита
Онемение пальцев — может указывать на смежную проблему, не имеющую непосредственного отношения к самому артриту
Грыжа или протрузия позвоночника может иметь схожую симптоматику.
Плохо сгибаются пальцы — если при этом прощупываются уплотнения, наблюдается отечность — диагностируется артрит.
Количество пораженных суставов — при дифференциальном диагнозе, это также имеет важное значение. Артрит одного сустава наблюдается, если реагентом выступает инфекция
Перелом руки и другие травмы также могут спровоцировать развитие моноартрита, особенно у пациента после гипса, который пришлось носить длительное время. Синхронное воспаление характерно для заболеваний ревматоидного характера.
Сильный болевой синдром — на начальных стадиях наблюдается в состоянии покоя, начинается рано утром и длится до нескольких часов. При этом пальцы рук не сгибаются. Движения несколько ослабляют отечность и уменьшают боль.
Покраснение кожных покровов. Болезни суставов пальцев, точнее воспалительный процесс, легко определить по цвету кожных покровов сверху поврежденного сустава. Причем для каждого вида артрита характерны свои отличия. Так, цвет кожи во время подагры приобретает сливовый оттенок. Инфекционный артрит пальцев рук выглядит как ярко красный нарыв, с возможным образованием гнойников. После травмы может наблюдаться изменения цвета кожи в зависимости от вида и локализации повреждений.
Деформация пальцев. Если на начальных стадиях опухают пальцы и болят суставы только утром и проходят в течение дня, то на 2-3 стадии эти симптомы становятся обязательными спутниками пациента. Это объясняется тем, что воспаление разрушает хрящевую ткань. И если вовремя не начать терапию скрюченных пальцев, не удастся избежать сильной деформации.Рентген может показать деформирующие изменения на ранних стадиях, когда они еще незаметны при визуальном осмотре.
Самостоятельно поставить диагноз и назначить лечение невозможно. К примеру, осложнения вывиха большого пальца можно легко принять за подагру. Дифференциальная диагностика позволяет точно установить тип артрита, что в конечном итоге увеличивает эффективность назначенной терапии.
Методы лечения
На данном этапе не обойтись без использования магнитно-резонансной терапии для определения степени поражения сустава и причин, по которым воспаление возникло. Хирургическим путем восстанавливают подвижность суставов, снимают хронический болевой синдром, решают вопросы дренажа гнойных образований, рассечения суставной капсулы.
Шина поможет поддержать сустав и облегчить на него нагрузку
Хотя на сегодняшний день не существует определенных лекарств от артрита, но есть ряд процедур, которые могут помочь снизить частоту симптомов и облегчить боль. Некоторые средства замедляют развитие повреждения суставов. При правильном лечении, многие люди способны управлять симптомами и быть активными. Первоначальная терапия несет безоперационный характер. Варианты нехирургического лечения:
- Модификация активности. Ограничение или прекращение мероприятий, вызывающих боль.
- Иммобилизация. Пациенту накладывают шину на запястье. Она поддерживает сустав и облегчает на него нагрузку.
- Лекарства. Нестероидные противовоспалительные препараты (НПВП) такие, как «Аспирин», «Напроксен» и «Ибупрофен» уменьшат боль и отек. Актуальные НПВП применяют непосредственно на кожу в области пораженного сустава.
- Кортикостероиды: оральные стероидные препараты, такие как «Преднизон», уменьшают воспаление и увеличивают диапазон движений запястьем.
- Упражнения. Специальная гимнастика улучшит диапазон движений и функции запястья. Врач или физиотерапевт поможет разработать программу упражнений, соответствующую потребностям пациентам.
- Инъекции стероидов. «Кортизон» — мощный противовоспалительный агент, который вводят в сустав. Хотя укол препарат обеспечит облегчение и уменьшение воспаления, эффект может быть временным.
- Горячая и холодная терапия. Применение тепла и холода на пораженный участок помогает уменьшить боль и отек.
- Травяные добавки прекрасно справляются с симптомами артрита. К ним относятся: капсаицин, куркума, рыбий жир и другие.
Лечение предполагает применение препаратов, замедляющих прогрессирование болезни — это болезнь-модифицирующие средства. К ним относят «Метотрексат» и «Лефлуномид». Среди природных средств рекомендуют медитацию, иглоукалывание, массаж.
Как ревматоидный артрит влияет на запястья?

Ревматоидный артрит может вызывать отёчность и скованность суставов запястий
Ревматоидный артрит часто вызывает воспаления в суставах запястий обеих рук и приводит к боли и отёчности в этой области. Люди также могут сталкиваться со скованностью, которая ограничивает подвижность кистей рук.
Запястье — сложный сустав, который содержит несколько небольших суставов. Он включает две крупные кости и восемь маленьких.
Ревматоидный артрит — это прогрессирующее заболевание, которое обычно начинает развиваться в маленьких суставах (пальцы рук и ног) или в суставах средней величины (запястья) и только затем переходит в большие суставы. Изначально симптомы проявляются в умеренной степени, а затем становятся очень болезненными.
По мере прогрессирования, РА может оказывать влияние на гибкость и подвижность суставов запястий. Люди, страдающие этим медицинским состоянием, часто наблюдают скованность и снижение степени подвижности.
С течением времени симптомы обычно то обостряются, то ослабевают. Периоды обострения в медицине принято называть вспышками. Если РА затрагивает одно запястье, то высока вероятность того, что рано или поздно будет поражено второе.
Ревматоидный артрит повреждает хрящи, которые обычно смягчают работу суставов. Когда РА разрушает хрящ, кости, входящие в сустав, могут начать тереться друг о друга, что приводит к необратимым изменениям.
Всё это вызывает последующие проблемы. Например, у человека может произойти разрыв сухожилий, которые задействованы в движении пальцев. Из-за таких травм людям часто не удаётся полностью растягивать пальцы.
Четыре стадии, симптомы
Артрит пальцев рук имеет 4 стадии.
Стадию определяют, исходя из рентгенологической картины и функционального состояния суставов:
| Стадия | Что показывает рентген | Качество работы суставов |
|---|---|---|
|
1 |
Патологические процессы около суставов |
Функциональность не нарушена, выполнение всех бытовых дел не затруднено |
|
2 |
Сужение суставной щели |
Выполнение повседневных действий незначительно затруднено из-за дискомфорта в суставах |
|
3 |
Трещины, суставные подвывихи и деформации |
Самообслуживание значительно ограничено из-за нарушения подвижности в суставах |
|
4 |
Анкилозы – сращения костных концов суставов |
Суставы сильно деформированы и почти неподвижны, что делает практически невозможным самостоятельное выполнение повседневных задач |
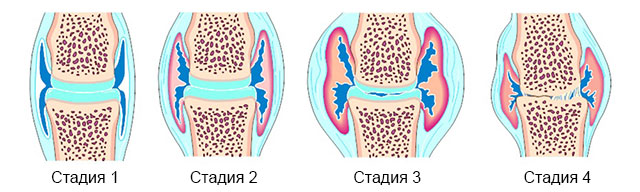 Четыре стадии артрита сустава. Нажмите на фото для увеличения
Четыре стадии артрита сустава. Нажмите на фото для увеличения
Характерные симптомы болезни
усиливаются по мере прогрессирования заболевания:
- За несколько недель или месяцев до появления выраженных симптомов пациент ощущает утреннюю скованность в кистях, исчезающую после активных действий.
- Позднее – начинают беспокоить периодически возникающие боли в суставах, обычно как реакция на изменение погоды (медиками замечено, что артрит суставов пальцев рук обычно начинается и обостряется осенью или весной).Может повышаться температура в пределах 37–37,5 градусов, понижаться аппетит, усиливаться потоотделение.
- Далее наступает подострый период – начинаются непроходящие боли в суставах пальцев рук, которые усиливаются при движении, ночью и утром. Вечером болевые ощущения обычно стихают.
- Затем следует ранний экссудативный период: из-за наличия выпота и воспаления суставы отекают, опухают, становятся красными и горячими на ощупь. Эта стадия заболевания длится около года, а перед следующим этапом у 25 % пациентов наступает полная ремиссия.
Однако это только затишье перед бурей. Следующим витком развития болезни является период развернутой клинической картины:
- боли в суставах;
- отек, рука приобретает красноватую окраску;
- атрофия мышц ладони;
- ограничивается движение суставов пальцев, они деформируются.
При отсутствии лечения заболевание прогрессирует вплоть до безобразных деформаций кисти и полной ее неподвижности.
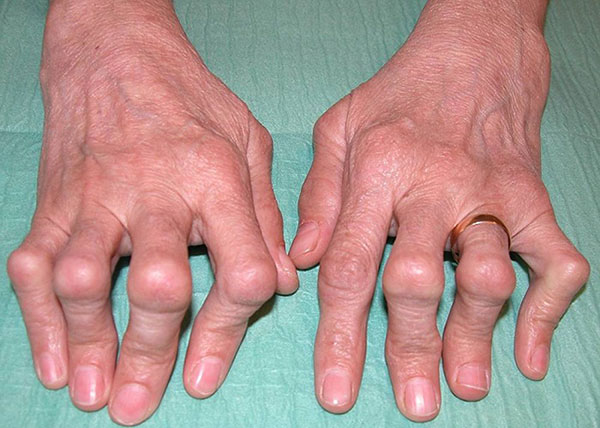 Поздняя стадия ревматоидного артрита
Поздняя стадия ревматоидного артрита
Деформации кисти при артрите
В медицинской практике встречается 3 типа деформаций руки при артрите:
- Ульнарная девиация («плавник моржа») – из-за подвывихов пястно-фаланговых суставов (соединяют ладонь и пальцы) и слабости мышц ладони. В результате указательный, средний, безымянный пальцы и мизинец отклоняются в сторону локтевой кости (на левой руке влево, на правой руке – вправо).
- «Бутоньерка» – вследствие повреждений сухожилий проксимальный межфаланговый сустав (средний) фиксируется в полусогнутом положении.
- «Шея лебедя» – S-образная деформация пальцев: проксимальный межфаланговый сустав переразгибается (выгибается в обратную сторону), а дистальный межфаланговый сустав (самый дальний от кисти) – сгибается.
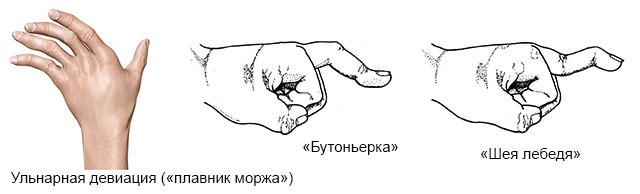 Типы деформации кисти при ревматоидном артрите. Нажмите на фото для увеличения
Типы деформации кисти при ревматоидном артрите. Нажмите на фото для увеличения
3 Симптомы артрита лучезапястного сустава
Возможны проблемы с постановкой диагноза по симптомам на ранних стадиях болезни. Дело в том, что на ранних стадиях болезнь практически никак себя не проявляет.
Общие симптомы, которые проявляются независимо от причины болезни:
- боль в области запястья, обычно сильно ощущается по утрам, и может пропадать спустя 30-40 минут после пробуждения;
- ощущение закостенелости, скованности, если запястье долго не сгибать; ощущение пропадает, если размять сустав, активно ним подвигав (этот симптом часто можно заметить, работая за компьютером);
- суставной скрип (крепитация), слышимый при движениях (сгибании, вращении кисти);
- покраснение пораженного запястья, ощущения жара, развитие отечности (отек может наблюдаться даже на ранней стадии заболевания).
Специфические симптомы (указывающие на разные причины болезни):
- Если причиной стал гнойный артрит, то у пациента будет высокая температура (лихорадка от 39 градусов и выше), озноб, общие признаки интоксикации.
- Если причиной стал ревматоидный артрит, то в большинстве случаев поражаются сразу два сустава (симптомы будут ощущаться сразу на двух руках). Температура может незначительно повышаться (до 37-37.5), может ощущаться слабость, потливость (вплоть до профузных потов) и нарушение сна.
- Если причиной стал обменный артрит, то у большинства пациентов наблюдается поражение всей кисти. На кисти визуально отмечаются подагрические узелки, быстро начинаются процессы деструкции костной ткани.
- Если причиной стал хронический системный артрит, в большинстве случаев наблюдается минимальная симптоматика и медленное развитие заболевания. Поэтому при такой форме нужно каждые 2-3 месяца посещать врача и наблюдать за состоянием суставов.
Симптомы артрита на начальной стадии нередко игнорируются. Больной может списать их на усталость, начало простуды (при которой тоже может ощущаться ломота), или вообще не обратить внимания.
3.1 Методы диагностики
Методы диагностики:
- визуальный осмотр, пальпация сустава, физические тесты на подвижность;
- рентгенография;
- компьютерная или магнитно-резонансная томография (в зависимости от того, какую причину артрита предполагают врачи);
- биохимический анализ крови и мочи;
- иногда может потребоваться анализ подмышечных лимфоузлов для выявления возможной инфекции.
Очень полезно, если больной самостоятельно следит за своими ощущениями и запоминает их
В частности нужно обращать внимание на ощущение тяжести, боли, припухлости
3.2 К какому врачу обращаться?
При подозрении на артрит запястья нужно обращаться к терапевту. Если симптомы не укажут на другое заболевание, он направит вас к ревматологу. Вместо терапевта можно обратиться к травматологу или хирургу.
Далее пациенту могут назначить узкопрофильных специалистов в зависимости от того, какую причину артрита предполагает ревматолог. Больного могут направить к инфекционисту, урологу, эндокринологу, иногда к сосудистому хирургу.
Механизм развития ревматоидного артрита
B-лимфоциты начинают вырабатывать повышенное количество антител, в том числе иммуноглобулинов. Моноциты (крупные зрелые лейкоциты – белые клетки крови, отвечающие за иммунный ответ организма) и макрофаги (моноциты, попавшие из кровяного русла в ткани и разрушающие бактерии в очагах воспаления) начинают вырабатывать больше цитокинов (молекул, которые отвечают за развитие и торможение воспаления). В результате иммунная система атакует соединительные ткани (суставы, сосуды) своего же организма.
Т-лимфоциты также участвуют в развитии патологии. Общее число этих клеток в крови увеличивается, растет количество естественных киллеров – клеток из группы T-лимфоцитов. Естественные киллеры разрушают собственные ткани организма – запускают аутоиммунную реакцию. Т-лимфоциты также отвечают за выработку макрофагов в тканях сустава. До конца роль Т-клеток в развитии патологии не изучена.
Прежде всего, начинают страдать суставы. Чаще всего патологические процессы развиваются в мелких суставах – расположенных в кистях и стопах.
В начале аутоиммунные процессы запускают синовит – воспаление в синовиальной оболочке сустава. Она утолщается, отекает, образуется выпот (скопление жидкости, вышедшей из кровеносных сосудов, в полости сустава), способный заполнить собой суставную полость.
Разрастающаяся грануляционная ткань (молодая соединительная ткань, богатая сосудами) наползает на сустав со стороны синовиальной оболочки и начинает разрушать его. На нем образуются трещины.
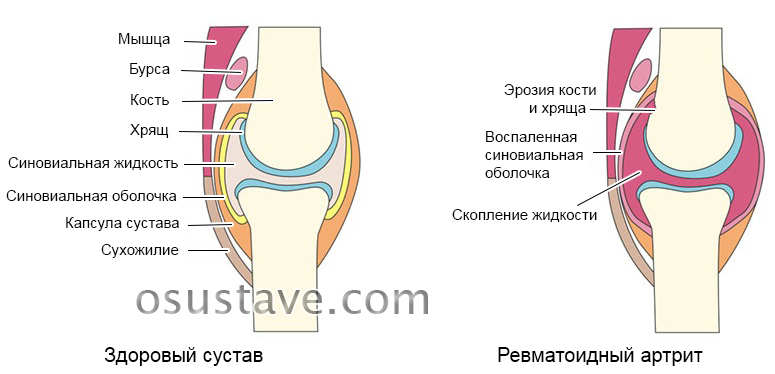 Начало процесса ревматоидного артрита. Нажмите на фото для увеличения
Начало процесса ревматоидного артрита. Нажмите на фото для увеличения
Патологические процессы переходят и на околосуставные ткани. Возникают очаги фиброзного некроза (частичного отмирания тканей) в сухожилиях, что вызывает их повреждение.
Суставная капсула и связки подвергаются ослабеванию и растяжению, что провоцирует подвывихи и контрактуры (ограничение подвижности).
Далее воспалительный процесс провоцирует развитие вторичного артроза – разрушения (дегенерации) хряща и деформации суставов. Из-за сближения суставных концов и разрушения хрящевой ткани со временем возникает фиброзно-костный анкилоз (при данной патологии срастаются костные концы сустава, что ведет к частичной или полной его неподвижности).
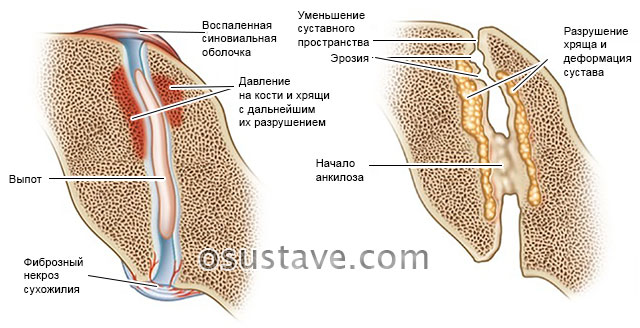 Механизм развития ревматоидного артрита, поражение сустава пальца руки. Нажмите на фото для увеличения
Механизм развития ревматоидного артрита, поражение сустава пальца руки. Нажмите на фото для увеличения