Почему тянет и болит под коленом сзади?
Содержание:
Лекарственные препараты

Медикаменты в период реабилитации принимают по назначению врача
| Назначение препаратов | Механизм действия |
| НПВП нестероидные препараты от воспалений | |
| Аспирин | Прекращают воспалительные процессы, угнетая синтез ферментов воспаления |
| Диклофенак | |
| Ибупрофен | |
| Сульфаниламиды | |
| Стрептоцид | Действуют на биохимические процессы в бактериальных клетка, угнетая синтез ферментов и белков |
| Сульфазин | |
| Уросульфан | |
| Этазол | |
| Антибиотики | |
| Азитромицин | Эффективны против большинства бактерий, тормозят синтез белков и РНК, делают невозможным их размножение |
| Спирамицин. | |
| Сумамед | |
| Антикоагулянты и стимуляторы микроциркуляции | |
| Гепатромбин | Предотвращают склеивание эритроцитов и тромбоцитов, не позволяя крови сворачиваться, улучшают кровоток в венах и капиллярах |
| Ибустрин | |
| Гепарин | |
| Троксевазин | |
| Пентоксифиллин | |
| Никотиновая кислота | |
| Трентал. | |
| Венотонические средства | |
| Вазокет | Укрепляют стенки венозных сосудов, увеличивают их эластичность |
| Венолек | |
| Гинкго Билоба | |
| Детралекс | |
| Эскузан | |
| Витаминные препараты | |
| Токоферол | Общеукрепляющее и иммуностимулирующее действие |
| Ретинол | |
| Аскорбиновая кислота |
Приём препаратов необходим для того, чтобы предупредить возникновение воспалительных процессов в ране после операции, улучшить кровообращение и укрепить иммунитет организма. Венотонические средства способствуют улучшению венозного оттока из вен мошонки, предотвращают отёки.
Важность послеоперационного периода состоит в том, чтобы восстановить функции половой сферы, прерванные заболеванием и хирургическим вмешательством
Лечение боли под коленом
Причины появления болей под коленями сзади определяют направление лечения. При более легких симптомах проводится консервативная терапия, в более тяжелых случаях — хирургическое вмешательство.
Дополнительными видами физиотерапевтических методов являются: лазеротерапия, криотерапия, магнитотерапия, иглорефлексотерапия. Схему лечения назначает специалист для каждого отдельного случая после подтверждения диагноза.
Если консервативное лечение не дает результатов, заболевание продолжает развиваться, назначается оперативная терапия.
Консервативное лечение
Консервативное лечение – это терапия, устремленная на снятие боли, уменьшения отечности и воспаления сустава.
К данной терапии относится:
- физиотерапия;
- приём противовоспалительных составов;
- нанесение мазей, гелей с анальгезирующим эффектом;
- массаж и самомассаж;
- ношение специального бандажа;
- комплекс ЛФК;
- применение домашних мазей, компрессов, растирок;
- употребление травяных отваров для лечения изнутри;
- правильное питание.
Физиотерапия
Физиотерапия проводится в индивидуальном порядке для облегчения состояния пациента:
- Для улучшения состояния и кровоснабжения назначают ультрафиолетовое облучение.
- Электрофорез способствует расширению сосудов, улучшению кровотока суставной ткани, стремительному выведению из организма токсинов.
- Благодаря ультравысокочастотному лечению пропадает отечность, ускоряются регенерирующие процессы в суставе, улучшается кровоснабжение пораженного участка.
- Лазеротерапия проводится при синовите, ушибах, патологических процессах в сухожилиях, травмах, способствует усилению кровообращения, устраняет боль и улучшает метаболизм.
- А терапия ультразвуком способствует улучшению биохимических процессов, снятию отека.
Народные средства
Избавиться от боли под коленом можно такими народными средствами, как:
- Расслабляющие ванночки с ромашкой будут способствовать снятию отечности, судорог.
- Компрессы с лопухом, чистотелом, златоустом, капустным листом снимут воспаление и боль.
- Для улучшения обмена веществ рекомендуется пить мочегонные чаи (со створками фасоли, листьями брусники, лопуха и т.д)
- Из листьев чистотела, меда, мумие, меда, соли, горчичного порошка можно делать домашние мази для местного применения.
Полезно знать! Народные средства применяют как дополнительное лечение. Лекарственные травы и в какой дозировке их принимать назначает врач, не рекомендуется заниматься самолечением.
Хирургическое вмешательство
Если медикаментозное лечение не приносит ожидаемого эффекта, не наблюдается положительная динамика, то назначается оперативное лечение.
Оперативное (хирургическое) лечение может включать:
- пункцию коленного сустава и подколенной области;
- эндопротезирование;
- артропластику;
- пластику связок и менисков;
- остеотомию;
Важно! Перед хирургическим вмешательством во избежание негативных последствий и для скорейшего восстановления, пациенты проходят полноценное диагностическое обследование.
Причины болей под коленом сзади
Почему же возникает боль под коленом? Факторы возникновения тянущей боли под коленом сзади весьма многообразны
Для каждой травмы или заболевания вызывающего дискомфорт проявляются дополнительные признаки, на которые обращают внимание при диагностике
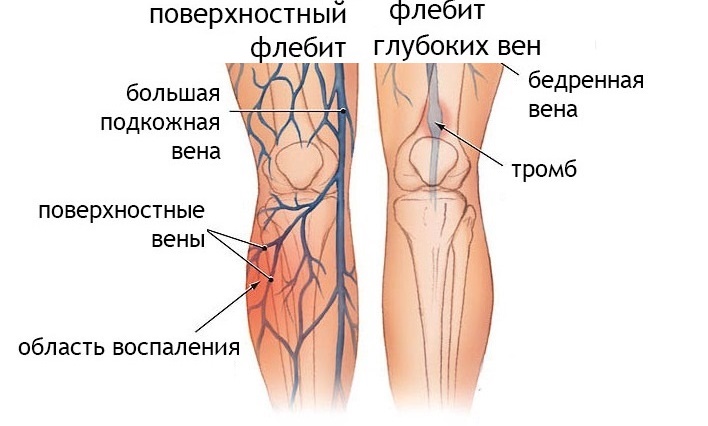
Тромбоз вен и варикоз
Другие симптомы:
- образование шнуровидного уплотнения пораженного сосуда;
- отек ноги левой или правой ноги;
- покраснение кожи;
- судороги в ногах, особенно после физической нагрузки;
- чувство тяжести в ноге, боли при сгибе колена.
Заболевания суставов
Распространенной причиной болей под коленкой являются артроз и артрит.
Артроз развивается вследствии:
- перенесенной травмы;
- большого веса;
- излишней физической нагрузки;
- наследственности и врожденных отклонений.
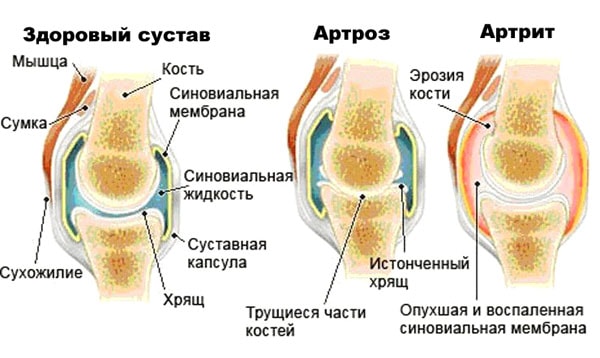
Причины артрита:
- аутоиммунные заболевания и наследственность;
- переохлаждение и травмы или возрастные изменения в хрящевой структуре;
- нарушение обмена веществ в суставах и тканях;
- онкологические заболевания;
- перенесенные тяжелые операции.
Эти заболевания вызваны разными причинами, но имеют схожую симптоматику и течение.
Другие симптомы:
- хруст в больном суставе;
- сниженная подвижность, скованность;
- видоизменение сустава;
При артрите также могут наблюдаться:
- общая слабость;
- повышение температуры;
- повышенная потливость или озноб;
- псориаз;
- воспаление глаз;
- выделения из половых органов.
Вызвать воспалительный процесс в коленном суставе может обычный лимфаденит. Нагноение происходит в подколенной ямке и диагностировать его очень трудно. Покраснение и отек чаще всего отсутствуют.
Другие симптомы лимфаденита:
- незначительная припухлость;
- сильные болевые ощущения при надавливании под коленом;
- разгибание колена вызывает сильную боль, также больно сгибать ногу.
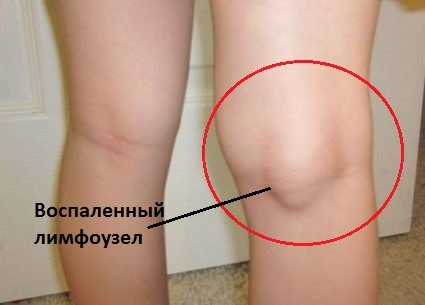 Лимфаденит под коленом
Лимфаденит под коленом
Резко болит под коленом из-за воспаления большеберцового нерва. Развитие патологии может быть вызвано травмой или эрозией сосудов. Без должного лечения возможен разрыв артерии.
Другие симптомы воспаления большеберцового нерва:
- во время ходьбы боль отдается в подошве и пальцах;
- скованность голени;
- выворачивающая боль под коленом.
Киста Бейкера
Киста Бейкера – это нарост или шишка на синовиальной оболочке, покрывающей внутреннюю поверхность сустава. Такая шишка может вздуться в результате воспалительного процесса. Очень сложно диагностируется на начальном этапе, т.к. долго не вызывает болевых ощущений.
Другие симптомы:
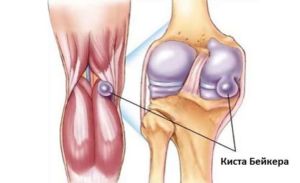
- уплотнение под коленкой;
- значительно болит при нажатии;
- онемение, покалывание.
Травма сустава или мениска
Болит под коленом часто из-за кисты или разрыва мениска. Киста мениска появляется в следствии слишком больших физических нагрузок, а также травм, интенсивного бега или падения.
Разрыв мениска происходит в момент значимых перегрузок с которыми не справляется организм, чаще всего на фоне старых травм.
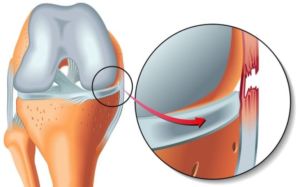
Другие симптомы травм:
- отечность;
- скованность движений;
- при разрыве мениска отмечается резкая боль, возможно бессознательное разгибание или сгибание ноги.
Заболевания мышц и связок
Причиной боли могут стать воспалительные процессы различных мягких тканей. Связки и сухожилия, подверженные сильному перенапряжение во время физических нагрузок, отекают и воспаляются, что приводит к неприятным ощущениям, человек может начать хромать.
Частое, сильное перенапряжение и травмы вызывают воспалительные бурситы и тендиниты, награждающие человека болевыми ощущениями.
Симптоматика
Чтобы назначить правильное и эффективное лечение, необходимо тщательно собрать анамнез болезни, изучить симптомы, беспокоящие пациента, а также провести осмотр и назначить необходимый диагностический комплекс. Учитывая анатомо-физиологические особенности строения нижней конечности, очень часто боль под коленом воспринимают, как иррадиацию болевых ощущений, вызванных ущемлением седалищного нерва, остеохондроза, протрузии или грыжи позвоночника.
Особую внимательность стоит проявить пациентам, в возрасте старше 40 лет, имеющих в анамнезе частые воспалительные процессы (синовит, артрит, остеохондроз). У таких пациентов повышен риск возникновения кисты Бейкера . Первыми признаками возникшего осложнения являются опухание коленного сустава, резкая боль под коленом во время приседания. Возникновение кисты провоцирует наличие постоянного очага хронической инфекции. Синовиальная жидкость синтезируется в большом количестве и находит для себя выход с сустава сзади под коленом, в самом слабом месте. При надавливании на выпуклую часть кисты она значительно уменьшается в размере, перемещая часть жидкости внутрь сустава.
Для женщин характерна другая проблема, когда болит вена под коленом сзади. Прогрессирующий варикоз проявляется отеком, тяжестью и ноющей болью в ноге. Кожные покровы могут быть красноватого или синюшного цвета, при осмотре можно пропальпировать плотный венозный тяж, над которым будет местное повышение температуры. Зачастую варикоз выражен не на обеих ногах, а больше на правой.
Боль под коленкой спереди может быть мышечного или костного происхождения. Мышечная боль чаще всего имеет спазмирующий характер с приступами ночных судорог. Если же причиной боли, стали поражения костей и сустава, то пациент будет жаловаться на боль под коленом при сгибании, во время которого появляется непривычный хруст. При подобной симптоматике не стоит заниматься самолечением, которое может иметь негативные последствия не только для здоровья, но и для дальнейшей жизни пациента.
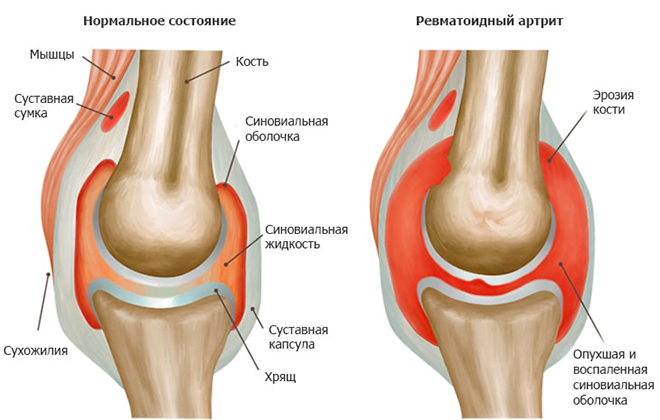 Ревматоидный артрит еще 10-15 лет назад считался исключительно возрастным недугом, тогда как сейчас его диагностируют даже у маленьких детей. Помимо того, что пациент постоянно ощущает дискомфорт в этой части тела, боль под коленом с внутренней стороны резко ограничивает движения больного, особенно в утренние часы. После 1-2 часов активных движений боль стихает и подвижность возвращается. При отсутствии адекватной терапии сустав начинает опухать и деформироваться. Особенность данной болезни в том, что в патологический процесс вовлекаются симметричные суставы обеих конечностей.
Ревматоидный артрит еще 10-15 лет назад считался исключительно возрастным недугом, тогда как сейчас его диагностируют даже у маленьких детей. Помимо того, что пациент постоянно ощущает дискомфорт в этой части тела, боль под коленом с внутренней стороны резко ограничивает движения больного, особенно в утренние часы. После 1-2 часов активных движений боль стихает и подвижность возвращается. При отсутствии адекватной терапии сустав начинает опухать и деформироваться. Особенность данной болезни в том, что в патологический процесс вовлекаются симметричные суставы обеих конечностей.
Подагра – заболевание, поражающее суставы. Этот недуг развивается на фоне нарушения пуринового обмена, когда соли мочевины не выводятся из организма, а оседают небольшими кристалликами на костной поверхности суставов. Болезнь может годами скрыто развиваться и проявиться в ночное время суток резкой сильной болью под коленом сзади, причем снять болевой приступ под коленкой невозможно даже обезболивающими препаратами.
Травма ноги, разрыв связки, трещина, ушиб – это те патологии, при которых также будет ярко выражена боль в ноге под коленом сзади, усиливающаяся при разгибании ноги. В первые 24 часа после получения травмы, на пораженный участок конечности необходимо наносить обезболивающие гели с охлаждающим эффектом, холодные компрессы, лед, медикаментозную заморозку. Через 48 часов разрешено применение согревающих противовоспалительных линиментов, компрессов, мазей.
С возрастом многие отмечают, что подвижность суставов становится менее активной, что связано с истончением хряща. При истончении хряща коленного сустава говорят о хондромаляции надколенника . Сначала пациенты отмечают появление тянущей боли под коленом сзади, позже в патологический процесс вовлекается весь сустав. Чтобы не прибегать к оперативному лечению, необходимо своевременно начинать консервативную терапию.
На фоне местных проявлений болезни, пациент может жаловаться на незначительное повышение температуры тела, слабость, нарушении сна, скованность движений.
Заболевания коленного сустава, сопровождающиеся болями под коленом
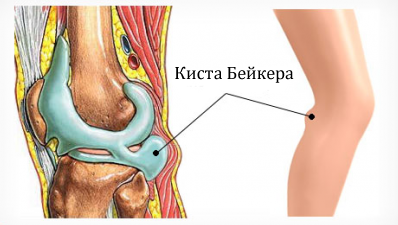
Киста Бейкера
Если у вас начало болеть под коленом сзади, вам больше сорока лет, и вы обнаружили припухлость в подколенной ямки – с большей степенью вероятности можно предположить кисту Бейкера подколенной ямки. Причиной появления кисты Бейкера является воспаление выстилающей сустав синовиальной оболочки – синовиит, развивающиейся на фоне остеоартроза или хронического артрита. В результате воспаления образуется избыток жидкости. Под давлением этой жидкости синовиальная оболочка продавливается наружу в наиболее слабом месте – в области задней стенки капсулы сустава.
При наличии кисты Бейкера припухлость располагается в середине подколенной ямки, часто сразу на обеих ногах.
Киста лучше видна при разогнутом колене и уменьшается при его сгибании.
Характерным признаком является уменьшение размеров кисты при надавливании, так как часть жидкости перемещается обратно в сустав.
Лечение кисты Бейкера может быть консервативное посредством таблеток,уколов, физиопроцедур, или же хирургическое (при неэффективности консервативных мероприятий).
При консервативной терапии больному рекомендуется ношение эластичных наколенников или эластичное бинтование, назначаются препараты группы НВПС (нестероидные противовоспалительные средства, например, найз, ортофен, мовалис, ксефокам и другие), глюкокортикоидные гормоны (гидрокортизон, дексаметазон, депостат, дипроспан и др.). Глюкокортикоидные гормоны могут также вводиться непосредственно в полость кисты после пункции и удаления жидкости. При отсутствии противопоказаний эффективны ультразвук с гидрокортизоном, компрессы с димексидом и ряд других процедур.
Также важно одновременно проводить лечение основного заболевания – остеартроза, в т.ч. путем приема хондропротекторов (препаратов глюкозаминогликана и хондроитинсульфата)
Рационализация физической нагрузки – один из важнейших факторов, способствующих выздоровлению.
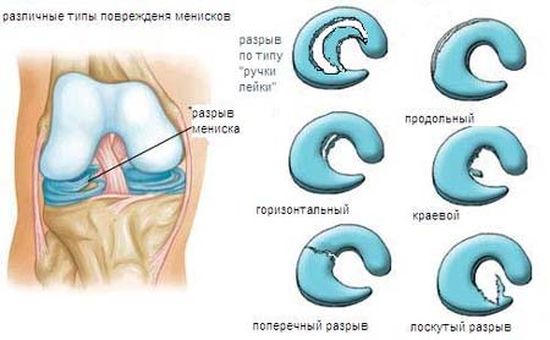
Кисты менисков
Кисты менисков, расположенные в их задних рогах, определяются позади наружной и внутренней боковых связок соответственно. В этих случаях нога у пациента будет болеть под коленом сзади. Даже маленькие кисты, которые не видны во время осмотра, могут вызывать сильные боли. В этих случаях сложно определить источник болевых ощущений без дополнительных методов обследования.
Почему возникают кисты менисков? Как правило, они являются следствием хронической травмы при физических нагрузках и занятиях спортом, а также связаны с нарушением питания хряща.
Разрывы менисков
Боли под коленом могут возникать при отрыве заднего рога мениска. Подобная травма больше характерна для внутреннего мениска и возникает при насильственном вращении голени. Отрыв заднего рога мениска редко приводит к блокадам коленного сустава, но может вызывать у больного ощущение «подгибания» сустава при смещении оторванного заднего рога. Отрыв заднего рога может быть следствием не только травмы, но и заболеваний, связанных с нарушением питания хряща и его разрушением.
Кисты и разрывы менисков часто требуют хирургического вмешательства, однако, противовоспалительное лечение (традиционное для воспалительных ), ограничение движений на период обострений путем эластичного бинтованияили ношения наколенника, возможно тутора, устранение раздражающего фактора (физической нагрузки) в ряде случаев позволяют избежать хирургического лечения, избавляют от боли и позволяют восстановить и сохранить трудоспособность больного.
Особенностиреабилитации

Некоторое время желателен постельный режим с ограничением движений
Послеоперационный период зависит от того какой вид оперативного вмешательства был применён для лечения. Техники, проведённые с проникновением в брюшную полость, требуют более длительных сроков заживления, чем те, где травматический эффект минимален.
Восстановительный период после операции, проведённой по Иваниссевичу или его модификации по Паломо, несмотря на её простоту и эффективность имеет длительный восстановительный период и имеет свои особенности:
- проводят в урологическом отделении больницы;
- необходимо ограничить подвижность, соблюдать постельный режим от 3 до 5 суток;
- после того как врач разрешит подниматься, необходимо носить суппозиторий для поддержания мошонки;
- если заживление происходит без отклонений, то операционные швы снимают через 9 дней;
- нахождение в стационаре под наблюдением врача продолжается 14 дней;
- после того как пациент покинул стационар, ему предписывается режим с двигательными ограничениями, который продолжается от двух недель до одного месяца;
- первый месяц, при благоприятном течении заживления раны, половая жизнь запрещается, так как швы могут разойтись.
- пациенту запрещают поднимать тяжести, весом более 10 кг до тех пор, пока врач не удостоверится в полном заживлении операционной раны;
- для исключения появления водянки яичка предписывается носить суппозиторий;
- если больной испытывает болевые ощущения, необходимо обратиться к врачу;
- бандаж послеоперационный варикоцеле применяется для большинства пациентов
Лапароскопия, как щадящий для больного метод лечения имеет короткий реабилитационный период, в котором есть свои особенности:
- больной находится в специализированном урологическом стационаре от 2 до 5 суток, в зависимости от состояния;
- хотя операцию возможно проводить с помощью местного обезболивания, хирурги предпочитают общий наркоз, после которого больной проходит период восстановления в стационаре;
- для предотвращения развития осложнений и воспалительных процессов, больному прописывают антибактериальные, противовоспалительные, обезболивающие и иммуностимулирующие препараты;
- на протяжении месяца допускаются только лёгкие разминочные физические упражнения по специальной программе лечебной физкультуры.
Видео в этой статье показывает эффективный комплекс упражнений для скорейшего восстановления.
Методика по Мармару отличается тем, что не происходит проникновения в брюшную полость, её проводят в амбулаторных условиях под местным обезболиванием. Перед вмешательством необходима сдача анализов мочи и крови. Операционное поле делается всего 2-3 см в длину, затем хирург достигает поражённой варикозом вены, перевязывает и удаляет её.
По времени операция продолжается 30 минут. После неё накладывают стерильную повязку, и пациент вскоре может идти домой.
Особенности восстановления:
- наружный шов после осмотра и проверки состояния больного снимают через 5-7 дней;
- для предотвращения осложнений врач прописывает больному ношение суппозитория для фиксации мошонки;
- во избежание осложнений и возникновения воспалений, необходимо принимать антибиотики, противовоспалительные препараты, венотоники, витаминные комплексы;
- пациенту рекомендуется ограничить физические нагрузки и половую активность в течение месяца, при регулярных осмотрах у врача.
- обычный период полной реабилитации занимает от 2 недель до одного месяца.
Что делать, чтобы боль не возвращалась: профилактика
Заболевания коленных суставов обеспечивают человека множеством лишений и способны привести его к инвалидности. Именно поэтому профилактика болей в колене имеет огромное значение для сохранения полноценного образа жизни.
Профилактические мероприятия№ п/п
Рекомендации врачей
1.
Любая физическая тренировка должна начинаться с разогревающих суставы упражнений
Также следует избегать переохлаждений, которые способны навредить коленям
2.
Любители травма опасных видов спорта должны пользоваться средствами дополнительной защиты: щитки, тугие бандажи и специальные накладки
3.
Если ноги болят сзади под коленями после хирургического лечения, лучше начать сочетать режимы нагрузки и отдыха колена, чем лечить заболевание снова и проходить длительный курс реабилитации
4.
Необходимо уделять внимание не только калорийности пищи, но и ее качественному составу, она должна быть богата витамином D, кальцием, магнием. После лечения нужно пройти реабилитационный период, чтобы закрепить результат терапии
 После лечения нужно пройти реабилитационный период, чтобы закрепить результат терапии.
После лечения нужно пройти реабилитационный период, чтобы закрепить результат терапии.
Боли в колене зачастую говорят о наличии серьезного заболевания. Лечение предполагает собой длительный курс приема медикаментов, диету, массаж, хирургическое лечение и лечебную физкультуру. Своевременная профилактика помогает не допустить хронической формы недуга и сохранить здоровье колен.
Причины и симптомы воспаления
Попадающие внутрь коленного сустава патогенные микроорганизмы тоже могут вызвать боль при приседании и вставании. Наиболее часто подобные явления обусловлены артритом, артрозом или ревматизмом. Возникают они в любом возрасте, а беспокоят чаще женщин. Нередко боль в колене при сгибании у ребенка может также быть следствием воспалений различной этиологии в этом районе.
Отличительными особенностями такой группы недугов являются:
- резкая боль в колене при вставании, которая сопровождается чувством распирания;
- покраснение и отечность;
- чувство нагревания наощупь;
- ограниченность движения, когда боль с внутренней стороны колена при разгибании слабеет только после прекращения движений;
- болезненность возникает в ночное время или в состоянии полного покоя.
Следствием неправильного лечения травмы бывает воспаление сустава. Боль в колене при разгибании имеет такие причины:
- переохлаждение;
- инфекционная природа;
- травмы различного происхождения;
- укусы;
- аллергия;
- порез.
От открытого ранения возбудители инфекции попадают в мягкие ткани, а затем в сустав, где и разгорается воспаление. Поэтому даже царапину следует незамедлительно обрабатывать, иначе будет беспокоить боль в коленном суставе при сгибании.
Основные симптомы недомогания:
- болят колени при сгибании;
- появляются отеки;
- гипертермическое состояние.
Если при разгибании болит колено, то может появляться неуверенность движений и слабость. У людей преклонный лет возможно появление либо усиление боли при погодных переменах.
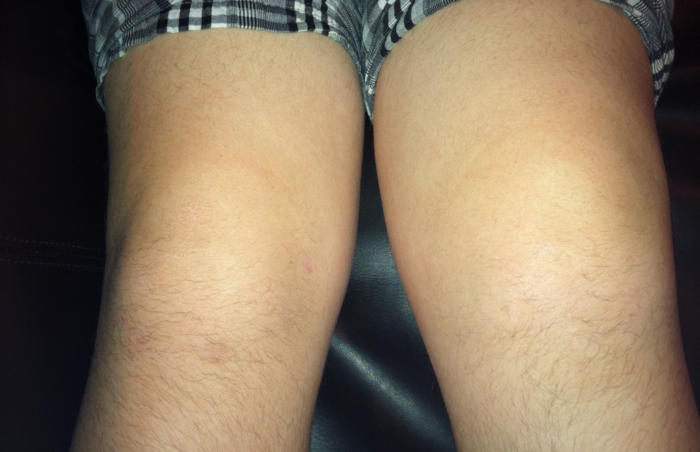
Отечность в левом колене у пациента.
Отеки могут возникать по большому количеству причин. Колено опухло и болит при сгибании – возможный результат не только внешнего повреждения, но и болезней всего организма. Только специалист найдет причину появления болезненных симптомов и определит, что и как лечить.
Опухнуть колено может от аллергической реакции на укус насекомого. Они переносят инфекцию, которая вызывает рожистое воспаление.
Если трудно определить причины возникновения отека, необходимо делать пункцию. Такая довольно тяжелая и неприятная процедура помогает установить более точный диагноз.
Боль в коленном суставе при сгибании может появится в связи со следующими причинами:
- Повреждение или слишком сильная физическая нагрузка.
- Патологическое развитие хряща надколенника или хондромаляция.
- Развитие артроза.
- Ревматоидный артрит.
- Посттравматический артрит.
- Остеоартрит.

Развитие артроза проявляет себя болями в коленном суставе, неудобствами при движении. Симптоматика артроза проявляет себя при ходьбе, а после выполнения упражнений – пропадает. Далее появится скованность в движениях, станет больно сгибать колено, и может пропасть возможность ходить.
Часто подобное недомогание появляется у людей с избыточным весом или у тех, кто неправильно подобрал обувь.
Появление бурсита при неправильном ношении обуви.
https://youtube.com/watch?v=drP49rtPZ9o
При патологическом развитии хряща надколенника или хондромаляции резкая боль появляется, когда пациент спускается вниз по лестнице. От постоянного пребывания в одном положении боль переходит в ноющую, а при движении в коленках слышен хруст.
Ревматоидный артрит вызывает такие болезненные симптомы:
- больно согнуться в пояснице;
- тяжело разогнуть колени;
- сустав может опухать и отекать;
- гипертермия на месте воспаления;
- лихорадка.
Он разрушает хрящ коленного сустава. Им заболевают как взрослые, так и маленькие дети. Ревматоидный артрит поражает один или сразу два коленных сустава.
Посттравматический артрит – поражение колена, которое развивается после травмы. Он способен протекать без явных признаков. Через значительный промежуток времени проявит себя болью в коленном суставе. Это проявление – ответ на вопрос, почему болит колено при сгибании.
Диагностические мероприятия
Диагностика патологии начинается с осмотра и изучения истории болезни. Врач уточняет характер и вид болевого синдрома, его локализацию, изучает наследственные факторы и профессиональную деятельность пациента. Дальше врач назначает лабораторные анализы крови и мочи с целью определения общего состояния пациента, выявления воспалительного процесса. Затем проводят инструментальную диагностику:
- УЗИ сустава колена;
- Рентгенографию с использованием контраста для исключения развития артрита;
- МРТ колена с целью выявления новообразования, патологии мениска;
- Допплерометрию;
- Артроскопию состава;
- Пункцию.