«про проблемы с позвоночником нужно думать с детства». невролог о боли в спине и неполезном спорте
Содержание:
- Остеохондроз
- Остеомиелит
- Миозит
- Межпозвоночная грыжа
- Межпозвоночная грыжа
- Диагностические процедуры
- Остеохондроз. Болезнь современности
- Проведение диагностики
- Лечение
- Профилактика ЗП
- Первичное обращение
- Методы лечения
- Каковы симптомы остеохондроза грудного отдела позвоночника?
- Взаимосвязь остеохондроза и мужского здоровья
- Шейный остеохондроз
- Умеренные клинические проявления остеохондроза
- Боль в пояснице бывает разной
Остеохондроз
Это заболевание характеризуется дегенеративно-дистрофическими изменениями в тканях позвоночника. При этом поражаются межпозвоночные диски, тела позвонков, прилегающие суставные поверхности и связочный аппарат позвоночника. В зависимости от того, в каком отделе позвоночника развилась болезнь, выделяют поясничный, шейный, грудной и смешанный остеохондроз.
Как определить болезнь?
Симптомы этого заболевания зависят от затронутого отдела позвоночника. Так, при грудном остеохондрозе больного будут тревожить:
- приступы боли в области ребер при ходьбе;
- болезненность в груди и между лопатками, усиливающаяся при глубоких вдохах и выдохах, наклонах, поднятии рук;
- онемение некоторых участков кожи;
- ощущение сдавленности груди;
- ощущение холода либо жжения в ногах.
При шейном остеохондрозе больной будет жаловаться на:
- частые головные боли, усиливающиеся при движении и не исчезающие при приеме анальгетиков;
- возникновение головокружения при поворотах головы;
- боли в грудной клетке, руках и плечах;
- появление «мушек» перед глазами и «звона» в ушах;
Симптомы поясничного остеохондроза:
- острая либо постоянная боль в пояснице, усиливающаяся при нагрузках;
- боль, отдающая в ноги, крестец или органы малого таза;
- человек пытается находиться постоянно в одном положении, при котором боль стихает.
Судя из приведенных симптомов остеохондроза определить самостоятельно его довольно трудно и можно ошибиться. Поэтому при подозрении на это заболевание либо при наличии каких-либо из симптомов, следует отправляться на прием к врачу.
В лечебном учреждении после прохождения необходимых анализов и исследований (МРТ, УЗИ, ЭКГ и др.), будет назначено лечение.
Лечение
Лечение при остеохондрозе назначается комплексное и включает медикаментозные и немедикаментозные методы. В каждом случае схема лечения подбирается индивидуально и может включать:
- Немедикаментозная терапия:
- лечебная гимнастика;
- мануальная терапия;
- тракционное лечение;
- лечебная диета;
- ультразвуковая терапия;
- изометрическая кинезиотерапия;
- вибростимуляция;
- подводный гидромассаж;
- лазерная терапия;
- магнитостимуляция.
- Медикаментозная терапия:
- НПВС в виде таблеток, уколов, мазей и гелей ( Диклофенак, Олфен, Мовалис, Кетанов, Ибупрофен, Ортофен, Наклофен, Индометацин и др.);
- спазмолитики (Но-шпа, Миоластан, Сирдалут и др.);
- антиоксиданты (витамин С, токоферол, мексидол и др.);
- стимуляторы микроциркуляции крови (Трентал, Актовегин, Теоникол, никотиновая кислота и т.д.);
- хондропротекторы (Глюкозамина сульфат, Хондроитина сульфат, Алфлутоп, Румалон и др.)
Остеомиелит
Инфекционное заражение происходит через кровь. Наиболее частыми возбудителями являются нейротропные вирусы полиомиелита, кори, ветряной оспы, гриппа и разных видов герпеса. Иногда воспаление провоцируется введением вакцины в период лечения вирусного заболевания.
Острый или очаговый миелит. Развивается в течение суток. Иммунная реакция типичная: повышение температуры, обильное потоотделение и озноб. Появляется отёк поражённого участка, что сопровождается лёгкой болью.
Если поражается грудной отдел, то появляются опоясывающие боли в груди. Так проявляется повреждение нервных окончаний спинного мозга. Со временем появляется трудность с дыханием, теряется чувствительность в нижних конечностях. Нарушается управление выделительными функциями.
Некротический миелит. Развивается при гнойном менингите. Болезнь протекает очень медленно, несколько лет. Разрушение мотонейронов выражается в дисфункциях органов брюшной полости и таза, а также в постепенном наступлении паралича конечностей. Болезнь обычно проявляется в преклонном возрасте и отличается высоким процентом смертельных исходов.
В зависимости от места поражения симптомы отличаются. При шейной форме наблюдается спутанность сознания, а иногда и кома. При грудопоясничной локализации очень высока вероятность парализации всех органов. которые находятся в брюшной полости.
Миозит
Миозит – это заболевание позвоночника, которое характерно тем, что мышцы в шее, спине и плечах воспаляются, а затем внутри них образуются крепкие узелки.
Главная опасность в том, что он распространяется с таким же воздействием на другие мышцы тела. У заболевания прослеживается тенденция к прогрессированию и ускоренному появлению осложнений. Для человека крайне опасным миозит становится при распространении по всей шейной мускулатуре, поскольку в таком случае «под раздачу» попадают ткани гортани, пищевода и глотки. Мышцы могут в результате развития болезни начать атрофироваться.
Миозит – крайне опасная болезнь позвоночника из-за влияния на мышцы
Причинами появления миозита являются следующие факторы:
- инфекции, которые проникают в организм;
- переохлаждение спины вследствие продолжительного нахождения на сквозняке, долгого воздействия холодного воздуха на спину (из кондиционера или вентилятора) и др.;
- травмы, ушибы, ссадины, переломы;
- проблемы с обменом веществ;
- сильный мышечный спазм.
- частые стрессы.
При миозите человек чувствует боль в мышцах. Она усиливается во время ходьбы или при надавливании пальцами на больное место. Человек страдает от слабости в мышцах и проблем с подвижностью суставов.
Цены на средства народной медицины при болях в спине
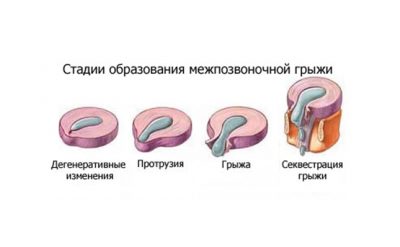
Межпозвоночная грыжа
Самое распространённое и сложное заболевание позвоночника. Патология взаимосвязана с изменениями процессов обмена веществ в дисках меж позвонков. Обычно предпосылкой для этой болезни бывает запущенный остеохондроз. При межпозвоночной грыже повреждённый межпозвоночный диск выходит, тем самым он уменьшает количество поступающей жидкости в пульпозне ядро диска. Также меняется его функция амортизации, и он выступает за свои границы.
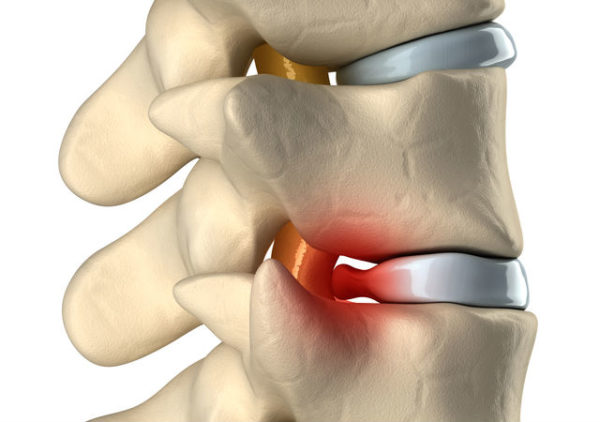
Появившаяся грыжа, выпячивается в сторону и назад, давит на нерв и его корешок в том месте, где он выходит из канала спинного мозга и провоцирует воспаление. Кроме того, возникает отёк, после которого появляется сильное защемление корешков нервов и спинномозговых оболочек. В то момент когда грыжа задевает нервный корешок какого-то участка спины, это провоцирует нарушение работы определенного органа.
Симптомы:
- ощущение того, что ваши пальцы немеют;
- регулярная боль в пояснице, которая длится более трёх месяцев;
- боли в ногах, которые проходят часто сзади и редко спереди и сбоку бедер до стоп;
- немеет паховая область;
- боль в области голени или стопы, которая никуда не уходит.
Межпозвоночная грыжа
Эта патология позвоночника с каждым годом регистрируется все чаще, причем у пациентов молодого трудоспособного возраста. В большинстве случаев межпозвоночные грыжи являются осложнением остеохондроза и других заболеваний хрящевых дисков, развиваясь постепенно и проходя несколько стадий. Сначала межпозвоночный хрящевой слой деформируется с разрывом фиброзного кольца и выходит за пределы тел позвонков. Затем диск распадается на фрагменты, которые травмируют другие структуры и защемляют спинномозговые корешки.
Ортопедические бандажи показаны для профилактики и лечения заболеваний позвоночника, а также в послеоперационном периоде
Грыжи всегда проявляются выраженным болевым синдромом, нарастающим по мере развития патологии. Пациенты страдают от мучительной боли во время попыток движений и даже в покое, появляются двигательные нарушения, изменения сухожильных рефлексов и всех видов кожной чувствительности.
Межпозвоночные грыжи считаются очень серьезным заболеванием и могут стать причиной инвалидизации человека. На ранних стадиях можно улучшить состояние пациента с помощью медикаментов, специальных упражнений и физиопроцедур, но в большинстве случаев данный диагноз является показанием к хирургическому вмешательству.
Преобладающая часть возникших проблем с позвоночником становится следствием невнимательного отношения к своему здоровью или неграмотного самолечения
Поэтому, чтобы терапия принесла желаемый результат, важно обращаться за квалифицированной помощью при появлении самых первых признаков патологии
Диагностические процедуры
Лечение не может быть назначено даже квалифицированным специалистом, если не была проведена тщательная диагностика, так как в ином случае бывает достаточно проблематично установить причину болевых ощущений.
Сначала пациенту необходимо прийти на консультацию к врачу, на которой ему потребуется рассказать о болях, а также обо всех сопутствующих симптомах. Следует и сделать предположение о том, почему, по вашему мнению, появилось эта боль, так врач сможет более грамотно подобрать диагностическую процедуру, следовательно, диагноз будет поставлен гораздо быстрее.
Врач обязательно проведёт пальпацию позвоночного столба, которая, конечно, не даст полных сведений о проблеме, но поможет сделать предварительные выводы.

Вот основные диагностические процедуры инструментального или же лабораторного характера, которые применяются в подобных случаях:
анализ мочи или крови, так как они способны дать значительную информацию о различных заболеваниях внутренних органов;
рентгенография, являющаяся наиболее распространённым методом обследования в таком случае, конечно, она не достаточно информативна для выявления многих проблем, связанных с мягкими тканями, но в качестве обзорного метода обследования используют её почти всегда;
такие диагностические процедуры как компьютерная томография или магнитно-резонансная томография, ведь они покажут не только состояние мягких тканей, располагающихся вблизи позвоночного столба, но и некоторых внутренних органов, что очень важно;
электромиография, то есть специальное исследование, позволяющее если изучать мышцы спины;
проведение специального диагностического обследования для определения плотности костной ткани в различных местах.
Вам может потребоваться обращение к различным врачам, дополнительно могут быть необходимы такие специалисты, как ортопед или даже невролог или ревматолог, ведь многие болезни которые могут быть выявлены в процессе, изучаются и лечатся именно ими.
Остеохондроз. Болезнь современности
История болезни «остеохондроз позвоночника» раскрывает заболевание, как комплекс дистрофических нарушений в хрящах. Развивается практически в любом суставе, однако, чаще всего поражает межпозвоночные диски. Места локализации различны.
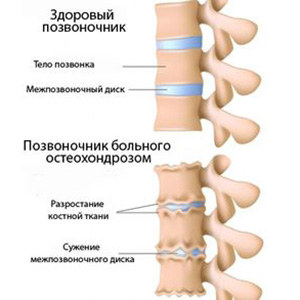 Остеохондроз — болезнь современности
Остеохондроз — болезнь современности
К основным причинам возникновения можно отнести:
- Наследственность;
- Избыточный вес, неправильное питание;
- Травмы позвоночника;
- Перенагрузки, подъем тяжестей;
- Курение;
- Стрессовые ситуации, нервное истощение;
- Гиподинамия;
- Высокие каблуки, нарушение процесса амортизации.
Главный симптом – постоянная ноющая боль с ощущением онемения и ломоты. Также можно выделить спазматические процессы в мышцах, усиление боли при неаккуратных движениях, физических нагрузках; наличие боли, генез которой не установлен, в руках, плечах шее, частые беспричинные головокружения, пятна в глазах; стреляющая резкая боль, гипотония, слабость конечностей и снижение рефлексов.
Проведение диагностики
Большинство людей прекрасно знает, что обращаться к врачу необходимо на самых ранних этапах заболевания, то есть при появлении начальных его признаков. Но на практике происходит так, что человек идет в поликлинику только тогда, когда боль в поясничной области становится невозможно терпеть, а всякие мази, гели и компрессы уже не помогают. Как правило, это происходит на 2-3 стадиях остеохондроза, когда дегенеративно-дистрофический процесс уже невозможно остановить, можно лишь несколько его замедлить.
 Невропатолог при подозрении на остеохондроз обязательно исследует сухожильные рефлексы и кожную чувствительность
Невропатолог при подозрении на остеохондроз обязательно исследует сухожильные рефлексы и кожную чувствительность
Диагностикой и лечением поясничного остеохондроза занимаются хирург и невропатолог. Чтобы грамотно поставить диагноз, определив степень поражения позвоночника, доктор должен осуществить следующие этапы диагностики:
- собрать жалобы пациента, уточнить характер, время появления и пути распространения боли, констатировать наличие дополнительных симптомов;
- уточнить анамнез болезни, то есть определить, когда и как появились первые признаки остеохондроза и как они развивались;
- провести внешний осмотр пациента, во время которого уточнить расположение болевых точек, наличие мышечного спазма, искривлений позвоночника, определить степень функциональных нарушений, изменения рефлексов и чувствительности;
- дополнительно провести инструментальное обследование, посредством рентгенографии и, по показаниям, компьютерной и магнитно-резонансной томографии. Эти исследования позволяют определить степень деструкции хрящевой и костной ткани, расположение позвонков, наличие вывихов, спондилолистеза и межпозвонковых грыж, состояние мышечно-связочного аппарата.
Комплекс этих данных позволяет грамотно сформулировать диагноз остеохондроза, с указанием пораженного сегмента позвоночного столба, степени деструктивных изменений, наличия осложнений. У каждого пациента диагноз может иметь индивидуальные особенности, которые будут определять лечение патологии, использование консервативных или радикальных методов. Более подробно о терапии поясничного остеохондроза можно узнать из этой статьи.
Лечение
Терапия остеохондроза – это очень длительный и тяжелый процесс. В острый период больному необходим покой пораженного сегмента. Если поражен шейный отдел, то пациент должен носить фиксирующий воротник Шанца. Если болит поясничный отдел – больному необходим постельный режим. Лучше всего поместить больного в стационар. Только там он сможет полностью соблюдать назначенный режим. Постель у такого больного должна быть жесткой. Для этого под матрас кладут деревянный щит.
Медикаментозное лечение
Как было сказано выше, основной симптом заболевания – это боль. Поэтому больному для купирования боли и других симптомов остеохондроза назначаются анальгетики:
- кеторол;
- баралгин;
- трамадол;
- пенталгин.
Также назначаются нестероидные противовоспалительные препараты:
- найз;
- диклофенак;
- вольтарен;
- ибупрофен;
- индометацин.
К сожалению, длительный прием этих препаратов вызывает поражение слизистой оболочки желудочно-кишечного тракта и у больного появляются следующие симптомы:
- тошнота;
- рвота;
- боль в желудке;
- чувство тяжести в животе.
Также моет обостриться язвенная болезнь желудка или появиться желудочное кровотечение. Поэтому перед применением этих препаратов необходимо проконсультироваться с врачом. Если боль, вызванная остеохондрозом, длится на протяжении 3-х месяцев, вместе с этими препаратами назначаются антидепрессанты. Установлено, что кроме успокаивающего действия, они способны уменьшать боль. К антидепрессантам относят:
- амитриптилин;
- флуоксетин.
Все перечисленные выше препараты можно отнести к симптоматической терапии. Они помогут снять боль, но не избавят человека от самой болезни.
Для восстановления межпозвоночных дисков и хрящей назначаются хондропротекторы. Эти препараты улучшают обмен веществ в соединительной ткани и способствуют восстановлению хрящей. Препараты принимают длительный период времени, в среднем — 4 – 6 месяцев.
К хондропротекторам относятся:
- хондроксид;
- структум;
- терафлекс
- и другие.
Кроме восстановления тканей и улучшения метаболизма в них, эти препараты оказывают и анальгезирующее действие. Еще одна группа лекарственных средств, необходимых при остеохондрозе позвоночника – это препараты, улучшающие кровообращение. Сюда моно отнести Пентоксифиллин. Его применение способствует расширению кровеносных сосудов, а если в комплексе с ним принимать препараты Тиоктовой кислоты (Берлитион, Тиоктацид), то у человека улучшиться метаболизм нервных клеток.
Как и при любой болезни, больным необходимы препараты кальция. Он восстановит активность костной ткани, повысит прочность связок и сухожилий, а также станет профилактикой остеопороза – заболевания, которое сопутствует остеохондрозу.
Профилактика ЗП
Метаболизм нарушается по причине старения организма – естественного процесса, которого нельзя избежать, но можно ускорить. В медицине существует понятие под названием дорсопатия. Это не самостоятельное расстройство, а термин, обобщающий любые дискомфортные и болевые ощущения в позвоночнике. Дорсопатия может встречаться у взрослого и ребенка. Чтобы избежать ее развития и уберечь свою шею, поясницу и позвоночник в общем, рекомендуется постоянно соблюдать следующие советы:
- целенаправленно не попадать в травмоопасные ситуации;
- грамотно распределять нагрузку на спину во время занятий спортом, активного отдыха, сидячей работы;
- сбалансировано питаться (соленую, жирную, маринованную и копченую продукцию кушать в малых количествах);
- не употреблять никотин;
- не злоупотреблять алкогольными напитками;
- систематически выполнять гимнастические упражнения;
- соблюдать гигиену тела;
- избегать инфекций;
- не игнорировать неврологические болезни, серьезно подходить к их лечению;
- спать в правильной позе, при необходимости использовать соответствующее ортопедическое изделие.
Первичное обращение
Как называется врач, который занимается позвоночником? С этим вопросом сталкиваются многие люди, у которых появились боли в спине. Стоит отметить, что при возникновении неприятных ощущений их причиной не всегда могут быть патологии в области позвоночного столба. В некоторых случаях появление подобных симптомов говорит о заболеваниях желудка, сердца, ЖКТ, почек и т. д. Такие патологии нередко проявляются болью в разных отделах спины, в том числе и в позвоночнике.

Поставить диагноз должен опытный медицинский специалист. Заниматься самолечением может быть не только неэффективным, но и опасным для жизни. С чего же начать? Сначала нужно посетить терапевта. Этот врач сможет определить, какие симптомы сопутствуют болезни, как они появились и как давно. Также терапевт может провести осмотр позвоночника. При наличии явных дефектов он сможет предположить развитие того или иного заболевания.
При появлении первых симптомов обратиться нужно именно к терапевту. В этом случае это первый врач. Как называется специалист по позвоночнику? Это однозначно не терапевт. Он не обладает необходимой компетенцией для лечения подобных недугов. Поэтому терапевт направляет пациентов к тому специалисту, у которого, по его мнению, есть подходящая квалификация. Это узкий специалист, который сможет провести углубленную диагностику.
Возможно, терапевт не направит пациента к врачу, который занимается болезнями позвоночника. Если болевые симптомы будут больше напоминать патологии внутренних органов, потребуется консультация соответствующего специалиста. Это может быть кардиолог, уролог, эндокринолог, гастроэнтеролог и т. д.
В любом случае сначала нужно посетить терапевта. Если клиническая картина выдает патологии опорно-двигательного аппарата, пациента направляют к врачам узкой специализации, которые способны правильно диагностировать разные заболевания в области позвоночника.
Методы лечения
Избавиться от болей в спине можно только после устранения их причины. Проводится комплексное лечение основной воспалительной или дегенеративно-дистрофической патологии.
Медикаментозные средства
В терапии применяются различные лекарственные формы препаратов. Купировать острую боль помогает внутримышечное, периартикулярное введение инъекционных растворов. Слабых дискомфорт в спине устраняется локальным нанесением мазей, кремов, гелей. Избавиться от умеренных болей позволит прием таблеток, капсул, драже.
| Препараты для устранения болей в спине | Наименования лекарственных средств |
| НПВС | Лорноксикам, Мелоксикам, Индометацин, Диклофенак, Кеторолак, Нимесулид |
| Глюкокортикостероиды | Метилпреднизолон, Дипроспан, Дексаметазон, Триамцинолон, Гидрокортизон |
| Анестетики | Лидокаин, Новокаин |
| Миорелаксанты | Сирдалуд, Мидокалм, Баклосан, Толперизон |
| Хондропротекторы | Артра, Структум, Терафлекс, Дона, Глюкозамин-Максимум |
Мази
Согревающие мази и гели Випросал, Капсикам, Финалгон, Апизартрон, Наятокс рекомендованы пациентам после купирования воспаления. Они не только устраняют боли, но и улучшают кровообращение, стимулируют регенерацию мягких тканей. Применяются также НПВС — Ортофен, Индометацин, Ибупрофен, Долгит, Кетопрофен. Наиболее сильное обезболивающее действие у 5% геля Диклофенак отечественного производства.
Обезболивающие таблетки
Препараты первого выбора в таблетках при болях в спине — НПВС (Кеторол, Найз). Но у них широкий перечень противопоказаний и возможных побочных проявлений. Врач может вместо них назначить Парацетамол или его импортные структурные аналоги Эффералган, Панадол. Используются и комбинированные средства, например, Нейродикловит с диклофенаком и витаминами группы B.
Медикаментозные компрессы
При болях в спине, особенно сопровождающихся отечностью, используются компрессы с Димексидом. В аптеках продается концентрированный раствор, который разбавляют теплой кипяченой водой 1:2 или 1:3. В полученном разведении смачивают широкую марлевую салфетку или сложенный в несколько слоев бинт, слегка отжимают. Накладывают на болезненные участки на час.
Хорошо зарекомендовали себя солевые компрессы. Для приготовления раствора в стакане воды разводят столовую ложку с горкой крупнокристаллической морской соли. Смачивают салфетку, прикладывают на час к месту, где боль ощущается сильнее всего.
Лечебная физкультура
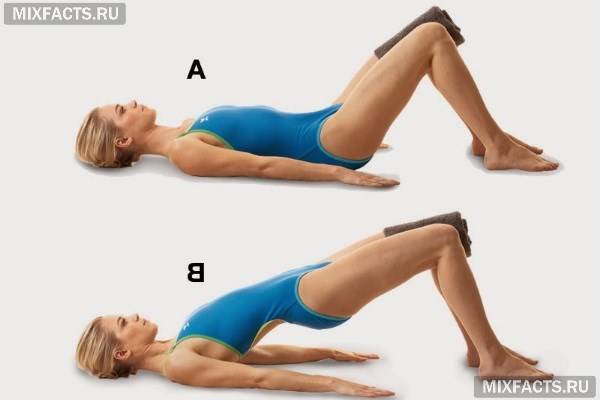
При отсутствии противопоказаний всем пациентам с болями в спине рекомендуется лечебная физкультура. Часто ежедневные тренировки помогают улучшить самочувствие без приема препаратов, негативно влияющих на внутренние органы. Врач ЛФК после изучения рентгенограмм составляет комплекс упражнений. Это имитация езды на велосипеде, сведение и разведение согнутых в коленях ног, «мостик», наклоны и повороты корпуса.
Массажи
Ослабить или полностью устранить болезненные ощущения помогают несколько сеансов классического массажа. Для укрепления мышц, улучшения кровообращения в спине используются основные массажные движения — вибрации, растирания, поверхностная пальпация. При остеохондрозе, спондилоартрозе часто используется также акупунктурный, вакуумный массаж, в том числе аппаратный.
Рецепты народной медицины
Для устранения болей в спине в народной медицине применяются мази, компрессы, аппликации, спиртовые и масляные настойки, настои лекарственных растений. Все они оказывают лишь слабое анальгетическое действие. Поэтом врачи разрешают использовать их только после проведения основной терапии. Какие народные средства наиболее эффективны:
- компресс. Крупный свежий лист капусты, репейника или хрена хорошо растирают между ладонями, смазывают медом, прикладывают к болезненному участку спины на час;
- мазь. В ступке растирают по столовой ложке ланолина (продается в аптеках) и живичного скипидара до характерного потрескивания. Добавляют по паре капель можжевелового, соснового и розмаринового эфирного масел. Вводят при помешивании небольшими порциями 100 г вазелина;
- травяной чай. В керамический чайник всыпают по чайной ложке календулы, ромашки, лимонной мяты, вливают 2 стакана кипятка. Через час процеживают, принимают по 100 мл 2 раза в день после еды.
Каковы симптомы остеохондроза грудного отдела позвоночника?
Остеохондроз грудного отдела позвоночника — это медленно и постепенно развивающееся состояние, которое долгое время не проявляется. Интенсивность боли может быть умеренной, но при ухудшении состояния позвоночника боль может значительно усиливаться. На начальных этапах остеохондроз грудного отдела позвоночника проявляется в умеренной или сильной боли, а также скованности, которая может то появляться, то исчезать, в зависимости от состояния дисков. Пациенты могут описывать боль как острую, интенсивную тупую (похожую на зубную) или жгучую. По причине того, что при остеохондрозе, как правило, поражается несколько дисковых сегментов, боль скорее ощущается как генерализованная, чем как локализованная. Воспаление от разрушающейся внутренней части диска раздражает свежую рубцовую ткань, что приводит к усилению болевого синдрома. Кроме того, на этом этапе диск больше не может выполнять функцию амортизатора и, как следствие, распределять нагрузку и контролировать движения, что также выражается в усилении боли. Постепенно, с прогрессированием дегенеративно-дистрофических изменений в диске и появлением остеофитов к боли могут присоединяться покалывания и онемение в шее вместе с сильным ощущением скованности, что может привести к серьёзному ограничению в движении грудного отдела позвоночника. Из-за скованности и боли мышцы, окружающие грудной отдел, могут также начать терять силу, а связки — эластичность. В результате позвоночник может стать нестабильным и подверженным травматизации. Мышцы и связки могут спазмироваться и сокращаться, что является компенсаторной реакцией с целью защитить и поддержать суставы. Ощущение скованности обычно характерно для утра. Через полчаса или час она пропадает. Боль же, напротив, усиливается к вечеру. Долгое нахождение в вынужденной позе или излишние нагрузки могут усилить болевую симптоматику. Тем не менее, у некоторых пациентов с прогрессирующим остеохондрозом могут наблюдаться только слабо выраженные симптомы.
Взаимосвязь остеохондроза и мужского здоровья

Первое место по заболеваниям позвоночного столба занимает остеохондроз. Данная болезнь, как правило, влечет за собой постепенное развитие импотенции, патологий мочеполовой системы у мужчин и последующее бесплодие — к таким выводам пришли ученые из университета в Майями.
Специалисты под руководством председателя отделения урологии Брюса Кава разместили результаты проведенной работы в журнале «International Journal of Medicine». Ответственный за исследование Майкл Блаа подчеркнул, что взаимосвязь между импотенцией и заболеваниями позвоночника является двусторонней. Те мужчины, у которых наблюдалась импотенция, более склонны к развитию остеохондроза, в то же время как пациенты с остеохондрозом могут наблюдать последующую эректильную дисфункцию на фоне основного заболевания.
Как шейный остеохондроз влияет на выработку тестостерона
Взаимосвязь проблем с мужским здоровьем и разрушения позвоночника объясняется патологическим течением остеохондроза. Это дегенеративное заболевание характеризуется высоким поражением хрящевой ткани. Происходит плавное разрушение дисков, основных позвонков, сдавливание нервных корешков, принадлежащих к системе костного мозга. Развивается острое воспаление с интенсивной болью.
Часто случается так, что остеохондроз поражает не один, а несколько отделов позвоночника.
Это приводит к острому дефициту кислорода в таких частях головного мозга, как:
• гипофиз;
• таламус;
• гипоталамус.
Поражение данных структур головного мозга приводит к дисфункции выработки тестостерона — мужского гормона. В последствии происходит ухудшение эрекции, снижается половое влечение.
Влияние нестабильности в крестцово-поясничном отделе спины на потенцию
 Острая нестабильность в данном отделе характеризуется серьезными проблемами с мужским здоровьем. Возникают острые застойные явления крови в органах малого таза. Такие явления взаимосвязаны, так как нестабильность в пояснице становится триггером к застою крови, в то же время, как первоначальный застой провоцирует остеохондроз и нестабильность позвонков. Застой крови, в первую очередь, может возникнуть из-за:
Острая нестабильность в данном отделе характеризуется серьезными проблемами с мужским здоровьем. Возникают острые застойные явления крови в органах малого таза. Такие явления взаимосвязаны, так как нестабильность в пояснице становится триггером к застою крови, в то же время, как первоначальный застой провоцирует остеохондроз и нестабильность позвонков. Застой крови, в первую очередь, может возникнуть из-за:
• снижения сексуального желания и эриктильной дисфункции;
• вредных привычек;
• гиподинамии.
Грыжа вызывает сильное сдавливание корешков нервов, что влечет за собой блокировку нервных импульсов по переферическим нервам и всему спинному мозгу.
Через четвертый, пятый и третий позвонок проходят импульсы, подающие сигнал из нервов мочеполовых органов. При поражении позвонков развивается нарушение обмена и питания тазовых органов, а также — выраженный воспалительный процесс. Такая компрессия разрушает нервные волокна и патологически влияет на работу мочеполовых органов. Последствия проявляются в:
• бесплодии;
• болезнях мочевыводящих путей;
• эриктильной дисфункции;
• анаргазмии.
Из-за непроводимости импульсов через пораженные позвонки пояснично-крестцового отдела развиваются нарушения кровоснабжения предстательной железы. Дальнейший процесс приводит к уменьшению мышечного тонуса, патологий семявыводящих проток и воспалению простаты.
Хронический простатит на фоне остеохондроза приводит к разрушению спинальных половых центров (эриктильного, эякуляторного) в структуре спинного мозга, которые регулируют половую жизнь.
Таким образом, можно утверждать, что болезни ОДА тесно взаимосвязаны с нарушениями мочеполовой системы у мужчин. Триггерами могут быть:
• грыжи;
• хронический остеохондроз;
• протрузии.
Не стоит списывать со счетов и стрессовые состояния, которые приводят к патологиям мужской половой функции даже в молодом возрасте.
Статьи и обсуждение на форуме по теме:
- Болезни опорно-двигательной системы и импотенция: взаимосвязь
- Остеохондроз, импотенция и бесплодие
- Протрузия и импотенция
Также стоит почитать:
Шейный остеохондроз
Причины:
- спортивная деятельность (тяжелая атлетика);
- лишний вес;
- нарушение обмена веществ;
- сидячая работа ( программисты, бухгалтеры, водители и .т.п.);
- плоскостопие;
- травмы позвоночника;
- переохлаждение.
Симптомы
Основные симптомы остеохондроза шейного отдела позвоночника – боли в области головы и шеи. Человека беспокоят сильные головные боли, боли в шее, отдающие в руку, боли в грудине. Больной может жаловаться на прострелы – появление резкой боли в шее, спазм мышечной мускулатуры и ограничение движения.
Также человек может слышать хруст при поворотах шеи. Из-за защемления нервов и сосудов у человека может возникнуть онемение языка и кончиков пальцев. Больной будет жаловаться на снижение слуха и зрения, повышенное артериальное давление и слабость в мышцах рук и ног.
Умеренные клинические проявления остеохондроза
Клинические проявления остеохондроза развиваются по мере разрушения межпозвоночного диска. Сначала это эпизодические тупые боли в области поясницы, которые возникают после физической нагрузки или длительного нахождения тела в статичном положении.
Затем умеренные проявления остеохондроза переходят в клиническую картину обострения:
- резкая острая боль в области поясницы, которая незначительно уменьшается в состоянии физического покоя;
- чрезмерное напряжение мышц в области поясницы;
- болезненность пальпации остистых отростков;
- скованность движений и ограничение амплитуды подвижности (например, невозможно самостоятельно наклониться и выпрямиться);
- изменение осанки за счет компенсаторного перенапряжения мышц спины.
Эти проявления говорят о том, что происходит нарушение формы межпозвоночного диска. Он снижается по высоте и увеличивается по площади. За счет этого оказывается компрессионное воздействие на окружающие мягкие ткани. Это вызывает воспалительную реакцию и болезненность.
На рентгенографическом снимке в этот период видно резкое сокращение межпозвоночных промежутков и смещение головок в межпозвонковых суставах. При МРТ обследовании видно дегенеративное разрушение хрящевой ткани фиброзного кольца и уменьшение относительной массы пульпозного ядра.
При подобных проявлениях поясничного остеохондроза нужно срочно начинать лечение. Если этого не сделать, то высока вероятность развития серьезных осложнений:
- при уменьшении высоты межпозвоночного диска он утрачивает способность фиксировать стабильное положение тел позвонков, возникает вероятность спондилолистеза (смещения их кпереди и кзади);
- смещение тел позвонков провоцирует стеноз спинномозгового канала, что чревато параличом нижней части тела, на начальной стадии это проявляется мышечной слабостью в ногах;
- при длительном одностороннем перенапряжении мышц поясницы происходит постепенное искривление позвоночго столба, что опять же негативно сказывается на состоянии спинномозгового канала;
- нарушается иннервация внутренних органов, за счет чего развиваются соматические патологии желчного пузыря, поджелудочной железы, кишечника, мочевого пузыря;
- при длительном течении поясничного остеохондроза могут возникать сосудистые патологии, такие как атеросклероз и варикозное расширение вен нижних конечностей;
- может наблюдаться смещение внутренних органов малого таза.
Лечение остеохондроза поясничного отдела позвоночного столба на ранней стадии проводится с помощью мануальной терапии. Её методики дают прекрасные результаты. Восстанавливается диффузное питание хрящевой ткани. Возвращается физиологическая высота межпозвоночных дисков. Они вновь обретают функциональную способность защищать корешковые нервы и фиксировать стабильное положение тел позвонков.
Без лечения остеохондроз неизбежно развивается и появляются различные неврологические проявления. Они свидетельствуют о поражении нервного волокна. В этой ситуации потребуется проводить срочное лечение. В некоторых случаях, например, при секвестрировании грыжи диска в спинномозговой канал, требуется экстренная хирургическая операция.
Боль в пояснице бывает разной
В зависимости от того, почему появились боли в спине, симптом отличается по своему характеру. Это важный диагностический критерий, который помогает специалисту уже на этапе обращения заподозрить ту или иную патологию.
Вот какой бывает боль в позвоночнике в области поясницы:
- Прострел (люмбаго). Это сильная боль в спине, возникающая из-за неловкого движения или резкого поворота тела, реже – на фоне полного спокойствия. Имеет жгучий, режущий характер, не позволяет больному разогнуться, становится сильнее при малейших движениях, чихании, кашле. Может длиться от нескольких минут до 2-3 часов, иногда – дней.
- Ишиас. Имеет простреливающий характер, распространяется по ходу седалищного нерва (на ягодицу, ногу). Это очень резкая боль в спине, из-за которой человек не в состоянии сидеть, стоять или перемещаться.
- Постепенно нарастающая. Характерна для остеохондроза и других дистрофических нарушений. При движении, чихании, кашле симптом усиливается, дополнительно беспокоит нарушение чувствительности в нижней части тела (онемение, ощущение покалывания, ползания мурашек).
- Тупая, ноющая. В этом случае симптом может указывать на болезни внутренних органов (кишечника, мочевыводящих путей, половых структур). Иногда наблюдается сильная боль в спине, и пациент нуждается в срочной медицинской помощи.
- Спазмы. Возникают из-за длительного неправильного положения тела, что ведет к нарушению подвижности позвоночника.