Боли в спине
Содержание:
Пояснично-крестцовый остеохондроз
Если постоянно болит поясница сзади, то это может быть проявлением остеохондроза пояснично-крестцового отдела позвоночника. Это заболевание, при котором поражаются преимущественно диски между позвонками. Они истончаются, что приводит к трению между ними и снижению подвижности диска. Выделяют следующие предрасполагающие факторы развития этого заболевания:
- пребывание часами в неудобной позе;
- длительные наклоны туловища;
- недостаточную разминку при занятиях физкультурой;
- слабость мышц и связок спины;
- ношение рюкзаков на 1 лямке;
- наличие плоскостопия;
- тяжелый физический труд;
- большую статическую нагрузку;
- неправильную организацию рабочего места.

Боли в спине являются главным признаком остеохондроза. При 1 степени заболевания болевой синдром отсутствует. При развитии протрузии (выпячивании) диска развивается люмбаго. Это внезапно появляющаяся боль внизу спины. Некоторые люди ощущают ее как удар током. Она появляется при резкой смене позы или при движении.
Если болит спина в области поясницы, то причиной может быть люмбалгия. Это хроническая боль при остеохондрозе. Ее появление не зависит от двигательной активности человека. Боль является ноющей. Таким людям трудно разгибать тело. В положении человека лежа на спине болевой синдром исчезает или уменьшается.
При остеохондрозе 3 степени развивается корешковый синдром. Он проявляется люмбоишиалгией. Это боль, которая отдает в нижнюю конечность вплоть до пальцев стоп. Нередко она сочетается с нарушением чувствительности. Дискомфорт в области поясницы обусловлен сдавливанием нервов, кровеносных сосудов и мышечным спазмом.

Классификация
Боли в пояснице классифицируются по механизму возникновения и могут быть ноцицептивными, невропатическими и психогенными. Ноцицептивный тип появляется при раздражении болевых рецепторов – ноцицепторов и обусловлен повреждением тканей вследствие механической травмы или локального воспаления (растяжения, ушибы).
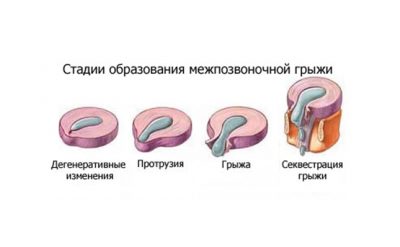
 Грыжа представляет собой одно из последствий остеохондроза, она проявляется выпячиванием межпозвоночного диска между телами позвонков
Грыжа представляет собой одно из последствий остеохондроза, она проявляется выпячиванием межпозвоночного диска между телами позвонков
Невропатические боли сопровождают защемление нервных корешков межпозвоночной грыжей. Они отличаются иррадиацией (отдачей) в нижние конечности и сочетаются с онемением и некоторой скованностью движений. Самостоятельно такая боль не проходит и носит, как правило, хронический характер.
Психогенный тип – редкое явление, причиной которого может быть психотравмирующая ситуация или нарушение функционирования нервной системы.
Данная классификация является условной, поскольку чаще всего болезненность вызывают все три типа в той или иной степени. Для определения болезненности врачи используют несколько терминов: люмбаго, люмбалгия и люмбоишиалгия.
Люмбаго представляет собой внезапный болевой приступ, начало которого пациенты описывают как «разрыв», «толчок» и сравнивают его с ударом молнии или электрического тока. Люмбалгия начинается постепенно и характеризуется ноющими болями преимущественно в нижней части поясницы, в конце позвоночника.
При люмбалгии спина болит не постоянно, болевые ощущения возникают после долгого пребывания в неподвижной позе или наклонов туловища. Пациентам трудно сгибаться и выполнять даже такие простые действия, как умывание, чистка зубов или глажка белья. Они ищут наиболее выгодную позу, чтобы уменьшить напряжение поясничной мышцы и облегчить свое состояние.
Люмбоишиалгия – это болевой синдром, охватывающий область поясницы, ягодицы и задненаружную часть одной или обеих ног. Он усиливается при любых движениях, включая кашель или чихание.
Возможные патологии
Наиболее часто поясница болит из-за мышечного перенапряжения, особенно при слишком интенсивных тренировках или выполнении непривычной физической работы. В этом случае провокатором боли выступает разрыв соединительных волокон в местах прикрепления мышц.
Среди патологий, вызывающих данный симптом, следует отметить такие:
- межпозвоночная грыжа. Основные признаки – резкая боль, которая появляется неожиданно, ощущение скованности, одеревенелости в спине, слабость в нижних конечностях;
- компрессионный перелом позвоночника. Возникает при травмах, остеопорозе и опухоли;
- синдром конского хвоста. Этот симптомокомплекс обусловлен сдавливанием массивного нервного пучка, расположенного между первым поясничным позвонком и копчиком. Проявляется сильной болью справа или слева сзади, на уровне талии и ниже. Болевой синдром иррадиирует в одну или обе конечности и паховую зону. Прогресс болезни приводит к нарушению тактильной чувствительности и выраженной слабости в ногах. При отсутствии лечения развиваются тяжелые осложнения вплоть до инвалидности;
- острая аневризма брюшной аорты. Боль и тяжесть в пояснице нередко является единственным признаком данного состояния. Чаще всего диагностируется у пожилых людей, страдающих атеросклерозом и жалующихся на ночные боли колющего характера;
- инфекционные поражения. Тянущие и тупые боли в нижних отделах спины провоцируют хронические бактериальные инфекции кожи, урогенитальной и дыхательной системы, нарушение работы иммунной системы, прием гормональных препаратов. Помимо боли, ощущается дискомфорт в абдоминальной и паховой областях, за грудиной и др.;
- новообразования. Болезненность беспокоит и днем, и ночью, постепенно усиливается. Как правило, наблюдается резкое похудание без очевидных причин. Опухоли диагностируются чаще всего у людей старше 50 лет, имеющих онкологические заболевания в анамнезе.
При патологиях органов ЖКТ может возникать опоясывающая боль. Ощущение, что тянет поясницу, нередко сопровождает гинекологические болезни. Врожденные скелетные дефекты и нарушение обмена веществ тоже могут быть причиной болевых ощущений внизу спины.
Внимание: если резко заболела поясница, и боль носит мучительный, нестерпимый характер, можно предположить обострение мочекаменной болезни, когда образовавшийся камень продвигается по мочевыводящим путям.
Лечение сакродинии
Что делать, когда болит ниже поясницы у женщин? Лечебная терапия сакродинии должна устранить источник болей. Самолечением заниматься не рекомендуется. Схема курса лечения должна быть составлена лечащим врачом с учетом установленного диагноза, наличия сопутствующих заболеваний и общего состояния больной.
Основные элементы терапии включают:
- прием медикаментов. В виде таблеток или уколов назначаются анальгетики, анестезирующие новокаиновые блокады (при сильных приступах), НПВС, препараты для снятия мышечных спазмов, антибиотики, седативные средства, витамины группы В, гормональные препараты;
- местное воздействие. Применение лечебных пластырей уменьшает мышечные спазмы, расслабляет мышцы, снимает отечность и боли;
- физиопроцедуры. УВЧ-терапия, токи Бернара, электрофорез с гидрокортизоном, массаж, иглоукалывания, аппликатор Ляпко. Эти процедуры уменьшают интенсивность болезненных ощущений, снимают напряжение мышц, подавляют воспалительный процесс, улучшают кровоток, восстанавливают правильное положение органов таза, укрепляют иммунную систему;
- лечебная гимнастика. Назначается только после снятия острой боли в пояснице, когда больной необходим полный покой. Комплекс упражнений при боли подбирается индивидуально лечащим врачом и включает упражнения для разработки пояснично-крестцового отдела;
- ортопедический корсет. Такая конструкция представляет собой поддерживающий бандаж для позвоночника, который ограничивает его подвижность и снижает нагрузку на костные и хрящевые структуры;
- хирургическое вмешательство. Мучительные боли в крестце, которые невозможно устранить приемом анальгетиков и лекарственными блокадами, требуют более серьезного подхода – операции. В ходе вмешательства восстанавливают пораженную часть соединения поясницы, копчика или полностью заменяют костные и хрящевые структуры и ткани.
Первая помощь при боли.
 Если боль очень сильная и есть риск развития болевого шока, нужно вколоть больному сильные обезболивающие (но этим обязательно должен заниматься человек с медицинским образованием, так как неправильно поставленный укол может сделать ситуацию намного хуже). При средней интенсивности боли можно выпить нестероидное противовоспалительное обезболивающее – Диклофенак, Ибупрофен.
Если боль очень сильная и есть риск развития болевого шока, нужно вколоть больному сильные обезболивающие (но этим обязательно должен заниматься человек с медицинским образованием, так как неправильно поставленный укол может сделать ситуацию намного хуже). При средней интенсивности боли можно выпить нестероидное противовоспалительное обезболивающее – Диклофенак, Ибупрофен.
Боль в низу спины – признак поражения позвоночника, почек, кишечника либо мочеполовой системы. Ни одна из этих болезней сама собой не пройдет, поэтому лечением стоит заняться как можно быстрее. Если проигнорировать этот симптом, конец истории может быть очень плачевным.
Причины болевых ощущений в пояснице
Причин, вызывающих боли в поясничном отделе позвоночника, очень много. Для простоты восприятия их можно разделить на два типа:
- Первичные — боль вызвана нарушениями и повреждениями в самом позвоночном столбе;
- Вторичные — боль связана с острыми и хроническими заболеваниями органов, лежащих непосредственно в районе поясницы.
Глобальная причина большинства первичных нарушений самочувствия в области поясницы — малоподвижный образ жизни, а также неправильное поведение при нагрузке на позвоночник. Поскольку у человека на поясничный отдел приходится основная нагрузка, слабость мышц в этой области может стать губительной. При сидячем образе жизни нагрузка никуда не исчезает, а лишь перераспределяется. При слабом мышечном развитии внезапные нагрузки на позвоночник ведут к растяжениям и болям.
Болезни позвоночника: остеохондроз
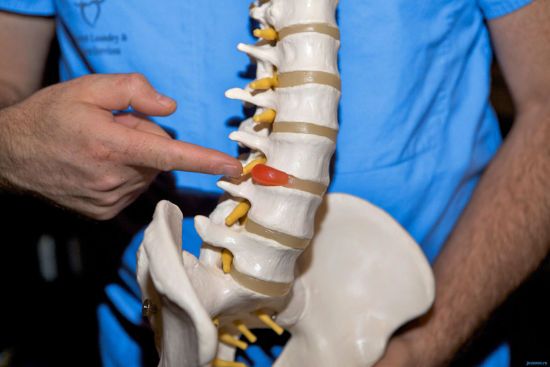
Одним из самых часто встречающихся заболеваний позвоночника — остеохондроз. Он стопроцентно вызывает поясничные боли. Нередко остеохондроз сопровождается искривлениями позвоночника — лордозом, кифозом или сколиозом. Характерная особенность болезни — повороты туловища вбок, вперёд и назад затруднены. На поздних стадиях остеохондроз сопровождается межпозвоночными грыжами, боль приобретает постоянный ноющий характер, перемежающийся вспышками острой боли при попытках осуществить поворот или наклон туловища.
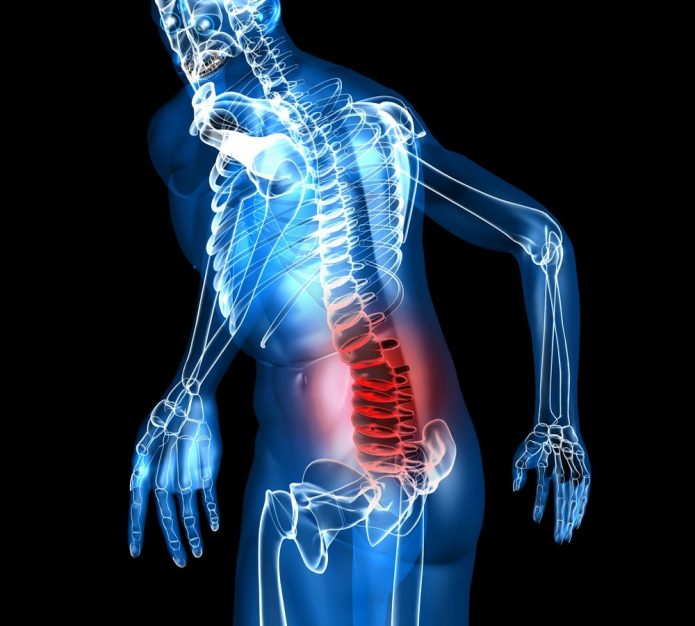
Остеохондроз — патология хрящевых поверхностей костей опорно-двигательной системы, в частности позвоночника
Болезни почек
Поясничная боль может быть вызвана не только нарушениями в позвоночном столбе, но и во внутренних органах поясничного отдела. В группе риска — почки. Они живо реагируют даже на обычное переохлаждение. Результат — острая боль, при регулярном сидении на холодных поверхностях и сквозняках возможна почечная недостаточность.
Защемление нервных тканей
При изгибании туловища позвонки сходятся и расходятся в разных местах, как мехи аккордеона при игре. К сожалению, нередки случаи защемления нервных окончаний между позвоночными дисками. Это наиболее частая причина внезапных острых болей в пояснице — люмбаго. Боль от защемлённого нерва может пройти, а может держаться несколько дней — это значит, что нервное окончание постепенно потеряло чувствительность и начало отмирать. Самое коварное в этой ситуации — невозможность предсказать и профилактировать ситуацию.
Заболевания спинного мозга: радикулит
Болевые ощущения при радикулите связаны с процессом отмирания нервных корешков спинного мозга. Долгое время радикулит считался возрастной болезнью. Сегодня ситуация изменилась — нередки явления радикулита в 30 лет и даже раньше.
Лишний вес
Избыточная масса тела чревата болями в пояснице, потому что на позвоночник оказывается повышенная нагрузка. Межпозвоночные диски испытывают постоянные перегрузки, скелет человека во всех положениях, кроме разве что лежачего, сильно страдает. Именно поэтому люди с лишним весом намного чаще худых страдают заболеваниями опорно-двигательного аппарата.

Избыточный вес негативно влияет на позвоночник, изменяя его биомеханику
Лечение
Лечение болей в спине, отдающих в ногу, часто носит одновременно медикаментозный и физический характер.
В первом случае врач выписывает препараты, которые могут обезболивать, снимать воспаления, лечить сосуды.
Во втором – назначаются ЛФК и физиопроцедуры, которые укрепляют мышечный корсет и возвращают позвоночнику подвижность. Даже если причиной боли стало какое-то воспаление, не являющееся результатом сидячего образа жизни, лечебная физкультура позволит быстрее прийти в форму.
Важно! При лечении необходимо точно следовать рекомендациям врача. Некоторые пациенты получают облегчение через какое-то время и перестают следить за собой
Если не долечить болезнь, она может вернуться с ещё большими осложнениями.
Боль внизу спины как симптом
Поясница может болеть из-за проблем с позвоночником или на фоне системных болезней. Клинически выделяют несколько форм болевого синдрома: локальный, проекционный, отраженный, корешковый (радикулярный) и обусловленный мышечным спазмом.
Локальный болевой синдром в районе поясницы имеет постоянный характер, его интенсивность зависит от положения тела. Кроме того, болезненность усиливается при движениях и пальпации конкретного участка. При такой форме боли может ограничиваться подвижность туловища и нижних конечностей.
Проекционный болевой синдром обусловлен поражением позвоночных и паравертебральных (околопозвоночных) структур. Он может носить разлитый или локальный характер и возникает вследствие компрессии нервных окончаний, которые передают сигналы в соответствующий отдел головного мозга. Болевые ощущения при этом распространяются по ходу пораженного нерва и нарастают при поворотах и наклонах туловища. Во время выполнения тяжелой работы или физических упражнений отмечается пульсирующая боль, происхождение которой связано с осевой нагрузкой на позвоночный столб.
Корешковый болевой синдром отличается внезапностью и выраженной интенсивностью: именно его имеют в виду пациенты, когда говорят, что спину «прихватило». Боль настолько острая, что человек не может разогнуться и нередко вынужден оставаться в том положении, в котором его настиг корешковый прострел.
При отсутствии движений корешковый болевой синдром тоже не проходит и приобретает ноющий характер. Однако попытки двигаться сопровождаются сильнейшими спазмами и резкими, обжигающими прострелами. В подавляющем большинстве случаев стреляет не только внизу спины, но и во всей ноге до голеностопа. Отличительными чертами корешковой боли является ее усиление при поворотах набок, наклонах и подъеме прямых ног из положения лежа.
Отраженный болевой синдром свидетельствует о поражении внутренних органов. Это объясняется тем, что поясничный отдел позвоночника и ткани вблизи патологического очага иннервируются одним и тем же нервом. Поскольку боль идет изнутри тела к поверхности спины, боль носит нечеткий, размытый характер, сохраняется при движениях и не усиливается при надавливании.
Боль в нижней части спины может быть острой и хронической. Если данный симптом беспокоит не больше трех месяцев, говорят об острой форме. Если за это время поврежденные ткани не восстанавливаются, она переходит в разряд хронических.
Другие причины болей в пояснице у женщин
Установить, почему появилась люмбалгия, может врач после осмотра и проведения комплексного обследования.
Чаще всего дискомфорт в поясничной области возникает из-за:
- чрезмерных физических нагрузок;
- ухудшения кровообращения в поясничном отделе, которое связано с малоподвижным образом жизни;
- переохлаждения;
- хронических заболеваний позвоночника (остеохондроз, появление межпозвоночных грыж, радикулит, сколиоз и прочие);
- гинекологических болезней (эндометриоз, патологии матки, разрывы тканей яичников, доброкачественные образования в полости матки, варикозное расширение вен в тазовой области, кисты яичников);
- патологии почек, чаще всего диагностируют пиелонефрит;
- ожирения, дискомфорт связан с повышенной нагрузкой на позвоночник;
- появление опухолей, метастаз вблизи от позвоночника;
- воспалительных заболеваний (ревматоидный артрит, синдром Рейтера);
- инфекционных болезней, при которых страдают межпозвоночные диски и позвонки (эпидуральный абсцесс, бруцеллез, туберкулез);
- менструаций, дискомфорт возникает из-за сокращений матки и увеличения массы тела, вызванной задержкой жидкости в организме;
- беременности, по мере роста живота нагрузка на поясничную область возрастает.
https://youtube.com/watch?v=t0Wxz5ilb0g
Только после установки точной причины возникновения болезненных ощущений можно приступать к лечению.
Физические нагрузки. Если женщина не дружит со спортом, не упражняется на тренажёрах, или не посещает занятия по фитнесу, а также не привыкла к любым нагрузкам, то физический труд может спровоцировать появление болевого синдрома в пояснице. Повышенные физические нагрузки грозят как растяжением мышц, так и смещением дисков. Если проблема не пройдёт в течение 3 дней, надо обратиться к специалисту.
Месячные. В этот период у женщины может ныть спина слева и справа, а также возникают неприятные ощущения внизу живота. Такие проявления связаны с сокращением матки и стремительного увеличения массы тела за счёт застоя воды в организме.
Эндометриоз. При этих нарушениях кожный слой матки покрывает большую площадь органов таза. Заболевание чревато не только дискомфортными ощущениями, но и вызывает бесплодие.
Беременность. У будущей мамы, безусловно, происходят физиологические изменения тазобедренного сустава, потому возникновение неприятных ощущений в зоне поясницы является вполне естественным процессом. К тому же, если плод прибавляет в весе, происходит нагрузка на спину. Лечить такие болевые проявления не стоит. Со временем они пройдут сами собой.
Онкологические образования. Злокачественные опухоли, служащие причиной возникновения неприятных ощущений, могут появляться как в позвоночнике, так и в других органах.
Проблемы с почками и мочевой системой. Зачастую они возникают в районе поясницы из-за пиелонефрита, который проявляется в виде воспаления почечной лоханки. Происходит это в результате попадания вредных микроорганизмов в почку из крови, либо мочевой системы.
Обувь на высоком каблуке. Хотя женщина в такой обуви и смотрится намного эффектнее, но всё же она влияет на природные изгибы позвоночника. Потому разумнее всего подбирать обувь с каблуком не выше 5 см.
Лишний вес. Конечно, молодые женщины при лишнем весе практически не испытывают боли в районе спины. Однако с возрастом кальций вымывается с организма, кости становятся не такими крепкими, мышцы теряют тонус и лишние килограммы оказывают большую нагрузку на спину.
Профилактика болей в спине сзади
Нельзя исключать психосоматическую природу боли в спине. Она может возникать как признак переутомления и исчезнуть сама по себе, или являться симптомом серьёзной патологии, требующей незамедлительного лечения.
Больная спина приводит к серьёзному двигательному ограничению, страданиям, нередко к инвалидности
Поэтому профилактике болей в спине надо уделять особое внимание
Чтобы сохранить спину здоровой, необходимо выполнять следующие рекомендации:
Следить за своей осанкой
Родители должны объяснить своим детям важность правильной осанки с детских лет.
Перед тем, как приступать к физическим занятиям, надо всегда проходить этап разогрева мышц.
Здоровый образ жизни является залогом здоровой спины. Необходимо включить в рацион только здоровые продукты, не переедать, следить за весом.
Чтобы облегчить нагрузку на спину, можно использовать дополнительно маленькую подушку, продолженную под колени.
Обувь, особенно для продолжительных пеших прогулок, должна быть максимально удобной
В идеале она не должна ощущаться на ногах.
Не стоит перегружать мышцы непосильной физической работой. Нагрузка на них должна иметь место, но всё должно быть в меру.
Редко кто задумывается о том, что спальному месту надо уделять повышенное внимание. Подбирать матрац и подушку жёсткости и формы, соответствующей весу и возрасту
Чем старше, тем основание должно быть жёстче. В пожилом возрасте, наоборот, надо переходить на более мягкие варианты.
От состояния спины зависит жизнеспособность всех остальных органов. Если поддерживать хорошую физическую форму, следить за своим здоровьем, вовремя посещать доктора, риск оказаться в инвалидной коляске из-за серьёзных патологий существенно снизится.
Заболевания, связанные с болями в крестце
Как у женщин, так и у мужчин боли в правом боку и одновременно сзади могут свидетельствовать о серьезных заболеваниях, лечение которых требует хирургического вмешательства (гепатит, пиелонефрит, пневмония и другие). Выделяют различные причины, которые не имеют прямой связи с крестцом, но могут проявлять себя болью в этой области. Среди них следующие:
- остеохондроз, вызванный смещением позвоночных пластин, провоцирует осложнения в виде защемления нервных окончаний и значительное сужение каналов позвонка — стеноз. Боль возникает после физических нагрузок, переутомления и отступает после отдыха. Недомогания обычно наблюдают в зоне крестца и копчика, поскольку они имеют непосредственную связь с позвонком;
- спондилолистез и грыжи нижних позвонков поясницы. Если боль имеет тянущий или ноющий характер, это — первый тревожный сигнал к возможному смещению межпозвоночных дисков. Периодические тупые ноющие боли в области поясницы могут указывать на грыжу между позвонками. В таких случаях боль локализуется в области крестца и отдает в пах или ногу. Ее характер непостоянный – приступы начинаются внезапно в результате резкого движения, при продолжительных физических нагрузках;
- аномалии развития позвоночника. Деструктивные процессы в области позвоночного столба могут быть врожденного или приобретенного характера. Аномалия — неправильно сформированные пояснично-крестцовый и переходной позвонки. Это может быть образование нового позвонка (люмбализация), незаращение позвоночной дуги, сращение позвонков с уменьшением их количества (сакрализация). Факторы, которые влияют на нарушение в структуре позвоночника – продолжительное нахождение в неправильном положении тела, сидячая работа. Боль при таких нарушениях периодическая;
- закупоривание вен в области малого таза и подвздошных сосудов. Запущенные стадии сосудистых патологий, тромбофлебит, внутренний варикоз – при этих состояниях возможно появление болевых ощущений в крестцовом отделе. Симптомы могут включать высокую температуру тела, посинение кожи и появление сильных отеков в местах, где образовался тромб;
- воспалительные заболевания органов брюшной полости и забрюшинного пространства сопровождаются болями в крестце. Тягостные ощущения также распространяются на область живота, отдают в нижнюю половину спины. Воспалительный процесс может повлиять на менструальный цикл, работу нервной системы, сердца и сосудов. Кроме болевого синдрома, возможны и другие симптомы: повышение температуры тела, озноб, головная боль;
- заболевания инфекционного характера, например, туберкулез, стафилококк. Спровоцированы бактериями и сопровождаются болями, которые не утихают даже после отдыха и приема обезболивающих. Приступы сакродинии усиливаются при малейших движениях и нагрузках;
- метаболические болезни костей. К ним относятся остеопороз, рахит, остеомаляция. Первый симптом таких патологий — острая боль, возникающая в районах малого таза, поясницы и крестца. Возможно также появление неприятных ощущений в нижних конечностях;
- опухолевидные образования. При любых видах опухолей (как доброкачественных, так и злокачественных) боль ниже поясницы у женщин возникает всегда. Она имеет постоянный непроходящий характер. У мужчин подобные приступы могут вызываться хроническим простатитом;
- эндометриоз. Боли в нижней части поясницы у женщин могут вызывать гинекологические проблемы, одна из которых – эндометриоз. Патология возникает из-за разрастания эндометрия – внутреннего слизистого эпителия тела матки – за ее пределы. В таком состоянии у женщины проявляются ноющие боли внизу живота и в крестце, которые усиливаются во время менструаций, нарушается менструальный цикл;
- параметрит является еще одной распространенной «женской болезнью». Эта патология характеризуется инфекционно-воспалительным процессом параметрия – соединительной клетчатки, окружающей матку. Его развитие провоцируют перенесенные в прошлом операции, неудачные аборты и послеродовые осложнения. Болезнь сопровождается острыми резями, колющими болями внизу живота, отдающими в крестец и поясницу. Приводит к нарушению менструального цикла, сопровождается повышением температуры, дрожью в теле и мигренями;
- менструации. Болевые ощущения в критические дни носят приступообразный характер, могут отдавать в нижние конечности;
- заболевания ЖКТ. Нарушение пищеварения, заболевания тонкого кишечника, появление тяжести в желудке – все это может сказаться на появлении сакродинии. Другие побочные симптомы таких патологий — нарушения стула (запор или диарея), повышенное газообразование, кишечные колики.
Связаться со специалистом
‘ +
» +
» +
» +
‘
‘ +
» +
» +
‘
» +
» +
» +
» +
‘
МРТ позвоночника по расширенному протоколу с описанием лучших врачей-рентгенологов в России.Записаться! (только для Москвы)
‘ +
» +
» +
» +
‘
‘ +
» +
» +
‘ ‘ +
‘ +
» +
» +
‘
‘ +
» +
» +
‘
» +
» +
» +
‘
Каталог
‘ +
» +
» +
» +
» +
» +
‘
Тест на заболеванияпозвоночника
‘ +
» +
» +
» +
» +
‘
Запись на МРТ
‘ +
» +
» +
» +
» +
‘
‘ +
»;
function fact1() {
document.getElementById(‘act1’).style.display = ‘none’;
document.getElementById(‘act2’).style.display = ‘block’;
}
function falert() {
alert(‘Заявка отправлена. Администратор свяжется с Вами в ближайшее время, в будние дни с 10:00 до 19:00, в выходные — с 10:00 до 14:00.’);
}
К началу страницы
Диагностирование
Первым делом, пациентки обращаются к терапевту, который проводит полный осмотр всего организма и назначает сдачу лабораторных анализов. Если у больной проявляются симптомы характерные для гинекологических, дегенеративных или онкологических патологий, то врач назначает прием к узкоспециализированному врачу. Это может быть вертебролог, гинеколог, ревматолог или онколог.
Эти специалисты проверяют пациентку с помощью инструментальных методов анализа. Гинеколог может использовать ультразвуковое исследование для изучения состояния беременной и пациентки с гинекологическими заболеваниями. Это безопасный метод диагностики, которые используется ультразвуковые волны для получения информативной клинической картины. Полипы, киста и эндометриоз хорошо просматриваются на мониторе, поэтому специалист легко определяет место их локализации и назначает хирургическое лечение.
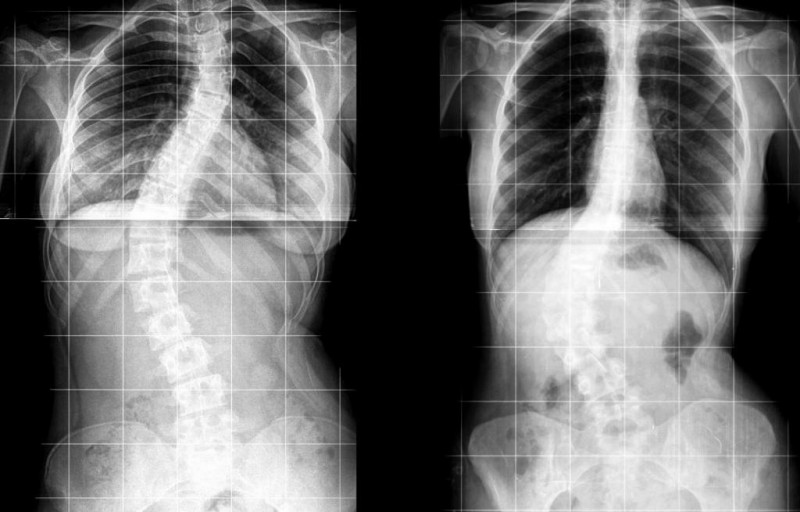
В случае онкологических опухолей или травм поясницы врач назначает КТ или МРТ позвоночника. Компьютерная томография хорошо подходит для людей пожилого возраста, когда влияние радиоактивных веществ на организм гораздо меньше. Магнитно-резонансная томография позволяет исследовать организм молодой женщины или подростка, используя в основе электромагнитные волны.
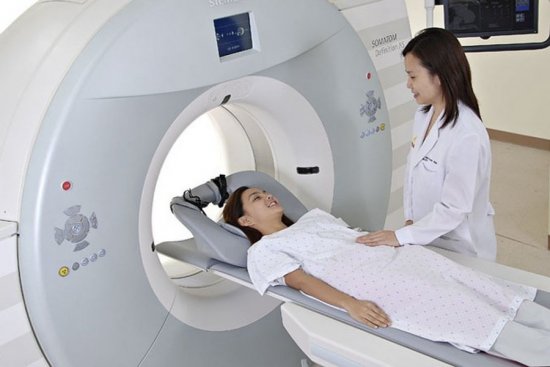 МРТ проводится в аппаратах открытого типа, что позволяет проходить диагностику пациентам с боязнью клаустрофобии. Во время сканирования пациентке необходимо лежать неподвижно около 15–20 минут
МРТ проводится в аппаратах открытого типа, что позволяет проходить диагностику пациентам с боязнью клаустрофобии. Во время сканирования пациентке необходимо лежать неподвижно около 15–20 минут
Диагностирование
В случае появления болезненных ощущений в левой области спины, надо прибегнуть ко всем возможным диагностическим мерам. Самообследование и самолечение – это не выход, потому что можно серьезно навредить здоровью. Каждой женщине следует обратиться к квалифицированному врачу в следующих случаях:
- Если наблюдается неутихающая болезненность на протяжении трех дней.
- Более двух недель ощущается ноющая боль в области поясницы.
- Если боль слева или ниже поясницы у женщин отдает в окружающие точки тела.
Консультация у терапевта при боли в спине
Если были замечены болевые ощущения в пояснице слева или сзади, то сначала надо обратиться к терапевту, а он, в случае чего, может направить пациента к травматологу. Иногда, чтобы узнать причину боли надо просто провести осмотр пациентки с целью изучения ее анамнеза.
Терапевт еще может направить пациенту на обследование к хирургу, гинекологу, нефрологу и другим врачам. Не следует пренебрегать такими направлениями. Иногда в целях диагностики надо пройти все биологические исследования, УЗИ, рентгенографию и даже МРТ. Это позволит составить целостную картину и правильно определить причину болей.
 Терапевт занимается сбором данных о пациентке: основных симптомов, локализации болезненных ощущений и наличие хронических заболеваний. После чего специалист направляет больную на лечение к определенному врачу
Терапевт занимается сбором данных о пациентке: основных симптомов, локализации болезненных ощущений и наличие хронических заболеваний. После чего специалист направляет больную на лечение к определенному врачу