Краниофациальная травма. переломы орбиты
Содержание:
Классификация и диагностика переломов орбиты
Чаще всего переломы костей лица возникают в результате ДТП или драк. Также возможной причиной становятся занятия некоторыми видами спорта. Перелом дна орбиты редко бывает самостоятельным. Часто он влечет за собой трещины челюсти, скулы и носа.
Существует классификация видов переломов костей лица.
В зависимости от повреждений кожи:
- закрытый, который находится внутри, под кожей;
- открытый, нарушает кожный покров и подвергается воздействию внешней среды.
По локализации полученной травмы:
- точечный, или прямой, когда перелом локализуется прямо в месте удара;
- непрямой, возникает в результате деформации других лицевых костей черепа.
По тяжести травмы:
- со смещением, когда врачу необходимо вернуть все костные отломки на место;
- без смещения;
- трещина, не требует никакого оперативного вмешательства.
По степени интенсивности:
- высокоинтенсивные, имеют высокий уровень сложности, случаются крайне редко и требуют многоразового оперативного вмешательства для сборки костей и восстановления зрения;
- среднеинтенсивные, характеризуются смещением костных отломков и наличием осколков костной ткани орбиты глаза;
- низкоинтенсивные, при которых достаточно консервативного лечения, без хирургического вмешательства.
Перелом верхней стенки орбиты считается менее травматичным, чем нижней, поскольку снижается риск повреждения носовых пазух и попадания крови и слизи в очаг повреждения.
По структуре верхняя дуга глазного яблока прочнее, поэтому при любых повреждениях чаще всего происходит перелом нижней части. Врач должен провести диагностику, чтобы точно определить, с чем он имеет дело. При этом существует ряд симптомов, которые могут появиться после травмы:
- Отечность век и лица, которая сопровождается синюшностью кожных покровов.
- Сильнейший болевой синдром.
- При шевелении челюстью появляется хруст в области глазницы.
- Смещение глазного яблока при травмировании верхней стенки орбиты.
- Четко проявляется экзофтальм поврежденного глаза.
- Нарушается зрение.
- Вследствие ущемления глазодвигательных мышц появляется косоглазие.
- Из-за зажима нижней прямой мышцы пострадавший не может посмотреть вверх.
При такой травме человек ощущает общую слабость и ломоту в теле. Нередко возникают головокружение, тошнота, нервные тики, кровоизлияние в глаз. В наиболее сложных случаях наблюдается вываливание глазного яблока наружу или, наоборот, глаз выглядит как вдавленный.
— скудо-орбитальные переломы, возникающие в том случае, когда основным местом приложения травмирующей силы являются латеральные отделы средней зоны лица — скуловая кость;
— внутренние переломы орбиты, когда страдают только стенки орбиты;
— комбинированные орбитальные переломы, вовлекающие большие участки костной орбиты или всю её целиком.
По срокам проведения операции выделяют раннее хирургическое вмешательство, выполненное в острый период травмы, в пределах первых двух недель, то есть именно в тот промежуток времени, когда имеются наиболее оптимальные условия восстановления целостности и обеспечения адекватного физиологического функционирования пораженного органа. Также операция может быть отсроченная, выполненная по истечении двухнедельного срока, но до четвертого месяца после травмы. Это так называемый «серый период «. И, наконец, позднее оказание медицинской помощи, требующее обязательного проведения остеотомии.
К наиболее эффективным методам лечения относят хирургический, в котором выделяют несколько методик коррекции костной ткани орбиты и скуловой дуги. Все они сходны в том, что совершаются через небольшие разрезы, которые потом заживают, то есть становятся совершенно незаметными.
Данная операция может быть проведена со стороны одной из стенок глазницы, может включать в себя обеспечение расширенного доступа в открытие области перелома и последующей возможностью применения различных видов протезов.
- По особенностям повреждения
- Огнестрельные;
- Неогнестрельные.
- По типу повреждения:
- Изолированный перелом;
- Перелом, сочетающийся с травмой глазного яблока;
- Комбинированный перелом (с повреждением костей мозгового и лицевого черепа, а также расположенных рядом с переломом околоносовых пазух);
- Перелом с наличием инородного тела в глазнице.
Неогнестрельные ранения подразделяются:
- Повреждения орбиты и контузия мягких тканей;
- Открытый перелом костных стенок орбиты;
- Закрытый перелом костных стенок орбиты.
Раны мягких тканей глазницы подразделяются:
- Рваные;
- Резаные;
- Колотые.

Перелом костных стенок орбиты подразделяется:
- Закрытый перелом костных стенок;
- Открытый перелом костных стенок (в этом случае орбита сообщается с внешней средой).
Диагностика
Чтобы назначить правильное и грамотное лечение, сначала врач должен установить точный диагноз. Для этого существует несколько способов диагностики:
- изначально травматолог осматривает состояние травмы, проводит пальпацию и просят пациента рассказать о симптомах;
- рентген орбиты нужно провести обязательно, так как данный способ позволит на снимке увидеть состояние костной ткани. Орбитальный перелом будет хорошо видно, благодаря чему специалист сможет определить тяжесть и локализацию очага поражения;
- ультразвуковое исследование назначается по мере необходимости;
- магнитно-резонансная томография также позволяет в реальном времени оценить состояние глазницы, определить часть переломанной орбиты.

Провести диагностику и назначить лечение может только специалист, заниматься самолечением строго запрещено, так как можно нанести вред своему здоровью. Кроме глазницы могут быть , или носа. Иногда могут назначить комплексную операцию, включающую лечение всех поврежденных зон.
Симптомы перелома глазницы (орбитальной кости). Орбитальная кость где находится?
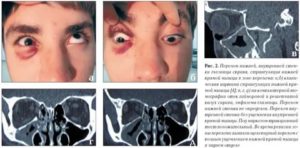
Что ни говори, а внешность человека имеет огромное значение в жизни, хотя некоторые пытаются убедить окружающих в обратном. Человек с какими-то внешними недостатками не вызывает мгновенного расположения, и его приходится завоевывать с помощью внутренних качеств. Другое дело, приятная внешность, лишенная дефектов, которая может послужить отличной визитной карточкой при новом знакомстве.
К сожалению, обыденная жизнь не лишена опасных ситуаций, в которых возможно получить какую-то травму, перелом или увечье. В подобных случаях не следует стесняться обращаться к врачу.
Травмы
Частыми пациентами медицинских учреждений становятся люди с травмированной областью лица. К сожалению, физическое травмирование – явление частое, как и перелом орбитальной кости. Выплёскивая наружу накопленный гнев и усталость, мало кто задумывается над возможными последствиями необдуманного выплеска своих эмоций.
Разумеется, причин подобных повреждений может быть множество: автокатастрофы, случайные столкновения, падения, конфликтные ситуации, травмы спортивного характера, насилие… Независимо от чего произошла травма, нужно незамедлительно обратиться к специалисту, для объективной оценки состояния здоровья.
Всегда следует внимательно относиться к своему здоровью и тщательно обследовать лицо после повреждения, поскольку последствия удара могут привести к перелому глазницы.
Где находится?
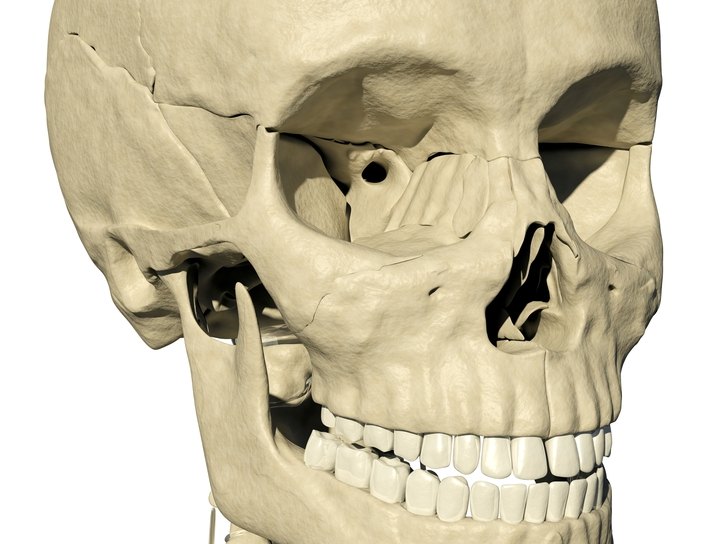
Для того чтобы понять, где находится орбитальная кость, достаточно изучить строение черепного отдела. Внутричерепные особые углубления служат основой для помещения глаз. Лицевой покрой скелета служит защитой для глаз от вредоносных факторов из окружающей среды.
Сама орбита состоит из стенных поверхностей. Они подразделяются на лобные и клиновидные кости. Если травма будет нанесена в зону, отделяющую глазное яблоко от черепной ямки, находящейся впереди, то при таком раскладе она будет считаться черепно-мозговой.
Возможные последствия
Если при переломе глазницы своевременно не оказать помощи, то могут возникнуть осложнения. Часто отмечаются нарушение кровообращения, появление подкожных рубцов. При попадании инфекции возможно загноение.
Среди самых распространенных осложнений такого перелома выделяют:
- повреждение мышц глаза, из-за чего глазное яблоко теряет свою подвижность;
- косоглазие при ущемлении мышц;
- различные патологии радужной оболочки;
- заражение носовых пазух.
Единственный способ избежать таких осложнений — своевременное обращение за медицинской помощью, которая может предполагать лечение хирургическим путем.
Чем опасен перелом в данной области?
Между глазной орбитой и решетчатой носовой полостью существует некая внутренняя стенка. Она и считается разделяющей границей.
Наличие каких-либо патологических нарушений в данной области сигнализирует о вероятной опасности распространения воспалительных процессов (отёчного или инфекционного) на глаз.
Скулы, нёбо и верхняя челюсть сопутствуют образованию нижней поверхности, являющейся гайморовой пазухой, её толщина варьируется от 0,7 до 1,2 мм. Всё это в конечном итоге служит причиной патологического перехода из пазуховых каналов в глаз.
У самой вершины глазной поверхности имеется отверстие, предназначенное для зрительных эффектов. Через него выходит зрительный нерв. В орбите находятся глаз, жировая клетчатка, связки, сосуды, нервные окончания, мышечные ткани, слезная железа.
Повреждение нижней стенки орбиты
Изолированные повреждения дна орбиты происходят при так называемых взрывных переломах (blow-out переломы). Эти переломы возникают в том случае, когда местом приложения травмирующей силы являются край орбиты или глазное яблоко, что приводит к неожиданно резкому повышению давления в орбите. Несжимаемое интраорбитальное содержимое смещается кзади, и травмирующая сила передаётся непосредственно на тонкое дно орбиты и медиальную стенку, которые и ломаются в первую очередь. Интраорбитальное содержимое часто пролабирует через возникший костный дефект в верхнечелюстную пазуху и может ущемляться краями перелома или смещённым тонким сегментом стенки орбиты. Диагностировать ущемление содержимого орбиты можно довольно легко, произведя форсированный тракционный тест. Для этого место прикрепления прямой мышцы к глазному яблоку захватывается пинцетом приблизительно на расстоянии 7 мм от лимба
Затем глазное яблоко осторожно ротируется во всех 4 направлениях и при этом отмечается любое затруднение. Обычно для теста используется нижняя прямая мышца, хотя можно использовать также верхнюю, медиальную или латеральную прямую мышцы
Тест проводится под местной анестезией. Используя его, можно диагностировать ущемление нижней прямой мышцы у больного с нарушением сознания и отсутствием продуктивного контакта.
Так называемый «чистый» или изолированный взрывной перелом вовлекает тонкие участки дна орбиты, медиальной, латеральной, реже верхней стенок. Край орбиты остаётся интактным. «Смешанный» взрывной перелом сочетается с повреждениями прилегающих костей лицевого скелета (рис. 16-18, 19, 21). Толстый край орбиты при этом также сломан, его смешение кзади вызывает оскольчатые переломы дна орбиты.
Чаще всего переломы локализуются на дне орбиты сразу кнутри от канала нижнеглазничного нерва и обычно продолжаются до медиального отдела дна орбиты и нижнего отдела медиальной стенки орбиты (рис 16-15).
В результате наступившего несоответствия между объёмом костной орбиты и объёмом её содержимого развивается энофтальм. Обычно он также сопровождается смешением глазного яблока книзу — гипофтальмом (рис.16-15, 21). Основной механизм развития посттравматического энофтальма — смещение мягких тканей орбиты с относительно постоянным объёмом в костную орбиту увеличенного объёма. Увеличение объёма орбиты, вызванное значительными переломами со смещением участка орбитальной стенки площадью более 2 кв.см требует оперативного вмешательства. Энофтальм, превышающий 5 мм, приводит к заметной косметической деформации. Коррекция энофтальма требует восстановления первоначальных размеров полости орбиты и конфигурации её стенок. В остром периоде травмы энофтальм обычно маскируется отёком. Остро развившийся энофтальм говорит о значительном увеличении объёма костной орбиты.
У многих больных с переломами дна орбиты развивается диплопия. Обычно она преходящая и определяется только при крайнем отведении взора, при взгляде вверх или вниз, а не в функциональном поле зрения. Чаше всего причиной её является гематома или отёк, которые вызывают мышечный дисбаланс из-за смещения глазного яблока, или же повреждение наружных мышц глаза. Однако, причиной диплопии может быть и ущемление прямой нижней мышцы в переломе дна орбиты небольших размеров. Ущемление, подтверждённое тракционньгм тестом и данными КТ, должно быть устранено оперативным путём.
Материал и методы
Нами обобщен опыт хирургического лечения 215 пострадавших с переломами скулоглазничного комплекса, находившихся на лечении в клинических базах кафедры хирургической стоматологии и челюстно-лицевой хирургии ФГБОУ ВО ПИМУ Минздрава России в отделениях челюстно-лицевой хирургии НОКБ им. Н.А. Семашко и клинической больницы № 3 ПОМЦ ФМБА России в 2011—2017 гг. Средний возраст пациентов 37,4 года (от 20 до 60 лет), распределение по полу: 172 (82,7%) мужчины и 43 (17,3%) женщины. Переломы стенок глазницы, при которых требовалось реконструктивно-восстановительное лечение, диагностированы у 78 (36,3%) больных. Наши данные не противоречат данным литературы, что не всем пациентам с переломом скулоглазничного комплекса необходимо хирургическое лечение переломов стенок глазницы, для этого есть определенные показания . Число пациентов со свежими переломами нижней стенки глазницы составило 50 (64,1%), с застарелыми переломами — 15 (19,2%), с дефектами и деформациями — 13 (16,7%). В 5 (6,4%) случаях имелись повреждения верхней стенки орбиты и травма головного мозга, лечение этих пациентов проводилось совместно с нейрохирургом. У 18 (23,1%) больных наблюдали повреждения латеральной, медиальной и нижней стенок орбиты. Изолированные повреждения нижней стенки глазницы выявлены в 14 (17,9%) наблюдениях, в 41 (52,6%) случае переломы дна глазницы сочетались с переломами скулоглазничного комплекса. У всех пациентов в предоперационном периоде имелась деформация орбиты, гипофтальм и диплопия различного характера. Ограничение подвижности глазных яблок выявлено у 43 (55,1%) больных. Аксиальная дистопия в виде энофтальма различной степени отмечена у 28 (35,9%) пациентов, так как у них имелось обширное разрушение стенок глазницы.
Сроки хирургического лечения были следующими: в 1-е сутки после травмы прооперированы 3 (3,85%) пациентов, с 7-х по 14-е сутки — 43 (55,1%), с 15-х по 30-е сутки — 10 (12, 8%), через 1—2 мес — 9 (11,5%), через 4 мес — 9 (11,5%), 6 мес — 4 (5,12%) больных.
При поступлении всем больным выполнялись стандартное комплексное обследование, выполнялась компьютерная томография (КТ), магнитно-резонансная томография орбит (по показаниям). Всем пациентам проводилось специальное офтальмологическое обследование: (визометрия, офтальмоскопия, экзофтальмометрия, биомикроскопия). Оценка состояния глазного дна и функции глазовигательных мышц являются обязательными, по нашему мнению, при планировании хирургического лечения на орбите. Иногда повреждения глаза и посттравматические изменения (отслойка сетчатки и др.) являются противопоказанием к лечению костных травм орбиты, так как любые манипуляции с глазным яблоком могут усугубить его повреждение и привести к потере зрения .
Пациентам выполнялась реконструкция нижней стенки орбиты под общим обезболиванием. Нами использовались полимерные имплантаты Реперен и металлические имплантаты различных фирм «Конмет» или «Синтез». Для хирургического лечения нижней стенки глазницы в 64 (87,9%) случаях выполнялся трансконъюнктивальный доступ с латеральной кантотомией, в 9 (12,1%) случаях проводился субциллиарный разрез. В послеоперационном периоде всем пациентам назначалась стандартная противовоспалительная терапия, а также проводилась реабилитация, совместно с офтальмологом.
В чем опасность перелома глазницы?
Кости орбиты глаза находятся в непосредственной близости от зрительного аппарата (глазное яблоко, зрительный нерв и другие нервные окончания, отвечающие за нормальное функционирование зрения). Осколки, появляющиеся после перелома, легко могут повредить такой хрупкий орган и лишить человека возможности видеть.
Неправильное лечение и неполная диагностика способны привести к появлению гнойных очагов, способные привести к тяжелым последствиям, вплоть до смерти. Гнойные воспаления появляются из-за повреждения кожных покровов, наличия инородных тел (в т. ч. осколков кости), вовремя не удаленных хирургом, снижения защитных функций иммунной системы человека.
Основная задача для предотвращения осложнений – это полная диагностика поврежденного участка глазницы. В нее входит не только внешний осмотр врачом приемного отделения, но и рентгенологическое обследование для составления дальнейшего плана действий.
Реабилитация
Реабилитационный период длится от 2 до 6 недель. Первые дни после повреждения пострадавший находится в стационаре, оставаясь под наблюдением врачей. Далее он может проходить реабилитацию в условиях дневного стационара.
В качестве методов реабилитации назначают медикаментозную терапию (антибиотики, обезболивающие, противовоспалительные препараты), витаминную терапию (прием витаминных комплексов для повышения иммунитета), различные физиопроцедуры.
Пациенту важно соблюдать все предписания врача для ускорения процесса восстановления: принимал витамины и лекарства, проходил назначенные процедуры, соблюдал режим отдыха, не нагружал свое зрение, максимально убирая раздражающие факторы. Перелом глазницы – это серьезная травма даже при самом небольшой степени повреждения
Человек рискует стать слепым. Чтобы избежать негативных последствий для зрения и неврологических проблем, важно своевременно обратиться к грамотным врачам, чтобы пройти полное обследование и лечение. В этом случае пострадавшему человеку с переломом орбитальной кости дается вполне благоприятный прогноз
Перелом глазницы – это серьезная травма даже при самом небольшой степени повреждения. Человек рискует стать слепым
Чтобы избежать негативных последствий для зрения и неврологических проблем, важно своевременно обратиться к грамотным врачам, чтобы пройти полное обследование и лечение. В этом случае пострадавшему человеку с переломом орбитальной кости дается вполне благоприятный прогноз
Что делать человеку при такой травме?
Если не обнаружить перелом орбитальной кости, могут возникнуть инфицированные осложнения. Так как слизистые выделения носовой полости поражают глазницу с особым усугублением и без того проблемного положения.
Орбитальная кость лица при подобном диагнозе нуждается в незамедлительном оказании первой помощи, а именно – дезинфицирующей обработке антисептическим средством
При первом осмотре хирургом отдельное внимание должно уделяться иссечению загрязненных краёв, поврежденной кожи лица. Только таким образом можно избежать дальнейшего развития инфицирования и осложнений при выздоровлении
Обратиться за консультацией или восстановлением анатомических структур можно в первые трое суток после полученной травмы. Перелом орбитальной кости глаза не всегда требует хирургического вмешательства, но осмотр толковым специалистом лишний раз подтвердит ответственное отношение к своему здоровью. Подобного рода переломы относят к тяжким телесным повреждениям, после которых пострадавший может потерять трудоспособность или вовсе остаться инвалидом.
В отдельных случаях, если сломана орбитальная кость, требуется рентгеновский снимок для выявления степени серьезности проблемы у пациента. После чего уже доктор ставит точный диагноз, а также решает, что делать в данном конкретном случае.
В будущем недочёты во внешности всегда можно поправить при помощи пластической хирургии, но лучше, конечно же, беречь себя и своих близких от несчастных случаев с ужасающими последствиями. Будьте здоровы!
На прошедших выходных состоялся бой между Джошем Эмметтом(на картинке чуть ниже) и Джереми Стивенсом.

«Согласно его команде, Джош Эмметт получил перелом орбитальной кости в трех местах. Этот спорт не шутка». – сообщил журналист Бретт Окамото.
Как же это произошло? Смотрите:


Сам Эмметт написал под своей фотографией в Инстаграм:
«Просто положу немного льда и вернусь! Я ценю все те добрые слова и заботу. Снимаю шляпу перед Джереми Стивенсом, ты знаешь, что в будущем мы когда-нибудь встретимся снова».
Перелом глазницы представляет собой нарушение целостности глазничных стенок, возникающее в результате чрезмерной нагрузки. Данная травма считается крайне тяжелой и грозит утратой трудоспособности, инвалидностью пациента. Это связано с тем, что повреждения орбиты глаза часто сопровождаются травмами околоносовых пазух, головного мозга
Важно знать, как помочь пострадавшему и предотвратить развитие нежелательных, опасных последствий
Терапия медикаментами
Переломы глазницы требуют комплексного лечения. В каждом случае схема лечения определяется индивидуально, учитывая состояние и возраст больного. Могут быть назначены:
- Антибиотики широкого спектра действия для предотвращения развития инфекции.
- Симптоматическое лечение для устранения боли, гематом и отёчности.
- Хирургическое лечение, необходимо для восстановления симметрии черепа, а также устранения внутриглазных гематом.
Травмы такого характера заметно отличаются по локализации повреждений и их тяжести. При первом осмотре больного врач не всегда может определить, нужно хирургическое вмешательство или нет.
К проведению операции есть ряд показаний. Необходимость хирургического вмешательства в том или ином случае определяет врач. Основными показаниями являются:
- Нарушение зрительной функции. Нередко из-за перелома глазницы зрительный орган несколько смещается, что приводит к двоению предметов. Значительная гематома может привести к сильному сдавливанию глазного нерва и утере зрения. Костные обломки могут блокировать сокращение мышц, что в итоге приведёт к нарушению движений глазами.
- Сильное нарушение черт лица. Операция необходима в том случае, если глаз сместился ниже и наблюдается асимметрия черт лица.
- Если подглазничный нерв сдавился костным обломком и из-за этого наблюдается онемение щёк, губ или носа.
https://youtube.com/watch?v=1SQ5wQffPg8
Кроме того, операция необходима и в случае того, если травма спровоцировала сильное кровотечение или же лицо сильно повреждено.
Но операция может быть и отсроченной. В этом случае оперативное вмешательство проводят спустя две недели, после травмирования, но не далее как четырёх месяцев после травмы. Этот срок врачи называют серым периодом.
Наконец, операция может быть поздней, спустя несколько месяцев после получения травмы. В этом случае обязательно проводится остеотомия и риск возникновения осложнений довольно высокий.
Самым эффективным методом лечения является хирургический. При этом применяется несколько методов корректировки костной ткани орбит и скуловой дуги. Все операции проводятся через небольшие разрезы, которые затем заживают и не оставляют шрамов. Эта операция может быть выполнена со стороны одной из стенок глазницы. В процессе оперативного вмешательства обеспечивается обширный доступ к месту перелома, а также возможно имплантация разных видов протезов.
Первые несколько суток после операции у пациентов возникают жалобы на боль. В прооперированной области появляется отёчность и подкожное кровотечение. Несколько дней движения глаз остаются ограниченными, и может наблюдаться раздваивание предметов. Все эти симптомы бесследно проходят на протяжении нескольких дней, но иногда требуется пару недель, на полное восстановление зрительных функций. Чувствительность может быть нарушена в течение нескольких месяцев, но потом всё восстанавливается.
Включает в себя прием препаратов:
Обезболивающих. Например, «Анальгина».
Противовоспалительных. Также можно совместить первые два свойства и купить нестероидные противовоспалительные средства (НПВС), которые снимают боль и уменьшают воспаление. Например, «Нурофен», «Ибупрофен», «Кеторол», «Найз» и многие другие. Большинство из них можно купить по рецептурному бланку, но есть и безрецептурного отпуска, которые также неплохо помогают.
Антибиотиков. Отпускаются строго по рецепту врача! Возможно, врач назначит средства, которые помогают восстановить костные ткани
Например, “Мумие”.
Витаминно-минеральных комплексов либо препаратов, укрепляющих иммунитет (иммуномодуляторы).Также очень важно, чтобы пациент соблюдал все рекомендации врача для быстрейшего выздоровления. А также обеспечивал себе отдых, питался полезными продуктами (овощи, фрукты) и ограничивал нагрузку на глаза.
Полный комплекс реабилитации длится от 2 недель до 2 месяцев. Первые дни реабилитации должны проходить под присмотром врача. Сама кость восстанавливается до 3 месяцев, заживление делится на 3 этапа:
- 1-10 дни после перелома – организм отходит от травмы;
- 10-45 дни – формируется первичная костная мозоль;
- до 3 месяцев – полное формирование костной мозоли.
Перегородки и стенки
Верхняя
Сформирована верхняя стенка из небольшого участка клиновидной кости (не более 1,5 см в задней части), но в основном из лобной доли, где образована небольшая пазуха.
Схожесть наружной и верхней (и даже нижней) стенки глазницы заключается в похожей форме (треугольника). Из-за близкой границы передней ямки черепа даже при небольших травмах возможны тяжелые последствия. Клиновидно-лобный шов находится именно между образующими костями. Недалеко от края надглазной дуги орбита имеет блоковое углубление, а рядом с ним одноименный шип. Здесь прикреплена верхняя сухожильная косая мышца. Слезная железа расположена у скулового отростка, в небольшой выемке.
Нервное зрительное волокно вместе с артерией следуют к глазу сквозь одноименный канал. Их можно найти у каждого основания малого крыла. Повредить их при хирургии или ударе сложно, а вот блоковая кость может пострадать. Подобная травма приведет к потере нормального функционирования косой верхней мышцы и к ее тяжелой диплопии.
Внутренняя
Медиальная стенка глазницы считается наиболее протяженной. Средние ее размеры, как утверждает наука анатомия, равняются 45 мм. Образуется она из нескольких костей – решетчатой, слезной, а также отростком верхней челюсти. Основу составляет именно решетчатая кость, точнее ее составляющая – глазничная пластинка. Несмотря на то, что орбита в этой области имеет самые обширные стенки глазницы, они все равно остаются самыми слабыми.
Со стороны носа внутренняя стенка более прочная из-за разветвленной решетчатой ячейки, особенно если сама пластинка небольшого размера.
В медиальной стенке находятся 2 канала. Их функция заключается в выведении в носовую полость носоресничного нерва и глазной артерии. Очень близко от решетчатой перегородки, в которой расположены эти каналы, находится самые важные нервы глазницы – зрительные.
Медиальная перегородка необходима еще и для того, чтобы орбита не граничила с решетчатым лабиринтом, носом и клиновидной пазухой. Почему она так важна? Дело в том, что именно эти полости часто выступают источником заражения инфекцией или воспалительным процессом. Именно тонкая стенка удерживает их проникновение в глазницу, предотвращая таким образом хронические болезни.
Нижняя
Кость под глазницей не входит в глазной аппарат, но именно она образует нижнюю стенку. Ее образуют, в свою очередь, верхняя челюсть, кость скулы, а позади еще и отросток от небной кости. Она самая короткая, но надежно отделяет глаз от верхнечелюстной пазухи.
Анатомия самой кости необычная, так как обладает она S-образной формой: утолщается в месте соединения с внутренней стенкой, становится тоньше ближе к подглазничной борозде. Имеется элевация в 15 градусов, что предупреждает травмирование зрительного нерва в момент хирургической реконструкции дна, если орбита повреждена.
Латеральная
Последняя, внешняя перегородка, дополняет стенки глазницы и считается самой прочной. В ее формировании участвуют клиновидная кость и скуловая. Длина достигает 40 мм. Границы ее с внешней стороны проходят через участки скулы, лба, верхней челюсти. Позади, где полость глазницы, стенка проходит там же, где нижняя и верхняя глазничные щели.
Орбита внешней перегородкой защищается от черепной, небно-крыловидной и височной ямки. В центральной части она особенно прочная, несколько тоньше передняя и задняя трети латеральной перегородки.
Симптомы при заболеваниях глазницы
Заболевания глаз всегда сопровождаются определёнными симптомами, которые условно делятся на основные и дополнительные. К первой группе относятся:
- Экзофтальм. Нарушение сопровождается увеличением объёма и выпячиванием глазного яблока. Развивается вследствие кровоизлияния в глазницы, травмирования или попадания постороннего предмета в глаз. Также спровоцировать этот недуг может формирование кистозных полостей.
- Энофтальм. В отличие от предыдущего заболевания, при этом нарушении глаз будто проваливается внутрь. Основные причины – перелом лицевых костей, паралич нервов.
- Смещение глазного яблока по горизонтали. Развивается на фоне отёков и травм. Также подобная патология нередко наблюдается при специфическом расположении кисты или опухоли.
- Офтальмоплегия – пациент не может в полной мере двигать глазом.
- Нарушение функций глазодвигательных мышц. Ограниченность подвижности глаз развивается из-за воспалительных заболеваний и получения травм.
К дополнительным симптомам глазных заболеваний относят:
- болезненность – возникает из-за раздражения нервных окончаний;
- расширение или сужение глазной щели вследствие отёка;
- покраснение конъюнктивы;
- выделение гноя;
- ухудшение остроты зрения.
Выявить, с каким заболеванием столкнулся пациент, можно только после полноценной диагностики, включающей инструментальные и лабораторные исследований.
Глазница отличается сложным строением и подвержена развитию различных заболеваний. При первых сомнительных симптомах, в том числе незначительной болезненности, слезоточивости и покраснении рекомендуется обратиться к офтальмологу. Отсутствие своевременной терапии может спровоцировать переход заболевания на следующую стадию и развитие тяжёлых осложнений, от которых будет крайне проблематично избавиться.
vote
Article Rating