Трабекулярный отек крестцово подвздошного сочленения
Содержание:
Разновидности
Отеки костного мозга классифицируются в зависимости от причины своего развития на несколько видов:
- асептический – возникающий на фоне дегенерации позвоночных структур;
- травматический – обусловленный механическими травмами, воздействием химических веществ;
- реактивный – образуется под влиянием латентных (бессимптомных) либо вялотекущих воспалительных процессов, включая аллергические реакции;
- перифокальный – виновником отечности становится доброкачественная или злокачественная опухоль;
- инфекционный – причина в бактериальной, грибковой, вирусной инфекции, включая туберкулез костей. В редких случаях отечность бывает вызвана хроническими гельминтозами и жизнедеятельностью простейших.
В соответствии с еще одной классификацией, отеки могут быть субхондральными (подхрящевыми) и трабекулярными. Трабекулярная разновидность поражает губчатую ткань, субхондральный отек костного мозга обусловлен скоплением жидкости в подхрящевом пространстве, непосредственно под межпозвоночными дисками.
Контузионные отеки, как правило, менее опасны, чем асептические или реактивные
Стоит отметить, что травмы нередко вызывают временное, проходящее повреждение, которое далеко не всегда вызывает характерную симптоматику. По сути, происходит лишь незначительное сотрясение позвоночника – контузия. Контузионный отек спадает спустя несколько недель, чего нельзя сказать о воспалительных или асептических отеках. Поражения на фоне дистрофических и воспалительных процессов будут только усугубляться.
Клиническое проявление патологии
Поражение распространяется на губчатую часть тела позвонка, что приводит к нарушению гемопоэза и иммунопоэза. При распространении отека на другие позвонки и кости недополучение форменных элементов крови становится ощутимым. Возникают нарушения дыхания и кровообращения. Долгое отсутствие лечения трабекулярного отека позвонка становится причиной внутричерепного повышения давления из-за избытка скапливающейся жидкости. Могут возникнуть нарушение работы мышц, ответственных за размер зрачка.
Как устранить отек позвонка?
Первоочередной мерой является купирование болевого синдрома, для чего применяют анальгетики, иногда с содержанием Кеторолака и Трамадола. Помимо устранения боли, препараты ряда Кеторолака оказывают противовоспалительное действие.
Для улучшения кровообращения в пораженных трабекулах назначаются Актовегин или Трентал. Усиление противовоспалительных свойств оказывает йодид калия. Для нормализации обмена веществ в пораженном позвонке прописываются витамины группы В.
При благоприятном прогнозе применяют, вкупе с медикаментозным, физиотерапевтический метод, иглорефлексотерапию и пр.
Виды отеков
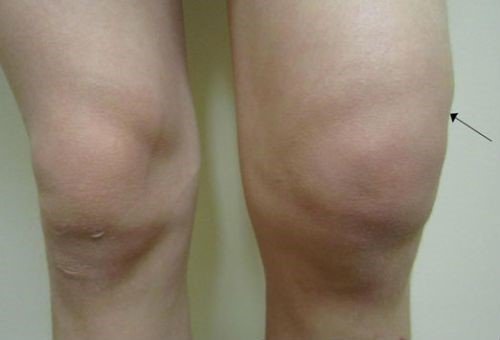
При классификации обращают внимание на причины возникновения, особенности патогенеза и течение болезни. По причинам появления выделяют отеки:
По причинам появления выделяют отеки:
- опухолевые,
- токсические,
- травматические,
- гипертензивные,
- послеоперационные,
- ишемические,
- воспалительные.
По происхождению различают отеки:
- Цитотоксические ─ нарушаются обменные процессы в клетках. Появляются в результате кислородного голодания, токсического воздействия, ишемии мозга. Если в течение 6-8 часов нормализовать кровообращение, то последствия отека обратимы.
- Вазогенные ─ возникают при повышенной проницаемости капилляров, вследствие чего жидкость из сосудов переходит в межклеточное пространство. Характерны при травмах, воспалениях.
В зависимости от течения заболевания разделяют на следующие разновидности:
Трабекулярный отек костного мозга
Трабекулы представлены содержанием тяжей, пластин и перегородок, формируются из соединительной ткани, включая коллагеновое вещество, служат укрепляющей основой скелета.
Субхондральный отек
Образуется в результате повреждений хрящевой ткани – хрупкой составляющей костного скелета. Ее нарушения приносят непоправимый вред человеческому здоровью
Динамика заболевания характеризуется быстрым течением: всего за 3 месяцев происходит разрушение хряща, поэтому важно не затягивать лечение. Обследование заключается в МРТ и анализе мочи на СТХ-II
Асептический отек
Наблюдается покраснение, припухлость, повышенная температура тела, боль, возможно дисфункция конечности. Эффективное лечение предполагает благоприятный исход заболевания.
Реактивный отек
Возникает после хирургического вмешательства, сопровождается болевым синдромом. Для устранения отека к реабилитационному периоду подключают умеренные нагрузки в виде чередуемых физических упражнений и физпроцедур.
Отек КМ большеберцовой кости
Нарушения наблюдаются в области медиальных мыщелок бедренной и большеберцовой кости. Внешние симптомы аналогичны остеосклерозу, повреждения в суставной щели могут не проявляться.
Контузионный отек

Патологический процесс возникает в колене после травм, сопровождающихся разрывом передней крестообразной связки. При постановке диагноза врач учитывает внешние симптомы и данные МРТ, в некоторых ситуациях требуется артроскопическая аутопластика.
Перифокальный отек
В результате скопления жидкости, образующейся из-за повреждения нервных клеток, происходит увеличение межклеточного пространства. Отек возникает в зоне поражения размером до 1 см.
КМ колена
К развитию дегенеративных изменений рассматриваемого сустава приводят чрезмерные физические нагрузки, чаще страдают таким недугом люди, ведущие активный образ жизни. При неудачном приземлении всерьез не воспринимается полученная травма, но довольно часто случаются повреждения с разрушением надколенника, вследствие чего возникает отек костного мозга коленного сустава.
При трабекулярном отеке колена ощущается боль, наблюдается припухлость. Если отек сохраняется продолжительное время, у больного снижается длина бедра и берцовой кости, происходит уменьшение хрящевой ткани, на фоне этого возникает хромота.
Отек костного мозга бедренной кости

Возникает при остеомиелите, присоединяется гнойный процесс, который затрагивает рассматриваемую часть опорно-двигательного аппарата и мозг. Диагноз устанавливают с помощью МРТ. Лечить комплексной терапией.
Отек развивается от полученных открытых травм, когда возбудитель попадает в рану. Гематогенным путем инфекция заносится из внутренних гнойных очагов воспаления, провоцируя заболевание остеомиелит.
Течение начинается остро: повышается температура тела, появляется боль без конкретной локализации, движения становятся ограниченными, происходит самопроизвольный поворот конечности вовнутрь. Образуются флегмоны с дальнейшим отмиранием костной ткани, к 3-4 недели на снимках видны ограниченные омертвевшие участки, которые впоследствии требуют хирургического удаления.
Отек костного мозга медиального мыщелка большеберцовой кости
Возникает от повреждения целостности кости. Ощущается сильная боль ниже колена, визуально отмечается отечность мягких тканей, присутствует чувство давления в кости, невозможно при ходьбе становиться на ногу.
Методы диагностики и лечения
Диагностика заболевания включает в себя несколько этапов:
- Осмотр и консультация терапевта. После сбора анамнеза доктор вынесет свой вердикт и при необходимости выпишет направления к узким специалистам с учетом этиологии патологического процесса.
- Прохождение лабораторной диагностики: биохимический и общий анализ крови с лейкоцитарной формулой, общий анализ мочи.
- Инструментальный метод обследования, который включает рентген органов грудной клетки, ультразвуковое исследование (УЗИ) сосудов, эхоКГ, ЭКГ.
В индивидуальном порядке доктор может назначить и другие методы обследования.
В большинстве случаев для лечения патологии достаточно медикаментозной терапии, но иногда показано хирургическое вмешательство. Назначают витаминотерапию, Йодид калия в сочетании с Актовегином.
Если консервативное лечение не приносит положительных результатов, показано оперативное вмешательство.
Лечение отека мозга бедренной кости
Отек костного мозга бедренной кости приводит к деструктивным преобразованиям в тканях. Негативные процессы затрагивают не только костный мозг, но и непосредственно кость, что приводит к образованию и скоплению гнойных масс.
Отечность костного мозга бедренной кости менее опасна в сравнении со спинным отделом, но все же нуждается в диагностировании патологии и составлении грамотного курса лечения. Разработанная схема основывается на приеме препаратов стероидного и нестероидного происхождения.
Выявить деструктивные изменения позволяет магнитно-резонансная томография (МРТ) и анализ крови.
Особенности отека мозга большеберцовой кости
Патологический процесс преимущественно развивается при получении травм и переломов. При развитии заболевания человек испытывает болезненные ощущения и распирание кости, возможно развитие внутреннего кровотечения. Клиническая картина имеет много общего с развитием остеосклероза.
При поражении мозга большеберцовой кости происходит нарушение функциональности опорно-двигательного аппарата. В месте повреждения наблюдается отечность. Структура костных тканей претерпевает преобразования. Распространенное явление – снижение длины берцовой кости.
Поставить правильный диагноз позволяет магнитно-резонансная томография костных тканей. Врачи настоятельно рекомендуют приступать к лечению как можно раньше, это позволит предотвратить развитие осложнений. Терапия включает прием лекарственных препаратов. Для замедления разрушений костных фрагментов назначаются медикаменты на основе хрящевых тканей.
Терапия реактивного трабекулярного отека
Реактивная форма трабекулярного отека развивается после проведения оперативного вмешательства. Клиническая картина выражена явно, беспокоят острые боли, отмечается припухлость.
Купируют симптомы с помощью нагрузок. Физиотерапия проводится в течение 10 дней, как правило, этого достаточно. Чередуют непростые физические упражнения с определенными положениями тела. Для устранения болей назначают анальгетики.
Характеристика
Давайте выясним, что это такое, отек костного мозга позвоночника. Изменения в теле позвонка вызывают характерные симптомы.
Когда в костной ткани увеличивается количество жидкости, отекает мозг. Определить нарушения можно при помощи магнитно-резонансной томографии.
Самая опасная ситуация для человека, когда отекает костный мозг позвоночника. Его провоцируют повреждения позвонков.
Врач не может установить точный диагноз, пока не получит результаты медицинского обследования. Важны не причины появления отека, а само образование и область, в которой произошли нарушения.
Виды
Классификация отека костного мозга предусматривает многочисленные типы заболевания. Каждый вид патологии сопровождается определенными признаками.
- Трабекулярный. Отек мозга характеризуется переломом или ушибом позвонка. Патологические процессы приводят к разрушению костной ткани. Трабекулярный отек костного мозга – это такое заболевание, что возникает на фоне повреждения хряща. Скапливается большое количество жидкости в пораженной области. Человек чувствует сильную боль во время передвижения, появляется головокружение тошнота и другие признаки.
- Поражение бедренной кости. Патологические процессы сопровождаются болезненными ощущениями, кровотечением, чувством распирания в кости. Нарушаются функции пораженной нижней конечности. Больной не может становиться на ногу или поворачивать ее. Распространение вредоносных бактерий потребует комплексного лечения отека костного мозга бедренной кости. Опухоль появляется при остеохондрозе или грыже межпозвоночных дисков, также при расстройствах функций колена.
-
Субхондральный. Патология указывает на распад хрящевых тканей. От размеров отека зависит этот процесс.
- Асептический. Заболевание затрагивает головку и шейку бедренной кости. Патология сопровождается высокой температурой тела, припухлостями и болезненными ощущениями. Нарушается функционирование пораженной области. Асептический отек указывает на развитие воспалительного процесса.
- Реактивный. Патологические процессы развиваются на фоне вмешательства с внешней среды в организм человека. Чаще так происходит после операции. Иногда патология сопровождается болезненными ощущениями.
- Отекает большеберцовая кость. Появляется при контузии определенных областей костного мозга, синовите, сопровождается болями. Отек характеризуется деструктивными изменениями.
- Перифокальный. Образуется на фоне увеличения пространства, которое заполняется жидкостью. Также при попадании белого мозгового вещества в белки плазмы. Отек может быть разного размера. Операция не всегда требуется.
- Контузионный. Отек костного мозга коленного сустава сопровождается болями, заклиниванием, неустойчивостью и припухлостью пораженной области тела. Лечение сложное, зависит от причин травмы.
Причины
Трабекулярный отек возникает чаще у лиц, склонных к постоянному травматизму, например, спортсмены, те, кто ведет активный образ жизни, а также людей пожилого возраста, у которых отек выражается после получения травмы или при хронической патологии суставов.
Врачи выделяют такие факторы развития заболевания:
- Отек проявляется вследствие переломов, операций, воспалений и нарушений целостности капилляров костной ткани.
- Скапливание внутренней жидкости кости, а также волокнами коллагена (в месте повреждения возникает опухоль различной степени).
- Раздуваются клетки костной ткани (остеобласты, остеоциты, остеокласты). Это более серьезное нарушение, чем скапливание жидкости в альвеолах (пневмония).
Остановка движения и скапливание костной жидкости в трабекулах может говорить об ушибе или растяжении, например, связок или позвонков. Его можно наблюдать у пациентов с артритом колена и остеохондрозом позвоночника. В связи с этим лишняя жидкость внутри костного мозга приводит к нарушению кроветворных процессов
Трабекулярный отек происходит чаще всего при патологиях, которые локализуются в самом центре поражения костного мозга или вблизи него. Это заболевание развивается из-за нарушения состава и целостности хряща (сухожилий, связок).
Приложение В. Информация для пациентов
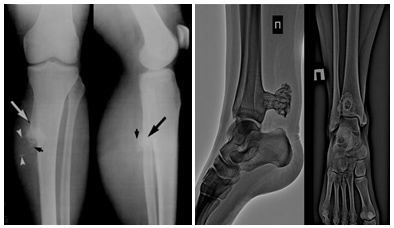
Перелом мыщелков большеберцовой кости – внутрисуставной перелом большеберцовой кости, который поражает коленный сустав. Зона перелома большеберцовой кости может распространяться на её верхнюю треть. Внутрисуставной перелом большеберцовой кости проявляется в разрушении суставной поверхности, приводящей к её неровности вследствие смещения отломков.
Силами, приводящими к переломам мыщелков, являются избыточное наружное или внутреннее отклонение в коленном суставе, которое при нормальном функционировании исключено, а также осевая перегрузка, или их сочетание. Сила направлена преимущественно сверху вниз, по оси голени, но может продолжаться в одном из боковых направлений, отщепляет один или оба мыщелка.
Обычно вначале повреждается наружный мыщелок. Он повреждается обычно сильнее, в то время как внутренний мыщелок повреждается реже. Повреждение может сопровождаться разрывом менисков и связок, а при высоких энергиях – тяжелой травмой мягких тканей и ранами в этой области. Данное повреждение нарушает структуру и функцию весьма сложного и нагружаемого сустава и выступает пусковым механизмом для последующего развития дегенеративно-дистрофического процесса, ответственного за низкие анатомо-функциональные результаты лечения ..
Наиболее типичным компонентом смещения является «провал» части суставной поверхности, который называется импрессией. В ней суставная поверхность опускается относительно неповреждённого хряща с формированием на краях повреждения суставной поверхности острых «ступенек», разрушающих суставную поверхность сочленяющихся мыщелков бедренной кости ..
При оперативном лечении, если удаётся восстановить структуру проксимального отдела большеберцовой кости и, стабильно фиксировав отломки, начать ранние движения без осевой нагрузки, то обычно удаётся достичь не только оптимальной консолидации, но и функционального восстановления коленного сустава. Однако тяжёлая травма запускает начало дегенеративного процесса, который спустя годы и десятилетия приводит к его терминальной стадии, требующей замены сустава.
Чем полнее произведено восстановление проксимального эпифиза большеберцовой кости (мыщелков), тем медленнее развивается артроз, ниже анатомо-функциональные нарушения и тем позже возникают показания к эндопротезированию коленного сустава. При успешном восстановлении суставной поверхности скорость прогрессирования артроза коленного сустава замедляется, удаётся обеспечить профилактику контрактур и купировать болевой синдром, обеспечив на годы нормальное безболезненное функционирование коленного сустава . .
Успех в лечении пациента переломом МББК во многом зависит и от пациента, который должен внимательно изучить рекомендации оперировавшего травматолога и поэтапно тщательно и выполнять, обеспечивая на начальном этапе разгрузку сустава и аккуратную его разработку, а на завершающем этапе – нарастающую дозированную защищённую нагрузку на оперированную конечность с выполнением комплекса восстанавливающих упражнений .
Лечение
Лечение отека костного мозга позвоночника состоит консервативным методом или хирургическим путем.
Разгрузка позвоночника и физиотерапия
На больного надевают корсет, поддерживающий расположенные выше отека отделы позвоночника и таким образом снимающий нагрузку с поврежденного позвонка. Это дает тому возможность восстановиться. Лечебные корсеты отличаются жесткостью: ее подбирают в зависимости от тяжести повреждения и активности пациента.
Физиотерапевтические методы призваны устранить застойные явления и обеспечить хорошую микроциркуляцию крови и лимфы. Чаще всего применяются электрофорез и лазерная терапия.
Медикаментозное лечение
Применяют следующие медикаменты:
- Анестетики, например, кетанов. При сильных болях — наркотические (трамадол и др.);
- Хондропротекторы. Эти препараты, например, Мукосат, Алфлутоп, содержат элементы хрящевой ткани, так что организм не теряет время и энергию на их синтез. В результате разрушение хрящей приостанавливается либо сменяется восстановлением;
- Ангиопротекторы. Препараты для восстановления циркуляции крови. В данную группу входят Солкосерил, Трентал, Актовегин и др.;
- Противовоспалительные препараты. К этой группе относится йодид калия;
- Гормоны глюкокортикоиды. Нормализуют функцию мембран клеток, чем предотвращают накопление в зоне повреждения адреналина, норадреналина и других катехоламинов;
- Ноотропы. Второе название этой группы препаратов — мембранные протекторы;
- Осмодиуретики. Так называют Маннитол и другие препараты, повышающие осмолярность крови и способствующие тем самым нормализации объема жидкости в клетках. Назначаются при цитотоксическом отеке спинного мозга.
При вазогенном отеке применение Маннитола, наоборот, приводит к его увеличению (так называемый эффект «отдачи»). В данном случае подходящим видом лечения является барбитуровый наркоз.
Также применяют нестероидные противовоспалительные препараты (НПВП), например, кеторолак. Попутно они снимают и болевой синдром.
Такие медикаменты поставляются в двух формах:
- Таблетки или капсулы для приема внутрь;
- Кремы и мази для наружного применения.
Второй вариант предпочтителен и может применяться неограниченно долго. При внутреннем применении НПВП оказывают негативное воздействие на желудок и кишечник. Если в этих органах имеются нарушения, рекомендуется применять селективные НПВП, например, нимесулид.
Применяются и препараты форсированного диуреза (салуретики). Это Фурасемид и другие препараты, регулирующие электролитный обмен и способствующие нормализации объема костного мозга позвоночника.
Просто принять препарат недостаточно. Форсированный диурез осуществляется в таком порядке:
- Больному внутривенно вводят 1,5 – 2 л жидкости с глюкозой и солью;
- Ставится мочевой катетер;
- Вводится внутривенно фурасемид;
- Вводятся электролиты со скоростью, равной скорости диуреза (с постоянным контролем водно-электролитного баланса).
Хирургические методы
Операцию выполняют с целью ослабить насколько возможно сдавливание костного мозга. Такая операция называется хирургической декомпрессией. Заключается она в сверлении отверстия в позвонке. В результате данного действия в зоне отека усиливается приток крови за счет формирования новых кровеносных сосудов.
Прибегают к такой операции в случае, если терапевтическое лечение не принесло положительных результатов. Без хирурга не обойтись и при возникновении новообразований или наличии костных отломков, образовавшихся вследствие травм.
Лечение
В большинстве случаев лечить отек костного мозга позвоночника приходится хирургическим способом. Операция зачастую неизбежна при межпозвоночных грыжах, остеомиелите и некоторых других болезнях, сопровождающихся скоплением воспалительной жидкости в позвонках.
Чтобы снять отек, назначаются следующие медикаменты:
- ненаркотические анальгетики на основе метамизола натрия, опиоидные анальгетики при сильных болях (Трамадол);
- противовоспалительные нестероидные средства – Кеторол, Нимесулид, Диклофенак и их аналоги;
- стероидные гормоны, обладающие высокой противовоспалительной активностью (Гидрокортизон);
- витамины группы В, необходимые для восстановления нервной ткани (Комбилипен, Мильгамма);
- лекарства для улучшения микроциркуляции – Трентал, Актовегин.
Средства, снимающие отеки при бактериальных поражениях, относятся к антибиотикам. Чаще всего назначается Амоксициллин и Кларитромицин. Отек туберкулезного происхождения лечится противотуберкулезными препаратами.
Для разгрузки спины врач может рекомендовать ношение ортопедического бандажа или корсета. После купирования острой симптоматики пациент проходит реабилитацию и посещает физиопроцедуры – магнитотерапию, лазерное лечение, иглоукалывание.
Виды трабекулярного отека
Трабекулярное поражение имеет разделение, зависящее от течения патологического состояния. Отеки классифицируются по следующим видам:
- реактивный — развивается после операционного вмешательства. Излечивается быстро, характеризуясь усиленным болевым синдромом;
- вазогенный отек — появляется вследствие травм, воспалительных процессов. Зону поражения ткани припухлость выбирает в районе тазобедренного, коленного сустава;
- цитотоксический отек — усложненная форма поражения костного мозга. Излишне накопившаяся жидкость собирается в поврежденном органе. Опухоль затрагивает клетки, находящиеся ближе всего к кровеносным сосудам. Нарушается метаболизм, возможна гипоксия;
- интерстициальный — излишки жидкости собираются в межклеточном пространстве. Вызывает отек гидроцефалия.
Помимо механизма протекания и формирования, трабекулярный отек подразделяется по зонам поражения. Каждый вид характеризуется собственными симптомами.
Отек коленного сустава
Данная припухлость часто поражает коленный сустав. Это такой вид трабекулярного отека, который возникает вследствие механических внешних поражений, так и внутренних костных разрушений (артрит).
Запущение патологии грозит следующими осложнениями:
- ослабление иммунной системы;
- нарушение движения (хромота, шаткая ходьба);
- сокращение костной длины берцовой, бедренной частей организма;
- ограниченность двигательной функции поврежденного сустава;
- угнетение кровеносной системы.
Отек спинного мозга
Функции позвоночника сложно переоценить. Помимо поддержки скелета, орган выполняет защитную функцию. Припухлость спинной зоны возникает вследствие травматического действия, болезней органа, нарушения кровообращения.
Трабекулярный отек позвонков делится согласно локализации на общий и местный. Первая разновидность образуется вследствие тяжелых патологических процессов организма, затрагивающих спину, и тяжких травм (падение, ДТП). Локальный тип затрагивает отдельные части, возникающие из-за точечного поражения органа, ушиба позвоночника. Отек затрагивает только травмированный участок.
Общая симптоматика трабекулярного отека отделов позвоночника характеризуется следующими признаками:
- упадок сил, тошнота, головокружение;
- яркий болевой синдром при движении;
- ангиоспазм;
- проблемы высвобождения стула, мочеиспускания;
- ослабление восприимчивости конечностей.
Бедренной кости
Отек бедренной кости возникает вследствие инфекционных процессов. Основной сопроводитель припухлости — осиомиелит. Прогрессирование заболевания вызывает гнойные процессы.
Симптомы проявляются повышенной температурой, выворачиванием конечностей внутрь, скованностью движений, болями. Травма поражает внутреннюю и поверхностную часть кости с мозговым участком.
Отек большеберцовой кости
Данный отек затрагивает области бедренной и большеберцовой кости. Симптомы могут выражаться отсутствием болевых ощущений. Затруднительным становится стоять на поврежденной ноге.
Травмированное место вызывает усиление внутреннего костного давления. Наблюдается припухлость мягких тканей, отечность образуется в ходе неосторожных движений, старых травм органа.
Как проводится диагностика
Опытный специалист может определить перелом мыщелка бедренной кости уже по основным признакам и после пальпации. Но так как травма обычно бывает сочетанной, то для уточнения применяется дополнительная диагностика.
Довольно точную картину поражения можно увидеть при помощи рентгена, который делается в двух проекциях (прямо и боком).
Это позволяет увидеть наличие трещины, перелома, степени смещения мыщелков с деформацией, а также возможные нарушения других структур и тканей в области коленного сустава.
При вдавленном переломе используется снимок суставной площадки. Для определения протяженности перелома назначаются снимки в косой проекции.
Обычно проведения рентгеновской диагностики бывает достаточно для уточнения диагноза. Если по какой-то причине ее результаты не устраивают специалиста, то более точную картину патологии можно получить с помощью КТ или МРТ. Эти исследования помогают диагностировать скрытые формы переломов и разрывы связок.
Если перелом проходит через оба мыщелка, то такое отклонение называется чрезмыщелковым переломом. Компрессионная форма (сдавление) выглядит при исследовании неровной линией с множественными обломками. Импрессионный перелом латерального мыщелка большеберцовой кости или медиального, который переводится как «вдавленный» может сочетаться с компрессионным.
Важно! Обычно лечение проводится врачом-травматологом. Но если признаки указывают на повреждение сосудов или нервов, то в данном случае рекомендуется консультация нейрохирурга или сосудистого хирурга
До осмотра специалиста необходимо оказать первую помощь пострадавшему человеку. При сильной боли дать анальгетик, освободить конечность от обуви и одежды, остановить кровотечение при открытой форме перелома. Ни в коем случае нельзя накладывать жгут или давящую повязку, так как это приведет к значительному смещению обломков. Пострадавшую конечность следует обездвижить. С этой целью с внутренней и наружной части ноги прикладывается длинный прямой предмет и фиксируется с помощью подручных материалов (бинт, куски ткани).
Остеохондральный перелом
Рассекающий остеохондроз — это поражение хряща и подлежащей кости, приводящее к образованию костно-хрящевого фрагмента (иногда подвижного) без очевидной травмы. Классическая локализация поражения — наружная поверхность медиального мыщелка бедренной кости (51—85% всех случаев). Рассекающий остеохондроз может поражать также суставную поверхность медиального мыщелка, латеральный мыщелок и надколенник.
Ювенильная форма заболевания возникает в раннем подростковом возрасте, когда зоны роста еще широко открыты, подростковая — чуть позже, при большей зрелости скелета. Мальчики страдают почти в два раза чаще девочек. Двусторонние изменения наблюдаются в 25% случаев, но обычно поражение не симметрично и не синхронно. Причины рассекающего остеохондроза до сих пор не ясны. Раньше полагали, что в основе процесса лежит воспаление хряща, прилежащего к кости, и болезнь назвали остеохондритом. Однако эта теория не подтвердилась. В настоящее время есть следующие предположения об этиологии рассекающего остеохондроза.
- Хроническая травматизация наружного края медиального мыщелка при контакте с межмыщелковым возвышением большеберцовой кости.
- Соприкосновение медиальной суставной поверхности надколенника с наружным
краем медиального мыщелка при полном сгибании коленного сустава. *Нарушение кровоснабжения субхондральной кости.
Локальная эпифизарная хондродисплазия.
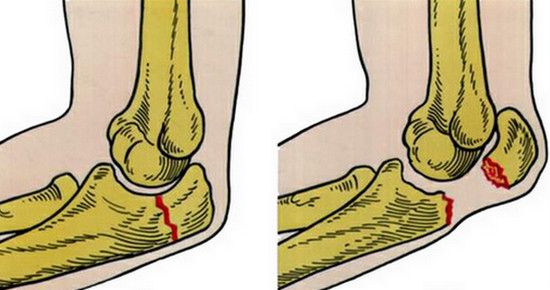
Отмечены случаи болезни у нескольких членов семьи, что может свидетельствовать о наследственной предрасположенности. Причина остеохондрального перелома — острая травма. В перелом могут быть вовлечены латеральный и медиальный мышелки бедренной кости и надколенник. Остеохондральный перелом латерального мыщелка часто сочетается с вывихом надколенника.
- Степень 1: пролабирующий в полость сустава остеохондральный перелом.
- Степень 2: костно-хрящевой фрагмент, соединенный с костью костной перемычкой.
- Степень 3: свободный фрагмент без смещения.
- Степень 4: фрагмент со смещением (суставная мышь).
- Отсутствие травмы в анамнезе.
- Симптомы обычно не острые и связаны с физической нагрузкой.
- Боль.
- Отек.
- Блокада коленного сустава.
- Признаки суставной мыши.
- Болезненность при пальпации мышелка бедренной кости.
- Положительный тест Вильсона.
Истинную тяжесть рассекающего остеохондроза или остеохондрального перелома можно оценить рентгенологически. Для выявления поражений типичной локализации лучше всего подходит туннельный снимок. Ценную дополнительную информацию о положении костных фрагментов и дефекта дают рентгенограммы в прямой, боковой и осевой проекциях.
МРТ особенно хороша для различения стабильных и нестабильных поражений, в меньшей степени — для наблюдения. Нестабильные поражения имеют следующие признаки на Т2-изображении.
- Усиление сигнала ниже зоны остеохондроза.
- Линейное усиление сигнала, направляющееся перпендикулярно кости к зоне поражения.
- Дефект суставного хряща > 5 мм.
- Заполненная жидкостью киста размером 5 мм ниже зоны поражения.
Лечение и реабилитация
Существует несколько основных способов лечения зоны коленного сустава: давящая повязка, закрытое сопоставление фрагментов костей (репозиция) и наложение гипсовой повязки, открытая репозиция с внутренней фиксацией и скелетное вытяжение.
Все эти способы имеют своей целью: восстановление сустава, обеспечение его ранней подвижности, исключение нагрузки на коленный сустав до полного заживления. Выбор способа лечения определяется типом перелома, возрастом больного и опытом хирурга-ортопеда.
Типы переломов и способы их лечения:
- Без смещения (I тип). Такой перелом можно лечить путём удаления гемартроза и наложения давящей повязки, при условии соблюдения амбулаторным больным режима. К повреждённому суставу прикладывают лёд и оставляют ногу в приподнятом положении на 48 часов. Если по истечении этого времени рентгенография не показывает никаких изменений, колено можно понемногу разрабатывать, давая ему небольшую нагрузку.
-
Локальная компрессия (II тип). Во время диагностики такого перелома необходим снимок с проекцией суставной площадки и пробные нагрузки на повреждённый сустав для того, чтобы определить целы ли связки. Если они повреждены, необходимо срочное восстановление. В ситуации, когда связки целы и смещения нет, лечение включает в себя: удаление гемартроза, наложение давящей повязки на срок до трёх недель с полным исключением нагрузка на колено, консультацию с ортопедом.
- Компрессионный перелом с отрывом мыщелка (III тип). Показана неотложная помощь: лёд, обязательно точная рентгенографическая диагностика и оперативное направление к специалисту. Лечение может варьироваться от гипсовой повязки с отсутствием нагрузки на колено до скелетного вытяжения и репозиции.
- Полный отрыв мыщелка (IV тип). При лечении необходим лёд, иммобилизация и точное заключение на основе рентгенографии и срочное направление к ортопеду. Отщепление более 8 миллиметров считается значительным смещением, лечится путём репозиции – открытой или закрытой.
- Откол (V тип). Такой перелом чаще всего характерен для внутреннего мыщелка, может быть передним или задним. Лечится путём открытой репозиции с внутренней фиксацией.
- Оскольчатый (VI тип). При лечении необходимо: лёд, обязательная фиксация повреждённой ноги в приподнятом положении, удалении крови при наличии гемартроза, скелетное вытяжение.
Сроки лечения и реабилитация зависят от того, насколько тяжёлой была травма, насколько быстро была оказана помощь, и насколько больной выполняет рекомендации медицинских работников по восстановлению функций коленного сустава.
В процессе лечения больному строго противопоказано ходить даже на костылях. Давать нагрузку на сустав необходимо постепенно, делать это разрешено после окончания фиксации ноги, если она имела место быть.
Для разрабатывания колена используют лечебную физкультуру со специальным комплексом упражнений, выполнять которые необходимо исключительно под контролем медицинского работника.
Ни в коем случае не стоит пытаться самостоятельно разрабатывать сустав, это может повлечь серьёзные последствия, вплоть до утраты им подвижности. Помимо лечебной физкультуры в ходе реабилитации также назначается массаж, он способствует улучшению кровоснабжения тканей, восстановлению тонуса мышц и их эластичности.
В то же время в комплекс восстановления включают процедуры физиотерапии. Их задача уменьшить отёк тканей, снизить болевой синдром, восстановить трофику сосудов и не дать развиться посттравматическому артрозу.
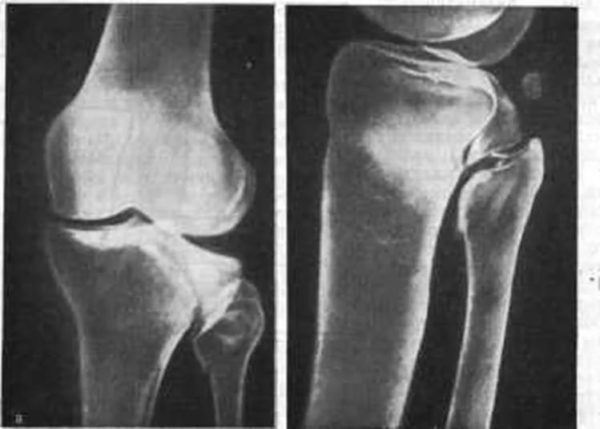
Таким образом, в лечении перелома мыщелков бедренной кости важно комплексное восстановление, отказываться и игнорировать которое нельзя. Источники
Источники
- https://revmatolog.org/lechenie/kak-lechit-perelom-myshhelka-bolshebertsovoj-kosti.html
- https://ProPerelomy.ru/perelomy/nog/skolko-lechitsya-perelom-myshhelka-bolshebertsovoj-kosti.html
- https://NogiNashi.ru/travmy/sroki-lecheniya-pereloma-myshhelka-kolennogo-sustava.html
- https://LechimSustavy.ru/travmy/perelomy/myishhelka-bedrennoy-kosti.html
- https://momentpereloma.ru/perelomy/subkhondralnyy-perelom-lateral/
- https://sustaw.top/perelomy-i-travmy/impressionnyy-perelom-myshchel.html