Диета при подагре: как правильно питаться при подагре?
Содержание:
Разновидности
Диета 6Е относится к разновидностям Стола №6. Назначается при аналогичных показаниях пациентам с ожирением. Энергетическая ценность снижена до 1950-2000 Ккал (содержание белков на уровне 70 г, жиров —80 г, углеводов —на уровне 250 г).
В основном снижается потребление простых углеводов (свежий хлеб пшеничный, сахар, мед, сладости, кондитерские и мучные изделия) и меньше —сложных углеводов (круп). Прием мяса ограничивается до 1-2 раз в неделю. Питание небольшими порциями (дробное) до 5-6 раз в день, обильный прием жидкости особенно слабощелочных минеральных вод. Овощи и фрукты лучше употреблять сырыми, но можно запекать и отваривать. Поскольку диета физиологически не полноценна, она может назначаться на период не более 2 недель.
Меню на 7 дней
Полное меню диеты номер шесть (стола № 6) на 7 дней, расписанное по дням недели. В левой колонке таблиц – номер приема пищи, в правой – что кушать в это время.
Первый день
|
1 |
Кукурузные хлопья на молоке с курагой и с черносливом, отвар из ягод шиповника или черноплодной рябины |
|
2 |
Чизкейк из обезжиренного творога |
|
3 |
Овощной суп с рисом или гречкой, картофель, фаршированный тушеными овощами, овсяный кисель |
|
4. |
Морковно-свекольный фреш (свежевыжатый сок) |
|
5 |
Блинчики или оладьи с бананом, овощной салат с добавлением вареного яйца, фруктовый мусс |
 Оладьи с бананом
Оладьи с бананом
Второй день
|
1 |
Овощной салат (зеленый салат, огурцы, томаты, творог) с заправкой из сметаны, тост из отрубного хлеба с ягодным мармеладом, травяной чай |
|
2 |
Галетное (сухое печенье), порция йогурта |
|
3 |
Французский овощной суп с луком пореем, яйцом и сухариками, икра из запеченной свеклы, яблочно-банановый фреш |
|
4 |
Фруктовый йогурт |
|
5 |
Картофельные крокеты на овощной подушке, ягодный мармелад с творогом, травяной фиточай |
 Картофельные крокеты с овощами
Картофельные крокеты с овощами
Третий день
|
1 |
Пшенная каша с тыквой на молоке, томатный сок |
|
2 |
Кукурузные хлопья с йогуртом |
|
3 |
Овощная запеканка (картофель, лук, тыква, морковь, болгарский перец), паровые тефтели из курицы, кисель из свежих ягод |
|
4 |
Тост с ягодным джемом, зеленый чай |
|
5 |
Овощные рулетики на пару, начиненные рисом и овощами, творог, ряженка |
 Кукурузные хлопья с йогуртом
Кукурузные хлопья с йогуртом
Четвертый день
|
1 |
Творожные клецки на пару, желе или мусс из свежих ягод, травяной фито-чай |
|
2 |
Морковно-рисовая запеканка с джемом |
|
3 |
Рыбный суп (уха), мамалыга (кукурузная каша), йогурт с добавлением свежих ягод или чернослива |
|
4 |
Настой из черноплодной рябины, шиповника, галеты |
|
5 |
Картофельные «лодочки» с овощами, яйцом и творогом, салат и свежих овощей и заправкой из льняного масла, чай на травах с ягодным джемом |
 Рыбный суп
Рыбный суп
Пятый день
|
1 |
Морковно-творожно-тыквенная запеканка, кукурузные хлопья с молоком, томатный фреш |
|
2 |
Тост с мармеладом, чай |
|
3 |
Суп-лапша на молоке, биточки из картофеля в духовке со сметаной, творожный мусс с черносливом, морковный фреш |
|
4 |
Овсяный кисель, яблоко |
|
5 |
Овощная икра или рагу, отварная куриная грудка, кисель из сухофруктов |
 Суп-лапша на молоке
Суп-лапша на молоке
Шестой день
|
1 |
Блинчики или оладьи с фруктово-ягодным джемом, яйцо всмятку, зеленый чай |
|
2 |
Чизкейк или творожный пудинг |
|
3 |
Борщ или капустные щи на овощном бульоне, рыба в «кармане» из овощей, запеченная в духовке, винегрет, компот |
|
4 |
Йогурт с кукурузными или овсяными хлопьями и черносливом |
|
5 |
Овощное рагу с рисом, запеченное в тыкве, фруктовый или ягодный мусс, чай |
 Овощное рагу с рисом
Овощное рагу с рисом
Седьмой день
|
1 |
Хлопья зерновые на молоке с черносливом или бананом, салат из помидоров и молодого сыра с заправкой из оливкового масла, чай или компот |
|
2 |
Овощной (томатный) или фруктовый (морковно-яблочный) сок |
|
3 |
Пюре из овощей, куриные рулетики на пару, тост из цельнозернового хлеба, мармелад с чаем |
|
4 |
Груша с творогом |
|
5 |
Долма (голубцы в виноградных листьях) с тушеной капустой и рисом, отварной картофель с укропом, тосты с ягодным мармеладом или пастилой, чай |
 Отварной картофель с укропом
Отварной картофель с укропом
В период обострения диета при подагре должна быть полностью вегетарианской, мясо и рыбу исключают из рациона полностью.
Причины патологии, провоцирующие факторы
Причины развития патологии у мужчин и женщин несколько разнятся. У мужчин болезнь чаще возникает на фоне генетического дефекта ферментов, отвечающих за расщепление пуриновых соединений. У женщин подагра обычно становится результатом погрешностей в питании, заболеваний почек.
Причинами развития подагры (точнее, ее проявлений в виде артрита и почечной нефропатии) считают:
- Генетические дефекты ферментных систем организма – недостаток или избыток некоторых ферментов, расщепляющих пуриновые соединения, нарушение их работы (ксантиноксидаза, нуклеозидфосфорилаза).
- Ухудшение почечных функций – недостатки фильтрации в канальцах почек и выведения мочи.
- Ускоренный белковый метаболизм – распад, расщепление белка.
- Усиленное поступление пуринов в организм – погрешности рациона. Подагра возникает при употреблении мяса, птицы, жирных сортов рыбы, жареных продуктов, алкоголя.
Для избыточного накопления мочевой кислоты в организме необходимо сочетание нескольких предрасполагающих факторов, таких как:
- злокачественные опухоли;
- болезни щитовидной железы – гипертиреоз, гипотиреоз;
- псориаз;
- прием лекарств (диуретиков, цитостатиков);
- действие токсинов (свинца, алкоголя) и органических кислот (молочной кислоты);
- оперативные вмешательства, лучевая терапия;
- переохлаждение (гипотермия), напряжение (физическое, мышечное);
- голодание.
При увеличении мочевой кислоты в плазме у человека диагностируют гиперурикемию (повышенное содержание мочевой кислоты в крови) (один из диагностических признаков подагры). Она может протекать бессимптомно и не всегда приводит к появлению артрита.
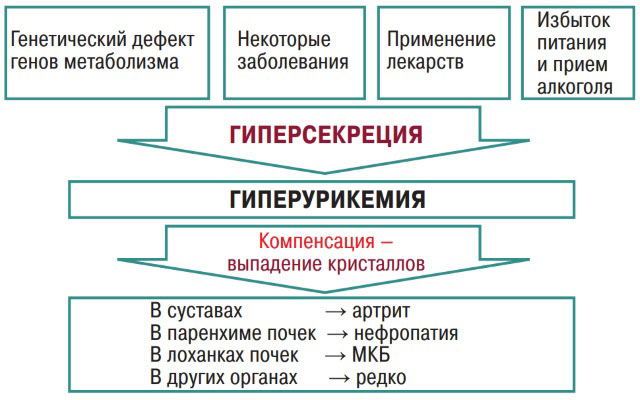 Нарушение пуринового обмена и развитие гиперурикемии. Нажмите на фото для увеличения
Нарушение пуринового обмена и развитие гиперурикемии. Нажмите на фото для увеличения
Лечение
Основной метод лечения подагры — прием назначенных медикаментов. Врач должен назначить две группы препаратов: на устранение болевого симптома и избавление от причин заболевания.
Первым в списке препаратов несомненно окажется одно из нестероидных противовирусных средств. Их главное достоинство — быстрое устранение боли.
Если нестероидные средства не справляются с задачей, на помощь приходят глюкокортикоиды. Это препараты стероидных гормонов, поэтому они обладают рядом весомых побочных эффектов — от повышения артериального давления до повреждения мелких сосудов глаза, поэтому их назначают только в случае острой необходимости.
При подагре назначается также аллопуринол, действие которого направлено на снижение уровня мочевой кислоты в крови.
В период затишья терапия направлена на снижение продуктов обмена пуринов. Основными лекарствами являются аллопуринол и бензобромарон. Применение всех медикаментов должно находиться под строжайшим контролем врача, поэтому самостоятельное назначение себе лекарств и постановка диагноза строго запрещены.
Рецепты при подагре
Рецепты при подагре весьма просты в приготовлении и не требуют особой подготовки или специфического набора продуктов. В домашних условиях их может повторить каждый желающий.
Легкий суп пюре
Необходимые продукты:
1 морковь, 1 головка лук, шампиньоны, 2 ложки сока лимона, ½ чайной ложки сахара, 2ложки подсолнечного масла, сливки 30 г.
Приготовление:
Чистим и шинкуем овощи. Выкладываем приготовленные морковь и лук в кастрюлю с разогретым маслом, ставим на огонь, тушим 7-8 минут. Добавляем листья шпината и блендируем до состояния пюре. Добавляем лимонный сок, сахар и даем закипеть, при подаче в тарелку кладем сливки.

Творожная запеканка
Продукты:
3 куриных яйца, 100 г манки, 100 г сахара, 2 пачки творога, 200 г нежирной сметаны, сухофрукты, соль, сода, гашенная лимонным соком.
Приготовление:
Тщательно перемешиваем все ингредиенты, добавляем 0,5 чайной ложки соды, гашенной лимонным соком, изюм. Выливаем образовавшуюся массу в подготовленную форму для выпечки и при 180 градусах запекаем в духовке до состояния легкой румяности.
Паровые куриные тефтели с подливкой
Продукты:
Куриное филе 350 г, 70 г репчатого лука, 30 мл молока, 1 куриное яйцо, 150 г варёного риса, 70 г белого хлеба, перец. Соль, зелень. Для подливки: 150 г моркови, 200 мл куриного бульона, 50 г зелени, 70 г репчатого лука, растительное масло, 50 г сметаны, 15 г пшеничной муки, соль, перец, зелёный лук для подачи.
Приготовление:
Нарезаем куриное филе, кладём в блендер, добавляем репчатый лук, сырое куриное яйцо и размоченный в молоке хлеб, перец, сухой укроп. Тщательно измельчаем. Добавляем варёный холодный рис, мелкую поваренную соль и замешиваем фарш для тефтелей, даем отстояться 20 минут в холодильнике. Формируем тефтели и варим на пару 6-8 минут. Пассируем репчатый лук и морковь, добавляем куриный бульон, зелень, пшеничную муку, соль по вкусу сметану. Прогреваем на слабом огне. В готовую подливу выкладываем паровые тефтели и готовим еще 5-6 минут, посыпаем зеленым луком.

Запеканка из баклажанов и мясного фарша
Продукты:
баклажаны, мука, масло растительное, лук, чеснок, фарш мясной, паста томатная, сыр, сливки, перец черный, соль.
Приготовление:
Нарезанные вдоль ломтики баклажанов посыпаем солью, перчим по вкусу, обваливаем в муке и немного обжариваем на растительном масле с обеих сторон. Припускаем до золотистого цвета чеснок и лук, добавляем фарш мясной и тушим 3 мин. Добавляем томатную пасту, перец и соль и воду (1/2 ст.) Тушим еще 2 мин. Слоями в форму выкладываем баклажаны, фарш и тертый сыр, поливаем сливками и запекаем полчаса в разогретой духовке, температура — 180˚С.

Тыквенный суп-пюре
Продукты:
вода – 1 литр; тыква (предварительно почистить)– 500 г; масло сливочное – 2 ст. л.; рис – 2 ст. л.; молоко – 2 ст.; сахар – 1 ст. л.; соль – на кончике ножа.
Приготовление:
Укладываем в кастрюлю нарезанную кубиками тыкву, промытый рис, соль и сахар, заливаем водой и варим до готовности. Поливаем растопленным маслом сливочным, протираем все через сито или измельчаем блендером и вливаем кипяченое молоко. Даем супу закипеть, и заправляем кипячеными сливками.

Чтобы избежать мучительных симптомов, при первых тревожных признаках обращайтесь за медицинской помощью и точно соблюдаете все рекомендации лечащего врача. В том числе и те из них, которые касаются корректировки питания. Составить правильное меню вам поможет опытный диетолог, который расскажет, что можно кушать при повышенной концентрации мочевой кислоты, а от каких продуктов следует навсегда отказаться.
Причины возникновения
В женском организме главенствует гормон эстроген, который отвечает за многие процессы. Это вещество ускоряет очищение организма от солей мочевой кислоты (ураты). Однако после 50 лет концентрация женского полового гормона снижается, тогда уровень мочевой кислоты повышается. Обычно это происходит во время климакса. По этой причине женщины зрелого возраста чаще узнают на своем примере, что такое подагра.
Подагра у женщин возникает и по другим причинам:
- Гипертония.
- Функциональная недостаточность почек.
- Сахарный диабет.
- Различные инфекции.
- Нарушение гормонального фона.
- Продолжительный прием болеутоляющих препаратов.
- Неправильное питание.
- Избыточный вес, ожирение.
- Наследственная предрасположенность.
- Травмы костных соединений.
- Тяжелые физические нагрузки.
- Частые стрессы.
- Старение женского организма, изнашивание многих систем.
Это основные причины развития патологии. Кристаллы мочевой кислоты постепенно накапливаются в сочленениях, со временем повреждаются хрящи, а также окружающие сустав мягкие ткани. При повторных приступах поражаются новые костные соединения, воспаление распространяется, провоцируя неприятные симптомы, ухудшая качество жизни.
Проявления подагры у женщин могут быть связаны со злоупотреблением алкоголем. Увеличивается нагрузка на почки, в которых со временем могут появляться камни, состоящие из уратов. В запущенных случаях у пациентов может возникнуть почечная недостаточность – опасное для жизни состояние, которое может закончиться смертельным исходом без надлежащего лечения.
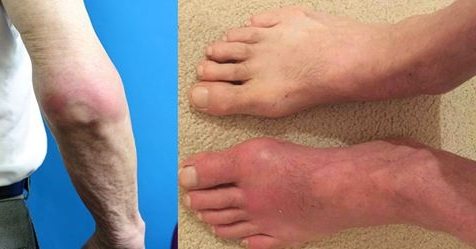
Подагра: симптомы и лечение
Подагра — наиболее распространенная форма артрита, которая была известна в течение нескольких тысяч лет. Подагра вызвана отложением кристаллов мочевой кислоты в суставах и различных тканях и возникает в связи с хронической гиперурикемией (повышенным уровнем мочевой кислоты в крови).
Мочевая кислота обычно расщепляется и выводится из организма почками. Однако если организм вырабатывает ее слишком много или почки не могут ее адекватно выводить из организма, мочевая кислота накапливается в суставах.
Подагра чаще встречается у мужчин, чем у женщин, так как эстрогены увеличивают выведение мочевой кислоты через почки.
Основными причинными факторами подагры, по-видимому, являются питание и генетическая предрасположенность.
На протяжении истории подагра обычно ассоциировалась с пищей богатых людей (признак достатка!) и чрезмерным употреблением алкоголя, и рекомендации по питанию при подагре существовали в течение длительного времени.
В 1876 г. А.Б. Геррод одним из первых рекомендовал сократить потребление продуктов, богатых пурином, таких как мясо и морепродукты. Чуть позже профессор Эбштейн рекомендовал умеренное потребление пищи с большим количеством воды, фруктов, таких как вишня и клубника, и избегать употребления алкоголя.
Какие продукты полезны при подагре и какие продукты нельзя есть при подагре
Диета – одна из важнейших составных частей противоподагрической терапии. Без ее соблюдения применение медикаментов и других способов лечения данной формы суставной патологии не даст высокого положительного эффекта
Поэтому так важно правильно питаться при подагре. Рекомендации по поводу того, что можно и что нельзя есть при подагре, больному даст специалист-диетолог либо наблюдающий его лечащий врач
Список продуктов питания, входящих в диету, включает:
| Разрешенные продукты при подагре | Запрещенные продукты при подагре |
| 1. Постные сорта мяса – крольчатина, курятина, индюшатина. | 1. Жирные сорта мяса – гусь, утка, баранина, свинина, свиное сало. |
| 2. Нежирная рыба – минтай, путассу, лещ, щука, хек, судак. | 2. Рыба – селедка, треска, лососевые породы. |
| 3. Куриные яйца. | 3. Мясные консервы |
| 4. Крупяные каши . | 4. Колбаса, ветчина, копчености. |
| 5. Молочные продукты низкой жирности – не более 2,5%. | 5. Соленая и копченая рыба. |
| 6. Растительные масла. | 6. Рыбные консервы. |
| 7. Несоленые сыры (сулугуни, брынза). | 7. Субпродукты: язык, печень, почки, мозги. |
| 8. Хлеб из ржаной муки и отрубей. | 8. Рыбная икра лососевых пород. |
| 9. Картофель. | 9. Твердый сыр, жирная сметана, сливки |
| 10. Сырые и тушеные на воде овощи (кроме баклажанов, редиса, пастернака). | 10. Сдобная выпечка. |
| 11. Свежие фрукты (кроме бананов, манго) и ягоды (кроме ежевики и крыжовника). | 11. Кондитерские изделия. |
| 12. Свежевыжатые соки фруктов и овощей. | 12. Грибы. |
| 13. Салаты из овощей, винегреты | 13. Творожные десерты, мороженое |
| 14. Компот из сухофруктов. | 14. Бобовые. |
| 15. Зефир, пастила. | 15. Кофе, черный чай. |
| 16. Зеленый чай. | 16. Алкоголь. |
| 17. Несоленая и негазированная минеральная вода (Нарзан, Липецкая). | 17. Газированные и тонизирующие напитки. |
Какие овощи и фрукты можно есть при подагре – в число полезных продуктов при подагре входят свежие огурцы, а также яблоки, вишни, клубника. Они могут быть и средством профилактики недуга. Регулярно употребляя их при питании, человек может избежать появления подагры. Также в качестве продуктов питания при подагре очень полезны все орехи, кроме арахиса.

На уровень содержания в крови мочевой кислоты положительно влияют продукты питания, оказывающие мочегонный эффект, из которых наиболее полезными являются арбузы.
К числу растительных вредных продуктов для больных подагрой, помимо бобовых, относятся спаржа, шпинат, ревень, щавель. Все эти растения богаты щавелевой кислотой, которая задерживает ураты в организме, поэтому употребление их при антиподагрической диете нежелательно.
Запрещение есть те или иные виды продуктов при подагре не означает, что их употребление в малейших дозах вызовет приступ болезни в самое ближайшее время. Соблюдая разумную меру, их тоже изредка можно кушать при подагре. Но хроническая «передозировка» неизбежно приведет к обострению недуга.
Диагностика
Подагра в острой форме определяется методом пальпации и опроса больного. Для подтверждения диагноза назначается ряд клинических исследований и лабораторных анализов:
- кровь (общий и клинический анализ);
- моча (общий анализ для определения уровня лейкоцитов);
- исследование синовиальной жидкости;
- рентген воспаленных суставов;
- пальпация подкожных тофусов.
На ранней стадии подагры у женщины доктор определяет наличие некоторых симптомов в качестве первичной диагностики, а именно:
- не более трех приступов артрита;
- пик воспалительного процесса приходится на первый день приступа;
- подагра отличается моноартикулярным характером;
- поражение сочленения одностороннее;
- на рентгеновском снимке не обнаруживается эрозии, но кисти субкортикальные.
Чтобы пройти диагностику, следует обратиться к врачу-ревматологу. Если присутствуют значительные нарушения подвижности суставов, то нужно также проконсультироваться у ортопеда. При затянувшемся приступе и для подбора эффективных лекарственных препаратов может потребоваться госпитализация.
Прогноз при подагре
Благоприятный прогноз. Учитывая степень развития медицины за последний век и обилие пищевых продуктов в нашем рационе, больным не придется испытывать мучений древних императоров и средневековой знати, имевших на своих столах бобово-мясное меню и пытавшихся облегчить свои мучения травяными сборами
Но вам крайне важно заботиться самостоятельно о своём здоровье, избавится от переедания, победить лень и гиподинамию! Наблюдаться у лечащего врача, который имеет опыт лечения подагры. Не запускать заболевание, вовремя обращаться за помощью
Прогноз, при условии адекватного лечения и здорового образа жизни благоприятный.
Неблагоприятный прогноз. Основным признаком перехода заболевания в хроническую форму является образование узелковых отложений, как правило, на внутренней поверхности ушных раковин, реже в области локтевых суставов, стоп и кистей рук, еще реже в области коленных суставов и ахиллова сухожилия. Размер данных отложений, тофусов, может варьировать от 1 мм до 10-15 см в диаметре. Период, предшествующий образованиям тофусов составляет 5-10 лет от первого приступа острого подагрического артрита.
Подобные тканевые скопления уратов могут образовываться практически в любых участках тела и во внутренних органах. Хронический подагрический артрит развивается в ранее поражаемых суставах. Появляется умеренная деформация в области данных суставов, скованность, болевые ощущения при движении. Функция самих суставов даже при чёткой деформации остаётся удовлетворительной.
В последствии в пораженных суставах возникают явления вторичного артроза. Возможны подвывихи пальцев, грубый хруст в суставах. При рентгенологическом исследовании больных хроническим подагрическим артритом можно одновременно наблюдать симптомы деструкции, дегенерации и регенерации.
В качестве осложнения могут сформироваться камни в почках, вследствие чего развивается почечная недостаточность – это наиболее частое внесуставное проявление подагр, до 75% больных. Риск поражения почек прямо пропорционален степени гиперурикемии и длительности болезни. Изменения появляются при снижении рН колики. На фоне уролитиаза может развиваться вторичный пиелонефрит, проявляющимся повышением температуры, дизурией, лейкоцитурией и бактериурией.
Повышение фильтрации и выработки уратов при подагре приводит к их отложению в мозговом слое почек, реже — в корковом. Может развиться почечная недостаточность.
Сильно страдают в основном сухожилия, расположенные вблизи пораженных суставов. Стоить также, помнить, что подагре часто сопутствуют ишемическая болезнь сердца и гипертоническая болезнь.
Гиперурикемия является одним из важных факторов риска развития ишемической болезни сердца.
Запущенная патология может привести к почечной недостаточности, к коме, и как следствие, к летальному исходу. Также инфекция крови из-за травмы больной конечности, может стать причиной смерти. При диабете бывает, что любая травма приводит к тяжёлым последствиям и может закончиться ампутацией. Но, возможно, аналогичное течение болезни и без сахарного диабета, если вы растёрли ногу и туда попала инфекция, а вы вовремя не обратились за помощью.
Также с осторожностью следует делать педикюр и маникюр, если у вас имеются повреждения конечностей, всегда есть риск, что могут занести инфекцию
1 Причины развития
В чем-то медики прошлого были правы. Причины развития подагрического артрита часто состоят в злоупотреблении едой, содержащей много пурина. А это вещество в больших количествах встречается в мясе и рыбе, особенно в жирных сортах.
Дело в том, что для заболевания характерно нарушение мочекислого обмена веществ. В нормальном состоянии мочевая кислота представляет собой естественный результат расщепления особых веществ – пуринов. Они поступают в организм из мяса и рыбы, других продуктов. В норме пурины образуются в организме в процессе переваривания пищи. Проблема возникает тогда, когда происходит повышение уровня пуринов и, как следствие, нарушение баланса синтеза мочевой кислоты и ее выделения.
В результате сложных химических процессов в организме из мочевой кислоты образуется урат натрия. В данном случае он в виде мелких кристаллов откладывается в суставах. Они имеют характерную игольчатую форму. Когда они скапливаются в тканях, образуются уплотнения подкожной клетчатки. Появляются подагрические узлы, в медицине для их обозначения используют термин «тофус». Эти узелки отличаются небольшим размером, поначалу они безболезненны.
Упомянутые частицы откладываются в суставе большого пальца ноги. Но могут быть затронуты и другие суставы (локтевые). Этот процесс сопровождается мучительными болями. А все потому, что со временем из-за этого отложения и происходит разрушение суставов. Часто во время приступов содержимое тофусов разжижается, проникает в соседние ткани, из-за этого начинается воспаление, которое приводит к развитию других заболеваний – бурсита и тендовагинита.
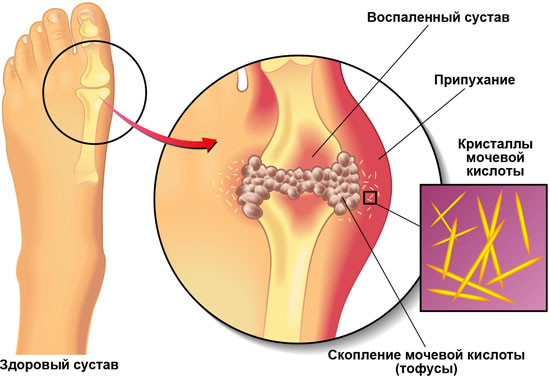
В быту этот процесс часто называют отложением солей. Народная медицина предлагает с ним бороться самыми разными способами. Но проблему надо решать комплексно. Повышенное содержание мочевой кислоты в крови далеко не у всех людей приводит к появлению подагры. Риск развития заболевания повышается, когда есть сопутствующие факторы. Это другие нарушения обменных процессов, прием диуретиков и т. д. Так что образ жизни для возникновения заболевания имеет принципиальное значение.
К увеличению концентрации мочевой кислоты приводят следующие причины:
- злоупотребление жирной пищей и алкоголем;
- повышенное артериальное давление;
- обезвоживание организма;
- стрессовые ситуации;
- генетически обусловленная недостаточность ферментов, которые участвуют в расщеплении пуринов;
- прием некоторых лекарственных препаратов (помимо диуретиков, к ним относятся салицилаты);
- заболевания почек, из-за которых нарушается выделение мочевой кислоты, в том числе почечная недостаточность.
Как возникает подагра у женщин и мужчин
Подагра возникает из-за повышения в крови мочевой кислоты, которая откладывается в суставах, органах и системах организма. Со временем накопление мочевой кислоты приводит к частичному либо полному разрушению суставов.
Мочевая кислота может накапливаться в организме из-за двух основных факторов:
- Вследствие генетических нарушений либо гормональных факторов, которые усугубляет злоупотребление спиртными напитками и неверный рацион питания.
- Из-за нарушения в обмене веществ либо, как следствие некорректного приема лекарственных препаратов.
Факторами риска возникновения подагры выступают:
- Возраст. Чаще подагра возникает у мужчин среднего возраста вследствие ожирения, повышенного кровяного давления, злоупотребления алкоголем, низкого уровня холестерина. У пожилых людей (у мужчин и женщин в равной степени) возникновение подагры обычно связано с проблемами почек и частым использованием диуретиков.
- Пол. У сильной половины человечества, мужчин, подагра диагностируется чаще, чем у женщин. Подагра у женщин может возникнуть после наступления менопаузы, но и в этом случае процент заболеваемости меньше, чем у мужской части населения.
- Генетическая предрасположенность. Наследственный фактор наблюдается примерно у 20% больных. Эта же причина может вызывать подагру у детей.
- Ожирение. Между массой тела и скоплением лишней мочевой кислоты существует четкая связь. Люди, страдающие лишним весом в течение всей жизни, имеют большой риск заболеть подагрой к зрелому возрасту.
- Лекарственные препараты. Мочегонные препараты (тиазидные диуретики), принимаемые бесконтрольно, часто становятся причиной развития подагры. К лекарствам, провоцирующим развитие подагры, относят: аспирин, пиразинамид, никотиновую кислоту.
- Алкоголь. Риск развития подагры при алкогольных злоупотреблениях повышается в разы, т.к. этанол усиливает выделение организмом мочевой кислоты, а также влияет на способность почек выводить ее из организма. Особенно тесно связано ос возникновением заболевания употребление пива.
Больных подагрой становится с каждым годом все больше, т.к. за последнее время люди стали чаще употреблять в пищу продукты, богатые пуринами (жирную рыбу, мясо) и большее количество алкоголя.
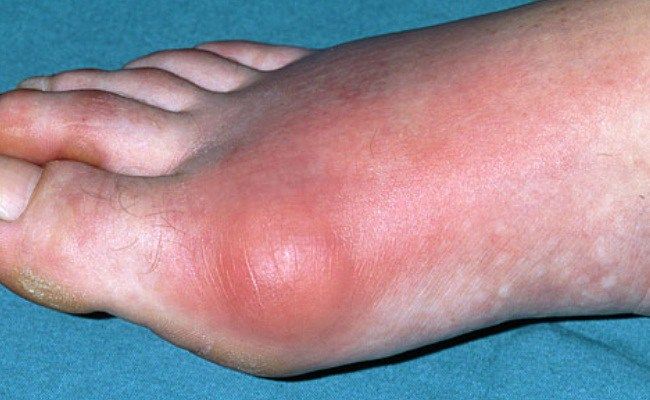
На фото проявление подагры на ступне у мужчины.
Особенности питания для мужчины
Если пурины попадают в организм в большом количестве, повышается выработка мочевой кислоты, ее выведение через почки замедляется. В результате уровень мочевой кислоты в крови растет, а ее кристаллы – ураты – начинают откладываться в тканях суставов. Наиболее богаты пуринами мясные и рыбные продукты, копчености, крепкий чай, кофе и какао.
Мужчины болеют подагрой почти в 10 раз чаще, чем женщины. Кроме того, представители сильного пола гораздо раньше сталкиваются с проявлениями этой болезни. Если у женщин она манифестирует, как правило, после 50 лет, то мужчины переживают первый подагрический приступ в возрастном промежутке от 30 до 40 лет.
Такое гендерное различие связано, прежде всего, с питанием. Мужчины употребляют больший объем пищи, к тому же они едят много мясных продуктов и острых приправ, зачастую запивая их алкогольными напитками. Все это приводит к существенному повышению уровня мочевой кислоты в крови, который держится постоянно. Подагрическая атака возникает, как правило, внезапно, а спровоцировать ее может обильная трапеза, переохлаждение или обычная простуда.
Подагра способна поражать любой сустав, но в большинстве случаев страдает большой палец ноги. Поражение, как правило, одностороннее, и воспаляется первый плюснефаланговый сустав на одной из ног. Течение болезни, особенно на ранних стадиях, обычно приступообразное. Длительность приступа варьируется от нескольких часов до недели. При переходе подагры в хроническую форму боль может беспокоить постоянно.
Стол 6 по Певзнеру рекомендуется в период ремиссии, при отсутствии выраженных симптомов. В дни приступов показана диета 6Е, которая будет полезна также пациентам с ожирением. Придерживаться ее следует в течение нескольких дней, пока сохраняются боли. По окончании приступа снова возвращаться к диете № 6.
Почему развивается заболевание?
Механизм заболевания, его патогенетические особенности заключаются в нарушении обмена продуктов мочевой кислоты. Если она повышается в плазме, это токсически действует на все ткани и структуры организма. Особенно чувствительны к её уровню суставы и хрящевая ткань.
Соли мочевой кислоты раздражают синовиальную оболочку, которая покрывает суставные поверхности. Они накапливаются и формируют кристаллические отложения. Постепенно развивается воспалительный процесс и суставы поражает подагрический артрит. Это особенная форма воспаления суставов, которая неразрывно связана с патологией.
К такому развитию событий в женском организме приводят следующие факторы:
- Хроническое воспаление, которое нарушает общие обменные процессы, включая синтез и обмен мочевой кислоты;
- Погрешности в питании, особенно употребление мясных продуктов, копченостей, мяса низкого качества, колбасных изделий;
- Один из наиболее значимых факторов для женского организма — лишний вес. Ожирение и избыточный вес нарушают все метаболические процессы, и, при наличии склонности, развивается подагра;
- Эмоциональные стрессы могут послужить пусковым фактором для дебюта заболевания или вызвать острый приступ болезни;
- Генетическая склонность играет значительную роль в формировании патологического процесса;
- Снижение функций печени. Наблюдается при хронической патологии гепатоцитов, после тяжелых заболеваний и на фоне интоксикаций.
Меню на неделю
Принципы рационального питания при подагре можно рассмотреть на примере меню, составленного на 7 дней.
1 день:
- Завтрак: салат из фруктов, йогурта с низкой жирностью и меда, чай с молоком и несколько сухариков.
- Второй завтрак: стакан кефира.
- Обед: суп из овощей. В него можно добавить немного подсолнечного или оливкового масла и зелени.
- Полдник: можно приготовить картофельные котлеты.
- Ужин: легкие продукты, например, 1 сваренное вкрутую яйцо и свежий огурец.
- На ночь разрешается съесть творог или стаканчик йогурта.

2 день:
- Завтрак: помидоры в количестве 2 шт., немного творога и зеленый чай.
- Второй завтрак: фруктовый винегрет.
- Обед: рисовая каша, немного мяса, овощной салат.
- Полдник: овощное рагу и хлеб.
- Ужин: вареное яйцо, помидор, компот и пряники.
3 день:
- Завтрак: салат из огурцов и сметаны, чай с молоком.
- Второй завтрак: любой фруктовый сок.
- Обед: рисовый суп на бульоне из овощей, котлеты из капусты, компот (можно из сухофруктов).
- Полдник: отвар шиповника.
- Ужин: омлет, зразы из моркови с добавлением чернослива, чай с кусочком лимона.
- Перед сном рекомендуется выпить 1 стакан кефира.
4 день:
- Завтрак: пара блинчиков с творогом, джем, некрепкий черный чай.
- Второй завтрак: фруктовый салат с нежирным йогуртом.
- Обед: пюре из картофеля, кисель, тушеные кабачки.
- Полдник: йогурт с ягодами или фруктами.
- Ужин: овсяная каша, чай с печеньем.
5 день:
- Завтрак: овощной салат (огурцы, помидоры), ржаной хлеб, зеленый чай.
- Второй завтрак: кефир и пряник.
- Обед: рисовая каша с отварной говядиной, баклажанная икра, кисель.
- Полдник: компот с зефиром.
- Ужин: тушеные овощи.
- Перед сном – запеченное яблоко, чай.

6 день:
- Завтрак: молочная каша (гречка), некрепкий сладкий чай.
- Второй завтрак: кефир.
- Обед: картошка вареная, цветная капуста, кисель.
- Полдник: хлеб, рагу из овощей.
- Ужин: авокадо, йогурт.
7 день:
- Завтрак: макароны с мясной подливой, напиток из цикория.
- Второй завтрак: запеканка с творогом, чай.
- Обед: суп-пюре из овощей, отварное мясо, овощной салат.
- Полдник: хлеб с сыром, кисель.
- Ужин: вареное яйцо, огурец.
- Йогурт перед отходом ко сну.
В период приступов острой боли рекомендуется пить натощак отвар шиповника.

Примерное меню на неделю
Это меню диеты №6, рекомендованной при подагре.
Понедельник:
- Завтрак: овсяная каша с греческим йогуртом и 30 г ягод.
- Обед: салат из киноа, вареных яиц и свежих овощей.
- Ужин: цельнозерновые макароны с запеченной курицей, шпинат, болгарский перец и нежирный сыр фета.
Вторник:
- Завтрак: смузи, приготовленное с ½ стакана (75 г) черники, 1/2 стакана (15 г) шпината, 1/4 стакана (60 мл) греческого йогурта и ¼ стакана (60 мл) нежирного молока.
- Обед: бутерброд из цельнозернового хлеба, яиц и салата.
- Ужин: коричневый рис с овощами, куриное мясо.
Среда:
- Завтрак: приготовленная накануне овсяная каша – 1/3 стакана (30 г) овсяных хлопьев, ¼ стакана (60 мл) греческого йогурта, 1/3 стакана (80 мл) нежирного молока, 1 ч. л. семян чиа, 1/4 стакана (30 г) ягод и ¼ ч. л. ванильного экстракта.
- Обед: нут и свежие овощи.
- Ужин: запеченный лосось со спаржей и помидорами.
Четверг:
- Завтрак: приготовленный накануне пудинг – 2 ч. л. семян чиа, 1 стакан (240 мл) греческого йогурта, 1/2 ч. л. ванильного экстракта и нарезанные дольками фрукты.
- Обед: оставшийся лосось с салатом.
- Ужин: яичный омлет со шпинатом, болгарским перцем и цельнозерновыми лепешками из пшеницы.
Пятница:
- Завтрак: французский тост с клубникой.
- Обед: бутерброд из цельнозернового хлеба с вареными яйцами и салатом.
- Ужин: жареный тофу и овощи со свежим салатом.
Суббота:
- Завтрак: фриттата с цуккини.
- Обед: оставшийся жареный тофу и коричневый рис.
- Ужин: куриное мясо и свежий салат.
Воскресенье:
- Завтрак: омлет из 2 яиц со шпинатом.
- Обед: суп-лапша молочный, котлеты картофельные, кисель.
- Ужин: салат из киноа, шпината, баклажанов и сыра фета.

Причины болезни
Главным фактором возникновения подагры является чрезмерная концентрация мочевой кислоты в крови. Почему это происходит?
- В первую очередь врачи отмечают наследственную предрасположенность. Наибольшему риску подвержены те, у кого родители или другие родственники имеют диагноз “подагра”.
- Неправильное питание, если быть точнее — избыточное поступление в организм пуриновых оснований. Их источниками выступают красное мясо и субпродукты, некоторые виды рыбы, кофе, чай, какао и шоколад, горох и чечевица, копчености, грибы, морепродукты, а так же алкоголь, в особенности пиво.
- Последствие некоторых заболеваний и терапии. К примеру, в результате почечной недостаточности мочевая кислота медленно и с малой интенсивностью выходит вместе с мочой, поэтому скапливается в организме и провоцирует подагру. К аналогичным последствиям часто приводят аутоиммунные заболевания, гипертония, псориаз, терапия при лечении опухолей.
- Повышенный синтез мочевой кислоты и снижение ее выхода из организма. Причинами этого выступают злоупотребление алкоголем, шоковые состояния.
- Склонность к ожирению, лишний вес. Как правило, человек полнеет от частого потребления сладостей, жирных и жареных блюд, газировок, малоподвижного образа жизни, что ведет к повышению уровня мочевой кислоты.
- Последствие приема лекарственных препаратов, побочным эффектом которых является увеличение концентрации мочевой кислоты.
Основные принципы диеты при подагре
Чтобы грамотно соблюдать диету при диагностированной подагре, нужно запомнить ее основные принципы.
Во-первых, нужно значительно снизить уровень поступаемого вместе с пищей в организм белка. Оптимальным суточным количеством белка для больного подагрой считается 1 грамм вещества на 1 кг веса больного. Связано это с тем, что белок способствует образованию как раз мочевой кислоты в организме человека, а ее при подагре и так переизбыток.
Во-вторых, необходимо ограничить употребление соли — ее будет достаточно 6 граммов в сутки. Причем, это количество входит и в маринады, супы, вторые блюда.
В-третьих, обязательно нужно в сутки выпивать 2, 5 литра воды и даже больше – она способствует вымыванию солей мочевой кислоты из организма. Но прежде чем начинать пить столько жидкости каждый день, обязательно убедитесь, что отсутствуют заболевания почек и мочевыводящей системы.
Специалисты утверждают, что больным с диагнозом подагра ни в коем случае нельзя переедать, а всю пищу лучше употреблять в отварном виде.