Дорсопатия: причины и лечение дорсопатии в домашних условиях
Содержание:
Причины дорсопатии
Основные причины возникновения заболевания
- деформирование межпозвоночных дисков;
- инфекционные заболевания (такие как болезнь Бехтерева);
- эндокринные заболевания;
- травмы (переломы позвонка или ребер, вывихи суставов);
- повышенные физические нагрузки;
- мышечные спазмы (вызванные простудными заболеваниями, миозитом или регулярными длительными напряжениями);
- генетическая наследственность;
- врожденные патологии;
- сколиоз или спондилоартроз;
- остеохондроз шейного отдела позвоночника и грудной зоны.
Наиболее распространенной причиной дорсопатии является деформация межпозвоночных дисков, играющих важную амортизационную роль в организме человека.
В здоровых дисках находится несжимаемая жидкость, которая обеспечивает равномерное давление между позвонками, которое в совокупности с устойчивым тонусом мышц спины обеспечивает пропорциональное распределение нагрузок.
При нарушении работы даже одного элемента или процесса в этой системе нарушится баланс распределения нагрузок, что может привести к развитию патологии.
Причины дегенеративных процессов позвоночных дисков и окружающих его тканей:
- малое количество воды, а также микроэлементов в тканях, из-за чего диски истончаются, не выполняют свои функции;
- полученные на протяжении жизни травмы;
- воспалительные процессы, способные нарушить целостность тканей;
- повышенное давление на диски. Может быть вызвано слабой мышечной системой не соответствующей массе тела.
Эти факторы способствуют значительному сокращению межпозвонкового пространства и сужению каналов, проводящих кровеносные сосуды и нервные столбы. А в случае нарушения кровоснабжения ускорятся дегенеративные процессы, что проведет к развитию недуга.
Причины, ускоряющие патологические процессы:
- малоактивный образ жизни;
- а, следовательно, регулярные инфекционные; заболевания;
- поднятие тяжестей, неправильное расположение шейного отдела;
- не соблюдение режима и рациона питания, несоответствие веса, наличие ожирения.
Дорсопатия что это такое
Медицинский термин «Дорсопатия» с латыни буквально переводится как «патология спины».
Дорсопатия пояснично-крестцового отдела позвоночника возникает по различным причинам, которые следует подразделить на три основные группы:
- обменно-дистрофические;
- связанные с системными воспалительными заболеваниями;
- механические ‒ в результате травм, избыточного веса, неравномерной физической нагрузки.
К заболеваниям обменно-дистрофическим относят остеохондроз. Причина этой патологии − перерождение хрящевой ткани межпозвоночных дисков. Процесс развивается в течение длительного времени и проявляется в виде первых симптомов чаще после 40 лет. Межпозвоночные диски служат естественными амортизаторами. Со временем эластичная ткань хряща заменяется грубой фиброзной тканью. Диск при этом уплощается и теряет свою эластичность. Часто в ходе патологического процесса нарушается целостность кольцевой связки диска и образуется выпячивание хряща за ее пределы. В случае когда выбухание происходит без разрыва связочного аппарата, говорят о протрузии. Выступание поврежденного диска за ее пределы называют межпозвонковой грыжей.

Рис. 1 Грыжа диска
Боли при грыже и протрузии появляются в результате сдавления выходящих из спинного мозга нервных стволов.
Иная причина дорсопатии ‒ системные болезни поражающие суставы. Одним из таких распространенных заболеваний является ревматизм. В ходе регулярно повторяющихся длительных обострений поражаются позвонки всех отделов, в том числе и поясничного. Формируется грубая рубцовая ткань, которая резко ограничивает подвижность спины. С годами в толще этих фиброзных утолщений откладываются кристаллы солей кальция, что еще более уменьшает экскурсию позвоночника и нарушает его функцию. Самым неблагоприятным вариантом системного поражения позвонков является болезнь Бехтерева. При этом заболевании позвоночный столб становится полностью неподвижным.
Механическая дорсопатия поясничного отдела позвоночника. Что это такое? К этому виду следует отнести все патологические изменения позвоночного столба так или иначе связанные с механическим воздействием. Это: локальная травма, чрезмерная осевая нагрузка, асимметричная длительная нагрузка вызвавшая деформацию.
Терапевтическое лечение
Для увеличения медикаментозного эффекта в большинстве случаев применяется дополнительное лечение. Наиболее часто пациентам рекомендуют лечебную физкультуру. С помощью этого метода лечения значительно снижается уровень нагрузки на позвоночник. Лечебная физкультура благотворно воздействует на укрепление мышечного корсета и улучшение осанки. Благодаря лечебной физкультуре нагрузка на позвоночный диск значительно снижается. Рассмотрим несколько упражнений:
- Эффективное упражнение для разминки и снятия усталости – круговые движения руками. Сделайте несколько поворотов вперед, затем назад. Повторите 5-7 раз.
- Для разминки поясничного отдела станьте ровно, ноги на ширине плеч. Поверните корпус влево, потом вправо, не поворачивая таз. Повторите 5-7 раз.
- Для расслабления мышц шеи сделайте наклон головы влево, вправо, вперед, назад, каждый раз задерживаясь на 5 секунд.
В большинстве случаев пациентам назначается лечебный массаж. Он правильно воздействует на устранение напряжения в мышцах. Также с помощью массажа можно значительно снизить болевые ощущения. Эта процедура благотворно воздействует на стабилизацию кровообращения.

В некоторых случаях массаж заменяется мануальной терапией. С ее помощью уменьшается степень выраженности болевых ощущений, нормализуется работа иммунитета. Также эта процедура позволяет больному улучшить осанку. Проведение мануальной терапии должно осуществляться высококвалифицированным специалистом. В противном случае можно навредить здоровью пациента.
Достаточно эффективным методом лечения заболевания является вытяжение позвоночника. Во время проведения этой процедуры наблюдается снятие болевых ощущений. При выполнении процедуры производится снижение нагрузки на позвоночный диск. Также с помощью этой процедуры выполняется позвоночный столб.
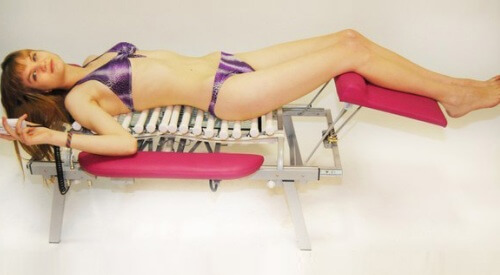
Для лечения дорсопатии можно использовать средства народной медицины. Их можно применять в период ремиссии или острой фазы заболевания. С помощью лекарственных средств снимаются болевые ощущения и устраняются воспалительные процессы. Также действие народных лекарств направлено на нормализацию обмена веществ в организме человека. Средства народной медицины производятся из натуральных компонентов, что позволяет их применять любой категории пациентов.
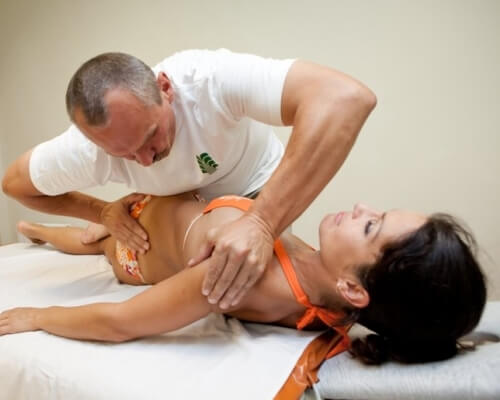
Дорсопатия, лечение которой может проводиться разнообразными методами, может иметь несколько разновидностей. Каждый вид болезни сопровождается соответствующими симптомами. Лечение заболевания в большинстве случаев направлено на устранение симптоматики и укрепление мышечного корсета позвоночника.
Что такое шейная дорсопатия
Позвонки шейного отдела позвоночника (ШОП) испытывают сравнительно небольшую нагрузку, в отличие от грудных и поясничных позвонков. Поэтому они имеют небольшие размеры и высоту, а также невысокую прочность. Однако мышечный корсет шейно-воротниковой области развит слабо, что чревато различными механическими травмами.
Дорсопатия ШОП развивается под влиянием систематических перегрузок позвоночно-двигательных сегментов. Каждый из сегментов состоит из двух соседних позвонков с соответствующими фасеточными суставами, мышечно-связочным аппаратом и межпозвонковым диском.
Такие перегрузки обусловлены неправильным двигательным стереотипом – индивидуальной манерой ходить, стоять или сидеть. Различные нарушения осанки, долгое пребывание в неподвижных позах, ходьба с согнутой спиной чрезмерно нагружают позвонки, диски и связки. Ситуация может осложняться особенностями строения позвоночника и нарушением обменных процессов из-за генетической предрасположенности.
Дефекты шейных позвонков встречаются достаточно часто и являются значимым фактором в развитии сосудистых нарушений и ранней дегенерации позвоночных структур.
В международной классификации болезней выделяют 3 вида дорсопатий: деформирующую, спондилогенную (вертеброгенную) и дискогенную. В группу деформирующих дорсопатий входит остеохондроз, искривления позвоночного столба (кифоз, сколиоз, кифосколиоз, гиперлордоз), остеопороз и ранние стадии спондилоартроза.
Категорию спондилогенных дорсопатий представляют заболевания, поражающие ткань самих позвонков: остеомиелит, злокачественные новообразования и метастазы из других органов.
Дискогенная дорсопатия включает патологические изменения в хрящевой ткани дисков: повреждения фиброзного кольца (трещины и разрывы), протрузии и грыжи.
Причины болезни дорсопатия поясничного отдела
Как болезнь дорсопатия поясничного отдела отнесена к патологиям опорно-двигательного аппарата. Суть заболевания заключается в том, что на фоне нарушения процесса диффузного питания хрящевой ткани фиброзного кольца межпозвоночного диска она обезвоживается и разрушается. В процессе развития остеохондроза выделяется несколько важных этапов:
- первичное обезвоживание хрящевой ткани может быть спровоцировано длительным статическим напряжением мышц, переохлаждением, воздействием психогенных стрессовых факторов, воспалением, травмой и т.д.;
- утрата способность усваивать жидкость при диффузном обмене с окружающими мышечными тканями может быть обусловлена отложением солей кальция, растрескивание и воспалением поверхности фиброзного кольца;
- с целью компенсации затрат жидкости фиброзное кольца забирает часть влаги из расположенного внутри него пульпозного ядра;
- студенистое тело пульпозного ядра утрачивает свою физиологическую массу и теряет способность обеспечивать равномерное распределение амортизационных и физических нагрузок;
- происходит снижение высоты межпозвоночного диска и он начинает выступать за пределы разделяемых им тел позвонков;
- при потере эластичности фиброзное кольцо подвержено растрескиванию, под воздействием значительной физической нагрузки происходит разрыв и формируется грыжа диска.
Таким образом, термин дорсопатия может быть отнесен к любому этапу развития остеохондроза поясничного отдела.
Основные причины этого заболевания – это:
- ведение малоподвижного образа жизни при котором на мышечный каркас спины и поясницы не оказываются регулярные и достаточные физические нагрузки;
- избыточная масса тела, которая на фоне недостаточно развитой мышечной ткани приводит к многократному увеличению оказываемой амортизационной нагрузки на позвоночный столб;
- неправильная организация спального и рабочего места, в результате чего происходит сдавливание хрящевых дисков и окружающих их тканей;
- искривление позвоночника и нарушение осанки, приводящее к неравномерному распределению нагрузки по площади межпозвоночных дисков;
- деформирующий остеоартроз тазобедренного или коленного сустава, приводящий к укорочению одной конечности и перекосу тазовых костей;
- неправильная постановка стопы (косолапость или плоскостопие);
- тяжелый физический труд, сопряженный с подъемом тяжестей;
- травмы спины (растяжения и разрывы связок и сухожилий, ушибы мышц с образованием гематом, переломы и трещины тел и остистых отростков позвонков).
Потенциальными факторами риска могут быть курение и употребление алкогольных напитков. Также часто патология развивается у лиц, вынужденных принимать кортикостероиды и некоторые другие лекарственные препараты.
Классификация заболевания
Патология может развиваться в разных секторах позвоночного столба и иметь разную степень проявления.
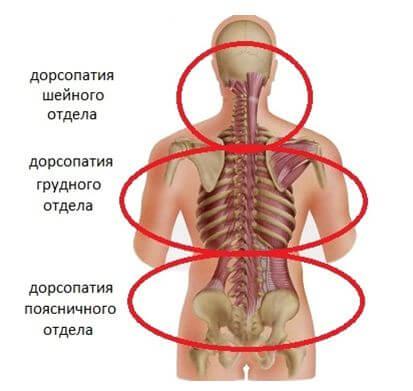
Место локализации
Патологии дегенеративно-дистрофического характера, к которым относят остеохондроз, заболевание Бехтерева, псориатический артрит, часто поражают пояснично-крестцовую зону позвоночника. Пациенты жалуются на разные проявления заболевания в этой области – приступы люмбаго в острой форме.
Из-за активного разрушения, которое протекает в дисках и позвонках, пациент не только испытывает боли в пояснице. Такие процессы провоцируют нарушения функционирования органов малого таза. Примером выступает синдром конского хвоста – при его развитии у больных теряется способность к контролю над опорожнением мочевого пузыря и кишечника.
При дорсопатии, поражающей шейный сегмент позвоночника, возникают боли во время наклонов и разворотов головы. Болевой синдром может провоцироваться и шейным остеохондрозом, и протрузиями. Провокаторами способны выступать опухоли, межпозвоночная грыжа.
Из-за патологических процессов повышаются риски развития синдрома позвоночной артерии, когда кровеносный сосуд ущемляется, а потому доставка кислорода и питательных веществ в головной мозг ухудшается. Поэтому не удивительно, что дорсопатия связана с такими последствиями, как боли в голове, расстройства зрительного или слухового характера.
Случаи, когда поражаются грудные диски и позвонки, редкие, поскольку они обычно не нагружаются чрезмерно во время движения. К тому же их укрепление обеспечивается ребрами. Для грудного сегмента присущи такие нарушения, как грудной остеохондроз, спондилоартроз анкилозирующего типа, патологии системного характера. Достаточно распространенным является и травмы грудной зоны. Такой тип дорсопатии отличается наличием болезненности в зоне сердца, которая имеет схожесть с приступом стенокардии.
Особенности охватываемых патологией тканей
Патологический процесс может охватывать разные ткани в области позвоночного столба. Поэтому дорсопатия может принимать такие формы:
- Деформирующая, когда присутствуют существенные изменения в области дисков позвоночника. Однако при этом видимые отклонения в целостности фиброзных колец отсутствуют. Незаметными будут и выпячивания пульпозного ядра. Это может быть проявление лордоза, сколиоза, кифоза, остеохондроза, спондилолистеза.
- Спондилопатия – деформационные изменения в костных структурах отличаются выраженностью и видимостью. Присутствует ограничение подвижности и боль, что характерно для болезни Кальве, деформирующего спондилеза, спинной сухотки, сирингомиелии.
- Дискогенная дорсопатия – дегенеративные отклонения в межпозвоночных дисках носят прогрессирующий характер, присутствуют грыжа и дорсалгия. Однако нет признаков смещения образований фиброзно-хрящевого типа, отсутствуют и дисфункции спинномозговой структуры, нервов.

Стадии развития патологии
Дорсопатия приобретает свои характерные черты по мере прогрессирования и перехода от одной стадии к другой. Специалисты выделяют несколько этапов:
- Первая стадия – рентгенограмма не показывает морфологических изменений. Физические нагрузки приводят к слабому дискомфорту, что обычно связывают с мышечным перенапряжением.
- Вторая стадия – края костных пластинок поражаются единичными остеофитами, что сопровождается деформацией позвонков и дисковым уплощением умеренной степени. Боль появляется днем, ее интенсивность возрастает при движении.
- Третья стадия – формируются выпячивания грыжи с проявлением неврологических расстройств. Постоянные боли присутствуют в дневные и ночные часы.
- Четвертая стадия сопровождается сильной деформацией позвонков с образованием множественных костных наростов. Для дисков характерно истончение и разрушение полностью или частично. Из-за контроля над движениями со стороны пациента боли могут ослабевать.
Специфика течения
В зависимости от особенностей прогресса, различается патология:
- вертеброгенного характера – появляется в области позвоночника;
- полисегментарного характера – формируется параллельно сразу в нескольких сегментах позвоночного столба;
- дискогенного типа из-за сдавливания или раздражения спинномозговых нервов;
- деформирующего типа, обусловленного изменениями позвонковых форм за счет образования костных наростов.
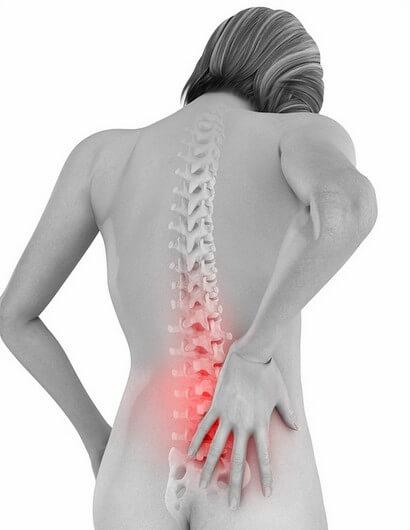
Локализация
Выделяют хроническую дорсопатию и острую. Также происходит деление болезни по локализации на:
- шейную форму, поражающую шейный отдел, в котором и наблюдаются боли, обычно отдающие в верхние конечности;
- грудную форму, при которой поражается грудной отдел, появляются боли в груди, учащается сердцебиение;
- поясничную форму, которая в медицинской практике встречается чаще всего и в запущенном виде может приводить к параличу нижних конечностей.
Локализация патологии играет большую роль при подборе лечения, особенно если врач рекомендует лечебную физкультуру.
Какой врач лечит дорсопатию?
Дорсопатия – заболевание, лечением которого занимается врач-вертебролог, специализирующийся на заболеваниях позвоночного столба. Если у пациента нет возможности обратиться к вертебрологу, терапию также может проводить ортопед или травматолог.
Если заболевание вызвано инфекционными процессами или нарушениями в обмене веществ, могут привлекаться специалисты в области инфекционных болезней и эндокринологии.
Диагностика
Диагностика дорсопатии – непростое дело. Часто требуется целый комплекс исследований, чтобы правильно поставить диагноз.
Первое, что должен сделать врач – это тщательно собрать анамнез у пациента и проанализировать собранные данные
Обратить внимание придется на характер болей, особенность их локализации, обстоятельства, при которых жалобы усиливаются или, напротив, уменьшаются
Также важно провести осмотр пациента на предмет видимых повреждений и деформаций позвоночного столба
Как только врачи собрали все объективные данные, можно приступать к инструментальной диагностике. Для этого назначают:
- рентгенографию, которая позволит оценить общее состояние позвоночника, установит наличие или отсутствие видимых травм;
- КТ и МРТ, которые позволят более подробно оценить не только состояние позвоночника, но и всех окружающих тканей;
- ЭКГ, благодаря которой удается исключить сердечные заболевания;
- биохимическое и клиническое исследование крови для контроля общего состояния организма;
- УЗИ кровеносных сосудов для оценки кровотока в конечностях и головном мозге при необходимости.
От тщательности проведения диагностики зависит дальнейшая правильность терапии.
Лечение
Первая задача врача – это устранить болевой синдром. Для этого используют препараты нестероидного противовоспалительного ряда, среди которых:
- Диклофенак.
- Нимесил.
- Найз.
- Кетанов и др.
Препараты при легкой форме болезни могут наноситься местно в виде мазей, гелей, кремов. В случае если патология запущенна, придется пить таблетки или делать уколы.
Дополнительно врачи рекомендуют принимать препараты, улучшающие кровоснабжение, а также хондропротекторы. Терапия может корректироваться в зависимости от особенностей пациента.
Важным элементом лечения считается ЛФК при дорсопатии. Без любви к физической культуре болезнь вряд ли удастся полноценно победить, так как одна из ее причин – малоподвижный образ жизни. Упражнения должны подбираться лечащим врачом в зависимости от формы и локализации болезни. В первое время гимнастику рекомендуется выполнять под медицинским контролем.
Дополнительные средства в лечении болезни – это массаж, физиотерапия, мануальная терапия, иглоукалывание.
Осложнения
К осложнениям дорсопатии в первую очередь относят нарушение подвижности в конечностях. Таким пациентам дают инвалидность. Также осложнением может стать хронический, устойчивый к терапии болевой синдром, нарушение мозгового кровообращения, паралич верхних конечностей.
Профилактика

Профилактика дорсопатии не представляет сложностей. В первую очередь людям рекомендуется отказаться от вредных привычек, вести подвижный образ жизни, правильно выбирать мебель при вынужденной сидячей работе. Также рекомендуется своевременно заниматься лечением болезней и травм позвоночника, проходить профилактические врачебные осмотры.
Дорсопатия – заболевание с благоприятным прогнозом, если его лечением заниматься вовремя и в полном объеме. Главное – не пренебрегать своим здоровьем и обратиться к врачу при первых же тревожных симптомах.
Симптомы дорсопатии
Самый частый симптом дорсопатии – боль в спине. Это может быть боль между лопатками, ноющая или острая. Она может ощущаться как межреберная невралгия в груди, постоянная боль в пояснице – люмбалгия или острый болевой прострел в поясничном отделе – люмбаго.
В шейном отделе позвоночника боль (цервикалгия) часто сопровождается нарушением кровоснабжения головного мозга. Отсюда такие симптомы как боли в висках, затылке, скачки давления, обмороки, рябь или мушки в глазах, головокружения. Кислородное голодание мозга со временем приводит к ухудшению памяти, зрения, снижению умственной работоспособности.
Дорсопатия шейного отдела позвоночника проявляется болью в шейно-воротниковой области, под лопаткой, в области сердца (иногда ее принимают за стенокардию). Боль может распространяться на плечо и предплечье с онемением отдельных пальцев руки, физической слабостью кисти.
Мышечные спазмы становятся причиной тугоподвижности, скованности и постоянной боли в спине, шее. При надавливании в области мышечного напряжения боль усиливается. Иногда для этого бывает достаточно прикосновения.
Защемление нервных корешков при дорсопатии вызывает не только боль в нижней, средней или верхней части спины, но и онемение руки, ноги. Дорсопатия шейно-грудного отдела часто проявляется онемением и мышечной слабостью руки. В поясничном отделе она вызывает онемение и слабость ноги, боль в ягодице и ноге.
Симптомы деформирующей и дискогенной дорсопатий всех трех отделов позвоночника имеют общие признаки. Во-первых, они, как правило, имеют односторонний характер – ощущаются в левой или правой половине груди, лопатке, руке или ноге. Во-вторых, они обычно усиливаются при движениях (рук, ног), поворотах (головы, тела).
В случае спондилопатии боль в спине усиливается в состоянии покоя. Это помогает отличить болезнь Бехтерева от остеохондроза.
Диагностика
Дорсопатия — это не причина, а следствие проблем в позвоночнике, поэтому диагностика направлена на выявление источника боли. Первым делом необходимо посетить врача-вертебролога, который расспросит Вас о ваших симптомах, их длительности, интенсивности, а также проведёт неврологический осмотр.
Осмотр поможет определить предполагаемый источник боли, наличие мышечных спазмов, движений и поз, усиливающих или уменьшающих болевую симптоматику. Врач также проверит ваши рефлексы.
В некоторых случаях для уточнения диагноза врач может выписать направление на дополнительные исследования. К дополнительным исследованиям относятся:
- рентгенография. Рентгенография используется для оценки состояния костной ткани при подозрении на спондилез или компрессионный перелом;
- магнитно-резонансная томография (МРТ) или компьютерная томография (КТ). Эти исследования (в особенности МРТ) позволяют диагностировать грыжу межпозвонкового диска, проблемы с костями, мышцами, мягкими тканями, связками и сухожилиями, нервами и кровеносными сосудами;
- сцинтиграфия костей. В редких случаях ваш врач может дать направление на сцинтиграфию костей позвоночника для определения наличия или отсутствия костных опухолей или компрессионного перелома, вызванного остеопорозом;
- исследование нервной проводимости (электромиография или ЭМГ). Это тест измеряет электрические импульсы, исходящие от нервов, а также мышечный ответ на эти импульсы. ЭМГ может подтвердить наличие компрессии нервного корешка из-за грыжи межпозвонкового диска или стеноза позвоночного канала.
Лечение
Как лечить дорсопатию шейного отдела? Терапия нарушения включает в себя:
- Устранение провоцирующего фактора. Это касается случаев, когда нарушение развивается на фоне остеохондроза, туберкулеза или диабета.
- Симптоматическая терапия, направленная на купирование болевых ощущений, характерных для дорсопатии шейного отдела.
- Реабилитационные мероприятия. Основная цель данного этапа лечения – восстановление микроциркуляциии в тканях позвоночника.
- Профилактические мероприятия, направленные на предупреждение обострений нарушения и его тяжелых осложнений.
Медикаментозное лечение шейной дорсопатии
Для облегчения симптоматики дорсопатии пациентам назначаются препараты различных фармакологических групп. Список медикаментов представлен в таблице:
| Фармакологическая группа | Список препаратов | Эффект от применения |
|---|---|---|
| Анальгетики | Анальгин, Кеторолак, Баралгин | Купирование болевых ощущений в области шеи |
| Нестероидные противовоспалительные средства (НПВС) | Нимесулид, Ибупрофен, Мелоксикалм | Уменьшение дискомфортных ощущений. Возникших на фоне воспалительных процессов в области шеи |
| Глюкокортикостероиды | Преднизолон, Гидрокортизон, Дексаметазон | Купировние болей, не устраняющихся при помощи НПВС и анальгетиков |
| Миорелаксанты | Мидокалм, Баклофен, Сирдалуд | Устранение мышечных спазмов |
| Противовоспалительные местного действия | Диклофенак, Финалгон | Уменьшение отечности мягких тканей спины |
| Хондопротекторы | Глюкозамин сульфат, Структум | Скорейшая регенерация поврежденных тканей позвоночника |
| Витаминные комплексы | Пентовит, Неуробекс | Предупреждение повторных обострений патологий позвоночного столба |
Немедикаментозное лечение шейной дорсопатии
Консервативная терапия дополняется вспомогательными мероприятиями, действие которых направлено на ускорение выздоровления пациента и предупреждение обострения шейной дорсопатии. Немедикаментозное лечение включает в себя: физиотерапевтические процедуры, лечебную физкультуру и массаж.
Физиотерпия
Среди физиотерапевтических процедур, предлагаемых больным, следует отметить:
- электрофорез с использованием глюкокортикостероидов – Новокаина или Крипазима;
- импульсные токи для устранения болевых симптомов;
- УВЧ для ускорения обменных процессов в пораженных отделах позвоночника;
- электрическую нейростимуляцию для нормализации проводимости импульсов нервными окончаниями.
Массаж

Фото с сайта neopant.com
Процедура направлена на ускорение микроциркуляции кровообращения в поврежденных тканях. Массаж способствует устранению болевых ощущений при шейной дорсопатии и расслаблению мышечных волокон.
Процедура назначается только после снятия обострения признаков шейной дорсопатии. Выполняет ее мануальный терапевт. Человеку без соответствующего образования доверять выполнение массажа в домашних условиях нельзя.
Лечебная физкультура при шейной дорсопатии
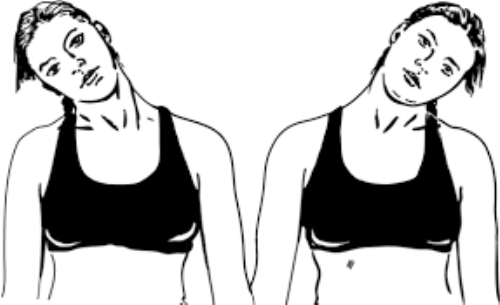
Гимнастика позволяет укрепить мышцы спины и улучшить подвижность позвонков. ЛФК при дорсопатии шейного отдела включает в себя следующие виды упражнений:
- Постепенный подъем плеч при опущенных вниз руках. Положение фиксируют на 15 секунд, а затем возвращаются в исходную позицию.
- Надавливание ладонями на лоб с одновременным опусканием головы вперед.
- Надавливание ладонями на виски с одновременными наклонами головы.
- Плавные повороты головы в правую и левую сторону с медленным возвращением в исходную позицию.
- Прижатие подбородка к груди на 3 секунды.
Каждое из перечисленных упражнений выполняют по 7-10 раз.
Хирургическое лечение шейной дорсопатии
Операция при дорсопатии рекомендуется только в крайних случаях. Показаниями для хирургического вмешательства являются:
- нарушение кровоснабжения головного мозга;
- разрушение дисков позвоночника;
- потеря чувствительности рук.
Основная цель операции – удаление пораженных тканей и их последующее восстановление при помощи медикаментозной терапии и физиотерапевтических процедур.
Лечение дорсопатии
Сильная боль в спине, как правило, исчезает уже после первых лечебных сеансов. Убрать ее нужно для того, чтобы снять рефлекторное мышечное напряжение. Оно создает существенную нагрузку на позвоночник. Мышцы становятся твердыми. Это еще больше затрудняет кровообращение и не дает возможности начать восстановительный процесс.
После снятия боли при дорсопатии у многих пациентов возникает соблазн прекратить лечение. Но врач «Тибета» всегда предупреждает, что если это сделать, то боль обязательно вернется. Дорсопатия – хроническое заболевание. Его нельзя вылечить, не устранив причину возникших проблем в позвоночнике. Нужно запустить естественные процессы заживления и восстановления межпозвоночных дисков.
Если причиной боли стало смещение, подвывих позвонков, то достаточно 1-3 сеансов массажа и мануальной терапии, чтобы их устранить. Но даже в этом случае дополнительные сеансы помогут укрепить мышечный каркас спины.
Если же имеет место дискогенная дорсопатия, остеохондроз, искривление позвоночника или воспалительное заболевание межпозвоночных суставов, потребуется комплексный курс.
Например, при межпозвоночной грыже он будет включать 11-15 сеансов. Через полгода будет проведен повторный курс. Это небыстрый процесс, но это лучше чем операция. Тем более что такое лечение устраняет причину образования грыжи. А значит оно снижает риск образования новых грыж, чего не делает операция.
Воспалительные заболевания позвоночника также требуют времени. Но это практически единственный способ избежать инвалидности.
Лечение патологии
На основании результатов диагностики заболевания врач назначает лечение. Терапия носит комплексный характер и может включать:
- Ношение корсета – за счет коррекции ортопедического типа можно обеспечить нахождение позвоночника в нужном положении, устранив риски смещения.
- Медикаментозное воздействие. Благодаря применению инъекционных растворов НПВПС, например, Мелоксикама, Ксефокама, Диклофенака, появляется возможность убрать боли в остром проявлении. Если эти средства оказываются неэффективными, то задействуются глюкокортикостероидные блокады с применением Дипроспана или Триамцинолоном. Возможны и блокады с анестетиком – Новокаином, Лидокаином. Против умеренных болей прописываются НПВС в таблетках – Кеторол, Найз, Нурофен. Для слабых болей и дискомфорта подойдут мази или гели – Вольтарен, Фастум, Долгит.
- Физиотерапевтические процедуры. В курс лечения можно включить магнитотерапию, УВЧ, лазеротерапию, ударноволновое и ультрафиолетовое воздействие. Для патологии острого или подострого периода подойдет воздействие в виде электрофореза, ультрафонофореза с глюкортикостероидными препаратами, анестетиком, витамином В, хондропротекторными средствами.
- ЛФК может назначаться только после купирования болей острого типа. Этот метод помогает восстановить кровоток, укрепить мышечные структуры, активизировать восстановление пораженных участков.
- Массажные процедуры, представленные акупунктурным, вакуумным соединительнотканным, сегментированным воздействием. Благодаря классическому массажу можно укрепить мышечный каркас и избавиться от спазмов.
- Посещение мануального терапевта, который после изучения данных обследования и проведенной пальпации сможет вправить диск, вытянуть мышцы, чтобы увеличить межпозвонковый промежуток.
Когда медикаментозная терапия оказывается безрезультатной, то назначается хирургическое вмешательство. Показанием к нему будут осложнения патологии, интенсивное ее развитие. В ходе вмешательства производится декомпрессия позвоночного канала или удаление грыжи. Применяются методы ламинэктомии, дискэктомии, микродискэктомии.