Остеома: симптомы, лечение и диагностика
Содержание:
Этиология и виды челюстно-лицевой болезни
Для патологии характерен сравнительно медленный рост. Она не проявляется годами. Часто спонтанно обнаруживается на рентгене, проводимом при других заболеваниях.
Остеомы любой локализации представлены следующими видами:
- Компактная опухоль держится на челюсти при помощи ножки или широкого основания.
- Трубчатое новообразование представлено в виде шара. По структуре идентично с челюстью.
- Внутрикостная патология обозначена чёткими контурами. Хорошо отличается от здоровой костной ткани.
Ученые выясняют истинные причины возникновения остеомы нижней челюсти. Среди стоматологов принято считать, что опухоль возникает на фоне единичной травмы или хронической патологии. К постоянным процессам относятся:
- Челюстной ушиб;
- Механические повреждения слизистого слоя рта;
- Запущенный кариес;
- Камни на зубах;
- Некачественно установленные пломбы, протезы или коронки.
Стоматологи обнаружили связь остеомы с воспалениями хронического типа, к примеру:
- Периодонтитом;
- Челюстным остеомиелитом;
- Синуситом;
- Актиномикозом.
Узел может развиваться из-за содержания в верхнечелюстных пазухах кусочков пломбы, осколков корней и т.д.
К внешним влияющим факторам относят:
- Курение;
- Повышенный радиационный фон;
- Травмы зубов при ударе.
Методы диагностирования
Диагностирование остеоид-остеомы является весьма сложным процессом. Часто для выявления заболевания нужно комплексно изучить все симптомы.
Затрудняет точное диагностирование иррадиирущий характер болей. Неприятные ощущения могут распространяться на различные части тела.
Пациенты также жалуются на боли за пределами пораженных участков. Это симулирует диагностику других заболеваний и ошибки при выборе методов лечения.
Наиболее точное диагностирование способен провести только специалист. Опытные врачи пальпацией больного места обнаруживают патологию даже на начальных стадиях ее развития. Но предположения нужно подтверждать при помощи различных способов диагностирования.

Клинические способы
Больные остеоид-остеомой жалуются на резкие боли ноющего характера. Болезненные ощущения не проходят даже в состоянии покоя. Многие пациенты лишаются сна.
Во многих случаях при поражении костей удается обнаружить незначительную припухлость мягких тканей в области очага заболевания. Появляется локальное покраснение. Повышается температура кожного покрова вблизи от гнезда патологии. В отдельных случаях может повышаться температура тела.
Изнуряющие боли, заметная припухлость нарушают привычные функции конечностей. Атрофия мягких тканей становится заметной на глаз.
Рентгенологические способы
Главная задача применения рентгенологической методики сводится к выявлению очагов остеоид-остеомы. При наличии симптомов заболевания выполняют рентгенографию пораженных сегментов.
Гнездо опухоли разрежает костные ткани. Они легко пропускают рентгеновские лучи. На снимках появляются очаги просветления округлой или овальной формы. Внутри очага поражения просматриваются плотные костные элементы.
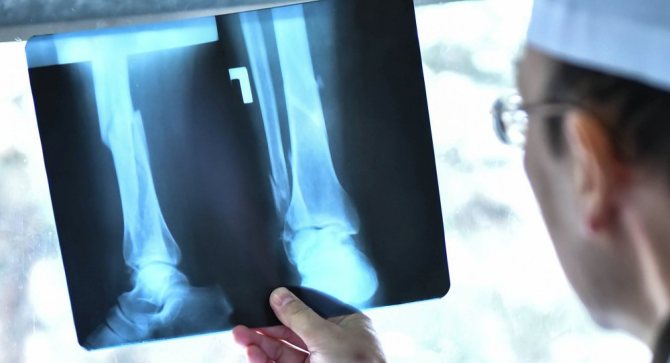
Для более точного диагностирования делают рентгенограммы в различных ракурсах. Используют лучи повышенной жесткости. В отдельных случаях целесообразно применять томографию.
Цитологические способы
Применение цитологических методов помогает обнаружить одноядерные клетки, сходные с остеобластами. Находятся такие клетки в элементах крови или межуточном розоватом веществе.
Ядра клеток типа остеобластов выглядят довольно крупными. Располагаются иногда эксцентрично. Клиническая практика знает случаи, когда в ядрах отмечалось 1 – 2 ядрышка.
Значительное выражение получает полиморфизм одноядерных клеток. Вместе с ними обнаруживаются многоядерные гигантские клетки по типу остеокластов. Характеризуются контурированными границами. Признаком остеоид-остеомы является меньшая численность ядер (от 3 до 6).
Характеристика заболевания
Опухоль редко рецидивирует, но при неправильно проведенной операции может вырасти снова. Это обусловлено лишь частичным удалением образования
В ходе операции важно проследить за отсутствием хотя бы малой доли остеомы. Симптомы образования могут быть схожи с признаками артрита, поэтому поставить диагноз можно только после комплексного обследования
Остеома может образовываться на разных костных структурах, бедренная кость — это не единственное место локализации. Иногда подобный патологический процесс обнаруживается у детей от 5 лет и старше. При этом удаляют образование не всегда, так как в этом возрасте оно практически не растет.
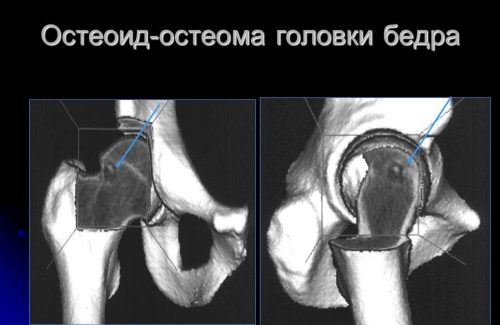
Когда патология протекает без особенностей и не вызывает симптоматики, то удаление откладывается на неопределенный срок. Опухоль чаще возникает у мужчин, чем у женщин. Чем обусловлена эта особенность, до сегодняшнего дня неизвестно.
Иногда встречаются множественные образования. Это обуславливается наследственным фактором. Чаще всего ближайшие родственники тоже страдают множественными наростами на костной ткани.
 Опухоль может варьироваться и в зависимости от ее типа. Она образуется как из костной, так и из соединительной ткани. На ощупь (если образование наружное) остеома плотная. Она не имеет шероховатой поверхности, но чаще гладкая.
Опухоль может варьироваться и в зависимости от ее типа. Она образуется как из костной, так и из соединительной ткани. На ощупь (если образование наружное) остеома плотная. Она не имеет шероховатой поверхности, но чаще гладкая.
Встречаются и такие виды образования, которые имеют в своей структуре сосуды. Наиболее распространено заболевание среди подростков. Медикаментозная терапия при наличии данной патологии не предусматривается. Однако такой группе пациентов не рекомендуется употреблять препараты кальция без предварительной консультации с врачом
Важно исключить застойные явления в тазобедренном суставе. Для этого рекомендуется заниматься лечебной физкультурой под наблюдением специалиста
Лечебные мероприятия
Лечение остеомы бедренной кости проводится преимущественно оперативным путем. Удаление опухоли помогает успешно избавиться от патологии, снизить до минимума риск повторного ее возникновения. После хирургического вмешательства пациенту понадобится пройти реабилитационный период.
Если остеома была небольшой, то лечение операцией может не назначаться. В этом случае больному требуется регулярно посещать доктора для проверки динамики развития заболевания. Если опухоль приобретает большой размер, мешает костным тканям, то назначают хирургию.

Применяют при остеоме в области бедренной кости и такой метод лечения как выпаривание. Проводится оно с помощью лазерного луча. Облучение обжигает опухолевые клетки, уничтожая их. Данный способ терапии считается наиболее безопасным, потому что не вызывает кровотечение, снижает риск проникновения инфекции, не оставляет шрамов. Также после лазерного лечения не требуется долгий восстановительный период.
Консервативная терапия при остеоме не применяется. Использование лекарственных препаратов возможно только для устранения неприятной симптоматики. Народные методы также не лечат образование, но могут применяться при реабилитации больного после оперативного вмешательства.
Признаки патологии
На начальном этапе патологии ярких признаков нет. Образование может прощупываться, но боли нет. Остеома может болеть при расположении в суставах рук и ног.
Локализация узелков в зоне черепа сопровождается следующими симптомами:
- Приступообразные головные боли;
- Мышечные судороги;
- Внутричерепное давление принимает терминальные показатели;
- Наблюдается гормональный дисбаланс;
- Присутствуют проблемы с памятью и концентрацией внимания.
Образование в челюсти характеризуется следующими признаками:
- Визуальная деформация;
- Проблемы с пережевыванием пищи;
- Сильные боли.
Патология в берцовой кости сопровождается заметной хромотой, в позвоночнике – искривлением.
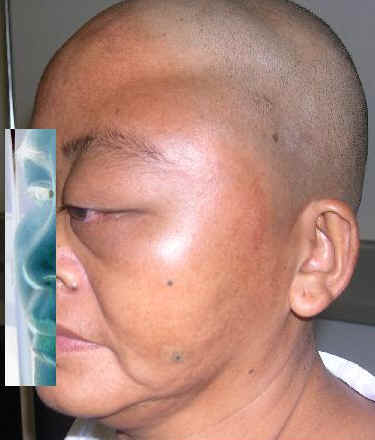 Остеома кости в области глаза
Остеома кости в области глаза
Поражение глазной орбиты определяется:
- Глазное яблоко выступает за глазницу;
- Снижается подвижность глазного яблока;
- Веки разной формы;
- Смещение зрачка и разница в размерах;
- Снижается зрение.
Симптомы характеризуются местом локализации и размером образования. Выявление на ранней стадии позволяет избавиться от неприятных последствий болезни.
Локализация и симптомы
Этот вид опухолевого новообразования может появиться:
- в лобных, гайморовых или клиновидных пазухах;
- на плоских костях черепа;
- на плечевых, больших берцовых и бедренных костях.
Это новообразование расползается на костях скелета.
Обычно остеома представляет собой единичную опухоль, но бывают случаи и множественных новообразований.
Берцовая кость
Остеома большеберцовой кости бывает различной как по виду, так и по структуре. По составу остеома может быть твердой, губчатой или комбинированной (мозговидной). В большинстве случаев новообразование имеет твердую форму (опухоль плотная, как слоновая кость) и не имеет в своей структуре клеток костного мозга.
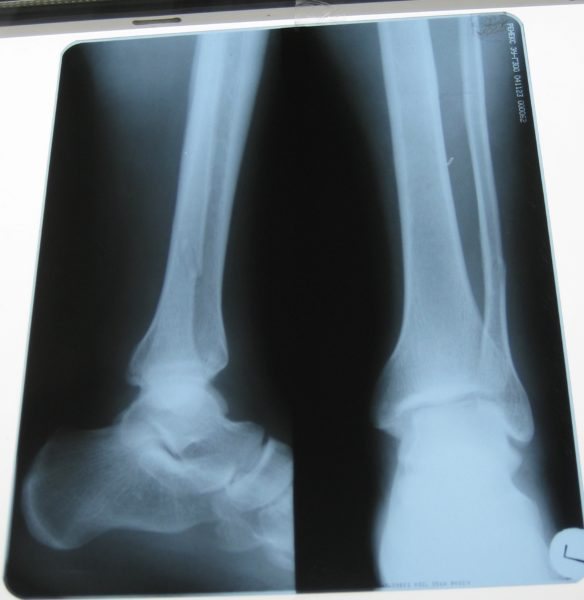
Рентгеновский снимок берцовой кости
Первое место прочно удерживает остеома бедренной кости, на третьем месте – остеома плечевой кости. Так как это – доброкачественный вид опухоли, метастаз практически не бывает.
Однако, в процессе роста этого новообразования оно может давить на соседние анатомические области организма. Это может спровоцировать нарушения их работы, такие, как ухудшение зрения и даже припадки (похожие на эпилептические).
Симптомы остеоид-остеомы бедренной кости могут быть разными в зависимости от того, где именно располагается заболевание. В любом случае на ранних стадиях опухоль себя не проявляет. Бессимптомное течение болезни может длиться долго, потому что остеома медленно растет.
С ростом новообразование начинает давить на окружающие ткани, вызывая разные клинические проявления. Симптоматика зависит от локализации патологического очага. Если опухоль располагается на поверхности кости, то со временем ее становится видно, можно легко прощупать руками.
Если остеома поражает кости внутри черепной коробки, то она начинает давить на головной мозг, зрительные и слуховые органы. В результате этого возможны следующие проявления:
- Головные боли.
- Ухудшение памяти.
- Повышение внутричерепного давления.
- Снижение зрения и слуха.
- Приступы головокружения.
Если новообразование располагается рядом со зрительными органами, то она способна вызвать следующие нарушения:
- Снижение остроты зрения.
- Опущение верхнего века.
- Выпячивание глазных яблок.
- Нарушение величины зрачков.
- Раздвоение в глазах.
Если остеома поражает кости нижних или верхних конечностей, то она не проявляется множеством симптомов, потому что рядом нет органов. Чаще всего у пациента наблюдаются только болевые ощущения вследствие давления на нервные окончания.
При опухоли в ребрах и позвоночнике возможно негативное влияние на органы, расположенные рядом. В связи с этим, возникают боли, трудности с дыханием, кашель, сбои пищеварения и другие нарушения.
Прогноз
Прогноз после иссечения остеомы бедренной кости всегда благоприятный. Если такое случается, то рецидив обычно вызван неполным удалением новообразования.
Что такое костный экзостоз (гиперпластическая остеогенная опухоль) подробнее в этом ролике:
Остеома бедра — остеогенная опухоль с прогрессирующим течением, может приводить к инвалидизации из-за нарушения иннервации конечностей, атрофии тканей, нейротрофическим нарушениям. При избыточной перегрузке сустава повышается риск развития артрозов, дегенерации тканей, нарушения подвижности.
О применении протеолитических ферментов читайте в этой нашей статье.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования
Обратите внимание, что цифры в скобках (, и т. д.) являются интерактивными ссылками на такие исследования
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Доброкачественный опухолевый процесс, который развивается в костной ткани, называется остеома кости. Эта опухоль растет медленно, в ходе её роста рядом расположенные ткани раздвигаются, прорастания в них не происходит. Остеома не способна давать метастазы, может вырастать до больших размеров и часто имеет своеобразную капсулу.
Как правило, остеома кости хорошо поддается лечению, исход которого можно причислить к разряду благоприятных.
, , , , , , ,
Диагностика
Специалист может назначать пациенту рентгенографию, с помощью которой удается распознать опухоль, а также выявить, где она находится, определить точные размеры. Для уточнения диагноза больному требуется компьютерная томография и биопсия. Биоматериал уплотнения извлекается оперативным вмешательством либо методом пункции.
На основании лабораторного исследования определяется стадия и степень поражения.
Также в ходе обследования могут понадобиться дополнительные диагностические мероприятия:
- МРТ – помогающая выявить разновидность костного образования;
- Риноскопия носа, выполняемая с помощью специального зеркального прибора;
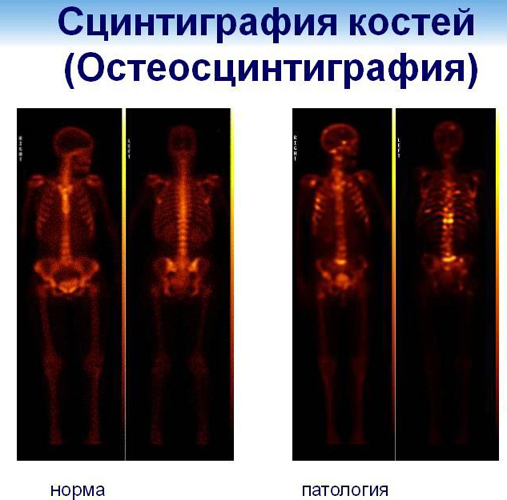
- Сцинтиграфия костей, позволяющая изучить тканевые структуры изотопными потоками.
Симптомы

Течение костных опухолей почти всегда благоприятное, что обусловлено медленным развитием. При достижении определённых размеров, новообразование стабилизируется, не растёт.
В зависимости от локализации и размера остеомы пациенты могут жаловаться на различные симптомы, которые чаще указывают на иное заболевание. Например, при расположении крупной остеомы близ головки бедренной кости провоцируют нарушение подвижности, компрессии нервных корешков и снижение чувствительности нижней конечности.
Клинические проявления чаще связаны именно с компрессией опухолью нервно-сосудистых структур в области нижней трети бедра, крупных тазовых артерий, большеберцового нерва и бедренного нерва.
Болезненность и парестезия
Появление боли или незначительное онемение (постоянное или эпизодическое) возникает по мере роста новообразования, однако практически никогда не зависит от размеров остеомы. Боль немного стихает во время ходьбы или ночью, трудно купируется обезболивающими препаратами местного и перорального применения.
Болезненность становится всё интенсивнее, особенно при прилежании к крупным нервным структурам. Иногда при определённом положении сустава боль может выстреливать импульсами. Пациенты замечают частое онемение всей конечности.
Симптомы парестезии отмечаются следующими проявлениями:
- колющие мурашки на коже;
- покалывания;
- попеременное снижение чувствительности.
Деформации
Изменение рельефа кости связано с крупными опухолями или остеомами, локализованными в области сочленения бедра с тазовой костью. Клинически такие опухоли сопровождаются деформацией мягких тканей, их выпячиванием.
По типу течения напоминает деформирующий артрит, однако при пальпации выпячиваний отсутствует болезненность, кожные покровы не пигментированы. С годами такое выпячивание окостеневает, становится плотным.
Функциональные расстройства
Функциональные нарушения возникают при локализации остеогенных наростов на головке или шейке бедренной кости. По ходу формируется ступенчатое движение — в момент определённых движений амплитуда вращения конечности смещается, а обратное возвращение осуществляется через ступень, как бы против препятствия.
В момент смещения происходит трение остеомы о место сочленения бедра и тазовых костей. Остеома шейки бедра со временем приводит к истончению суставов и развитию остеоартрозов, артрозов, воспалению.
Если опухоль расположена рядом с крупными сухожилиями, то боли и другие неприятные ощущения возникают в момент сокращения. Ситуация обязывает больного особенно щадить ногу при ходьбе, вынужденно хромать. При длительном искажении походки развивается нейротрофическая недостаточность с последующей атрофией соединительной ткани.
Другие болезни
-
Анкилозирующий спондилоартрит
-
Аортоартериит неспецифический
-
Артрит аллергический
-
Артроз
-
Асептический некроз головки бедра
-
Болезнь Бехтерева
-
Болезнь Шляттера
-
Бурсит
-
Вальгусная деформация стоп
-
Воронкообразная деформация грудной клетки
-
Врожденная косолапость
-
Врожденная косорукость
-
Врожденная кривошея
-
Врожденный вывих бедра
-
Деформирующий артроз
-
Дисплазия тазобедренного сустава
-
Килевидная деформация грудной клетки
-
Контрактура Дюпюитрена
-
Контрактура сустава
-
Ладьевидная деформация грудной клетки
-
Лигаментит
-
Ложный сустав
-
Люмбализация
-
Миозит
-
Молоткообразный палец
-
Нарушение осанки
-
Недоразвитие большого пальца
-
Незаращение позвонка
-
Остеобластокластома
-
Остеома
-
Остеопороз
-
Остеофит
-
Паралич Эрба-Дюшена
-
Полая стопа
-
Полидактилия
-
Поперечно распластанная стопа
-
Продольное плоскостопие
-
Пяточная шпора
-
Синдактилия
-
Синдром щелкающего пальца
-
Сколиоз
-
Скрытая спинобифида
-
Спондилолиз
-
Спондилолистез
-
Стенозирующий лигаментит
-
Тендит
-
Эпикондилит
Лучевая диагностика
Рентгеносемиотика
Рентгепрозрачная остеоид-остеома нередко не дифференцируется на фоне перифокального склероза. В измененном сегменте часто имеется сколиоз с вершиной дуги, ориентированной в сторону, противоположную опухоли.
КТ-семиотика
КТ с контрастным усилением. Степень накопления контрастного препарата опухолью вариабельна: очаг контрастного усиления может не дифференцироваться на фоне окружающей костной ткани.
КТ с костным алгоритмом реконструкции. Центральный нидус: может содержать обызвествления; в подавляющем большинстве случаев является рентгенопрозрачным; склеротический тип нидуса при остеоид-остеомах встречается редко. Вокруг нидуса присутствует обширная зона остеоклероза. В ряде случаев при остеоид-остеоме развивается сопутствующая периостальная реакция, чаще в виде линейного периостита. Остеома может сопровождаться плевральным выпотом. В прилежащих ребрах и позвонках нередко формируются зоны остеосклероза и линейного периостита. При остеоид-остеомах описаны случая окостенений желтых связок в смежных сегментах.
МРТ-семиотика
Т1. Нидус характеризуется гипо- или изоинтенсивным МР-сигналом. Зона реактивного отека демонстрирует сигнал пониженной интенсивности. Процесс часто сопровождается утолщением кортикального слоя позвонка. При локализации опухоли в грудном отделе позвоночника нередко наблюдается сопутствующее утолщение плевры с формированием плеврального выпота.
Т2. Сигнал от нидуса опухоли варьирует от гипо- до гиперинтенсивного. Перифокальная зона повышения интенсивности МР-сигнала (отек) развивается в качестве реакции костного мозга на повышенный выброс простагландинов: зона перифокальной реакции по размерам существенно превосходит размеры нидуса и может распространяться на прилежащие позвонки, ребра и глубокие мышцы спины; за счет выраженных реактивных изменений при остеиод-остеомах нередко устанавливается ошибочный диагноз инфекционного или злокачественного процесса.
Т1 с контрастным усилением. Контрастное усиление увеличивает чувствительность исследования. Нидус, как правило, быстро накапливает контрастный препарат, что особенно хорошо видно при динамическом контрастировании. Зона периферических реактивных изменений накапливает контрастный препарат медленнее, чем нидус. Выполнение динамического контрастирования усиления при МРТ позволяет достичь тех же диагностических показателей в выявлении остеоид-остеом, что и КТ. Между тем быстрое контрастирование зоны реактивного отека может маскировать нидус, сигнал которого не отличается от сигнала желтого костного мозга. Выполнение исследования с динамическим контрастированием прицельно в том или ином сегменте возможно только в случае, если диагноз заподозрен предварительно.
По данным литературы, при МРТ остеоид-остеомы нередко не выявляются. Образование может не визуализироваться по причине малых размеров: в том числе за счет косой ориентации дорзальных элементов позвонка; за счет эффекта объемного усреднения; оптимизировать визуализацию позволяет исследование с получением тонких срезов (3,0-3,5 мм); при исследовании требуется получение изображений в аксиальной, сагиттальной и фронтальной плоскости. За счет выраженной зоны реактивных изменений вокруг нидуса при остеоид-остеомах нередко устанавливается ошибочный диагноз инфекционного или злокачественного процесса.
Данные радионуклидных методов
Сцинтиграфия скелета с Тс-99m MDP: положительный результат во все фазы исследования.
Лечение и реабилитация
При обнаружении остеогенных опухолей огромное значение в выборе тактики лечения играет течение болезни. Если заболевание не сопровождается характерными признаками, не отягчает качество жизни и не нарушает функциональность нижних конечностей, то возможна выжидательная тактика с периодическим наблюдением пациента.
Если же остеомы проявляются клинически, то требуется хирургическая операция. Никакие альтернативные неинвазивные методы лечения в данном случае неэффективны. Медикаментозная терапия носит исключительно симптоматический характер, а также применяется после хирургического вмешательства для предупреждения осложнений.
Подготовка
Подготовка включает комплекс диагностических обследований и некоторых клинических тестов. За несколько суток до операции проводят консультацию с анестезиологом по поводу аллергии на медикаментозные препараты. Дополнительно назначают ЭКГ или ЭХОКГ, рентген грудной клетки.
При осложнённой истории болезни потребуются консультации некоторых профильных специалистов: нефрологов, урологов, кардиологов, пульмонологов и других.
Операция
Пациента располагают на операционном столе, фиксируют конечности, применяют общий наркоз.
Существует несколько способов удаления внутрикостных опухолей:
- Полостная операция. Традиционный метод, когда делается разрез кожи, подкожно-жировой клетчатки в области предполагаемой опухоли. Далее кость обнажается, просверливается несколько отверстий, после чего нарост удаляют долотом. В некоторых случаях удаляют кость целиком или её часть. При высверливании в пустоту вставляют титановую пластину. Если была удалена кость, то проводят её протезирование. Радикальный метод применяют при крупных или множественных остеогенных опухолях, при значительном ухудшении состояния пациента за счёт остеомы. Полученные образцы отправляют для гистологического исследования.
- Радиочастотная абляция. Щадящий метод удаления остеогенной опухоли, способный полностью разрушить изменённые клетки в пределах здоровых тканей. Специальный датчик вводят к очагу нароста, нагревают и удаляют новообразование. Метод достаточно дорогой, доступен не каждому медицинскому учреждению. Применяется при остеомах незначительного размера.
Вне зависимости от выбора метода, пациентам рекомендуется соблюдать все врачебные рекомендации во избежание вторичных осложнений.
Возможные осложнения
Постоперационные осложнения — появление вторичных симптомов, указывающих на присоединение инфекционно-воспалительных процессов, повреждение тканей и сосудисто-нервных структур.
При правильном проведении риски осложнений крайне низкие. Много зависит и от самого пациента — при соблюдении всех врачебных рекомендаций снижает риск вторичных осложнений.
Реабилитационный период после вмешательства длительный.
Нормальными считаются:
- тянущие боли в бедре, усиливающиеся при хождении;
- головные боли;
- отёчность и покраснение.
Рекомендации после вмешательства
После хирургического вмешательства рекомендуется соблюдать охранительный постельный режим. Для фиксации конечности и снижения нагрузки на большеберцовую кость носят специальные бандажи.
Дополнительными рекомендациями являются:
- Регулярная обработка раневой поверхности антисептиками;
- Исключение физической нагрузки, но сохранение подвижности сустава (ходьба по дому);
- Приём назначенных медицинских препаратов;
- Введение в рацион кальция, белка.
Общая продолжительность восстановления зависит от объёма операции. При полостном вмешательстве восстановление достигает 2-4 месяцев. При небольшом объёме — всего 21 день.
Диагностика опухоли кости
Врач проводит осмотр, собирает анамнез, назначает лабораторные исследования биологических жидкостей. Иногда рекомендуют провёсти анализы на онкомаркеры.
При опухоли кости в крови обнаруживается повышенное содержание кальция, фосфатазы, аутоантител, сиаловых кислот. Снижается количество белковых компонентов в плазме, уровень железа и гемоглобина в крови, лейкоцитов, отмечается цитопения. Характерно увеличение СОЭ – скорости оседания эритроцитов.
Проводят рентгенологическое исследование больной конечности. При необходимости назначают проведение КТ (компьютерной томографии), ангиографии или томографии.
Сцинтиграфия – наиболее информативный метод. С помощью него можно узнать степень развития онкологического процесса в настоящий момент. Далее проводят аспирационную, открытую или трепаническую биопсию. Изъятие участка опухоли проводят с целью подбора подходящего метода лечения. После биопсии проводят гистологическое и цитологическое исследование. Могут назначить рентген лёгких и УЗИ органов брюшной полости.
Для диагностики опухоли применяют радиоизотопное исследование, цитологическое исследование, магниторезонансную или позитронно-эмиссионную томографию.
Диагностические признаки костной опухоли следующие:
- выраженная деструкция костной ткани;
- специфическая реакция надкостницы – она принимает вид козырька;
- прорастание новообразования в ткань соседнего органа.
Специалисты определяют анатомию образования, его параметры, а также степень развития заболевания. Назначают рентген лёгких и УЗИ желудка, печени, селезёнки, кишечника.
В целом вметоды отличаются положительными характеристиками: точностью, чувствительностью, специфичностью.