Об особенностях течения, лечения и профилактики детского реактивного артрита рассказывает врач-педиатр, к.м.н
Содержание:
Реактивный артрит у детей
Когда после перенесённого инфекционного заболевания возникает патология воспалительного характера, сопровождающаяся поражением крупных и мелких суставов, говорят о развитии реактивного артрита (РеА). Обычно страдают нижние конечности. Болезнь диагностируется у 80-90 детей из 100 тысяч, причём в медицинской помощи намного чаще нуждаются мальчики.
Как показывает практика:
- в дошкольном возрасте преимущественно поражается тазобедренный сустав;
- у ребёнка постарше — голеностоп и колено.
Причины
Главный фактор, из-за которого реактивный артрит развивается у ребёнка, — аномальная реакция иммунной системы на активность инфекционных агентов. На внедрение болезнетворных микроорганизмов организм отвечает усиленной выработкой антител. В некоторых случаях возникают сбои, и иммунитет перестаёт различать свои и чужие клетки. Так в суставных тканях формируется воспалительный процесс, и они начинают разрушаться.
Немаловажное значение имеет скорость распространения инфекции. Её стремительное прогрессирование ослабляет иммунную систему и повышает риск реактивного артрита
Причина появления заболевания кроется в инфицировании:
- мочеполовой системы;
- желудочно-кишечного тракта;
- дыхательных органов.
Подобные болезни вызываются:
- хламидиями;
- гонококками;
- микоплазмой;
- сальмонеллами;
- шигеллами;
- иерсиниями;
- кампилобактериями.
Нельзя исключать наследственную предрасположенность к реактивному артриту. У 85% пациентов отмечается носительство антигена HLA-B27, что в разы увеличивает вероятность патологии.
Симптомы
Развитие заболевания у детей имеет некоторые особенности. Как правило, суставным изменениям предшествовали ОРВИ, расстройство кишечника или проблемы с мочеиспусканием. На ранней стадии болезнь легко спутать с простудой или аллергической реакцией.
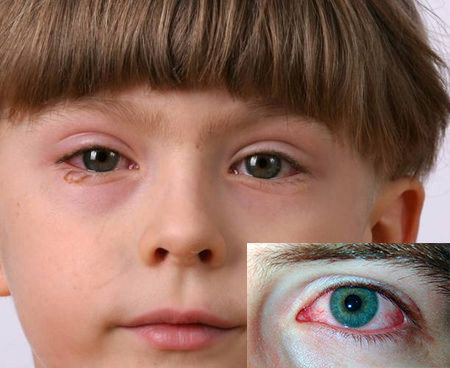
Классическим проявлением патологии считается синдром Рейтера, включающий в себя воспаления:
- суставов (артрит);
- слизистой глаза (конъюнктивит);
- мочеиспускательного канала (уретрита).
РеА отличается чередованием периодов обострения и ремиссии. Конъюнктивит при грамотном лечении быстро отступает, однако, не исключается рецидив. При уретрите у мальчиков зачастую воспаляется крайняя плоть, а девочки страдают от цистита и вульвовагинита.
Реактивный артрит заявляет о себе через 1-4 недели после инфекционного заражения и отличается острым течением. Обычно поражёнными оказываются колено, голеностоп, пояснично-крестцовая зона и большой палец стопы. Реже воспалительный процесс распространяется на мелкие суставы верхних конечностей. Пальцы краснеют, становятся одутловатыми, напоминая по форме сосиски, как показано на фото в интернете.
Поскольку двигательная активность не вызывает болей, внимательные родители смогут распознать наличие артрита у детей по отёчностям. При лёгком течении любые жалобы на ухудшения самочувствия могут отсутствовать.
Если ребёнок предрасположен к аллергическим проявлениям, симптоматика бывает ярко выраженной и включает в себя:
- рост температурных показателей;
- обширное поражение суставов;
- интенсивный болевой синдром и отёки;
- рвоту и расстройство стула (при вовлечении в процесс ЖКТ).
Тяжело протекающая болезнь может негативно влиять на работу сердечной мышцы, вследствие чего состояние пациента становится крайне опасным.
Воспалительный процесс носит асимметричный характер, что отличает реактивный артрит от ревматоидного. Если поражается сустав ноги, ребёнок начинает прихрамывать. В проблемной области кожные покровы краснеют и припухают, отмечается местное увеличение температуры. Иногда на слизистой рта образовываются язвочки, а кожа покрывается псориазоподобной сыпью.
Длительное прогрессирование патологии приводит к негативным изменениям в шейном и поясничном отделах хребта.
Помимо перечисленных симптомов, возможно появление:
- увеличенных лимфоузлов в зоне паха;
- аортальной недостаточности;
- плеврита;
- гломерулонефрита;
- проблем с аппетитом;
- лихорадки;
- сильной утомляемости.
Последствием продолжительного течения артрита является его переход в хроническую форму.
Диагностика
Существует система подсчета очков для диагностики реактивного артрита. В этой системе наличие 2 или более из следующих пунктов (1, из которых должен относиться к состоянию опорно-двигательной системы ребёнка) позволит установить диагноз:
- асимметричный олигоартрит, преимущественно нижних конечностей;
- воспалительный процесс в пальцах, боль в пальцах ног или пятке;
- острая диарея в течение 1 месяца после начала артрита;
- конъюнктивит или ирит (воспаление радужной оболочки глаза);
- уретрит.
Для подтверждения наличия воспаления в организме будет полезен анализ крови, в частности обращают внимание на скорость оседания эритроцитов, которая в острой фазе обычно заметно повышается, но позже возвращается к эталонному диапазону, когда воспаление стихает. Ревматоидный фактор, присутствующий обычно при ревматоидном артрите у детей, отрицателен при реактивном артрите
Рентгенография позвоночника или прочих суставов поможет обнаружить характерные воспалительные изменения в этих областях, но обычно до тех пор, пока патология не достигнет поздней стадии. Иногда есть области нетипичных кальцификаций в точках, где сухожилия крепятся к костям, указывая на раннее воспаление в этих местах. Пациенты с воспалением глаз могут потребовать офтальмологической оценки для документирования степени воспаления в радужной оболочке.
Для выявления присутствия инфекций в кишечнике может быть выполнено культивирование стула. Аналогичным образом, анализ и культивирование мочи бывают необходимы для обнаружения бактериальной инфекции в мочевом тракте. Хламидии следует искать в каждом случае реактивного артрита.

Иногда нужно исследовать жидкость воспаленного сустава. Суставная жидкость будет исследована на лейкоциты и бактерии (для проверки на наличие инфекции).
Диагностика начинается со сбора жалоб и физикального осмотра. Существуют так называемые большие и малые критерии артрита.
| Критерии | Признаки |
| Большие | a) со стороны суставов:
· асимметричность; · вовлечение одного или двух, трёх суставов; · поражение нижних конечностей. b) Наличие в анамнезе инфекции (срок от 3 дней до 6 недель до появления артрита): · кишечная (диарея суток) · мочеполовая (нарушение мочеиспускания). |
| Малые | Лабораторные изменения:
· хламидии в мазках; · наличие кишечных бактерий при посеве кала. Хроническая инфекция (положительная ПЦР на хламидий). |
Диагноз считается установленным при наличии 2 больших и одного малого критериев.
Лабораторная
Схема обязательных диагностических исследований для подтверждения артрита:
- ОАК с воспалительными изменениями – повышенные лейкоциты и СОЭ.
- ОАМ – либо в пределах нормы, либо незначительное воспаление (лейкоцитурия, наличие белка).
- БХ – как дифференциальная диагностика с ревматоидным артритом, подагрой (СРБ, белок, мочевина).
- Бактериологическое исследование синовиальной жидкости при пункции сустава (возможность найти возбудителя).
- Бактериологическое исследование кала – на наличие патогенных штаммов.
- ПЦР (исследование крови) на наличие ДНК или РНК возбудителя.
- Иммунологические методы — IgG, IgM — с целью выявления недавно или отдалённо — в течение последних 3 недель — перенесённой инфекции.
 Пациенту обязательно нужно сдать кровь на анализ
Пациенту обязательно нужно сдать кровь на анализ
Инструментальная
Используют как дополнение к лабораторным методам и клинике. Специфичных инструментальных исследований для реактивного артрита нет. Схема диагностик включает:
- Рентгенологическое обследование — признаки разрушения костных структур, сужения суставных щелей.
- УЗИ суставов.
 Проведение УЗИ суставов
Проведение УЗИ суставов
При данной форме артрита сердце поражается редко. При необходимости могут быть назначены ЭКГ и УЗИ сердца.
Меры профилактики
Среди профилактических мероприятий врачи советуют обратить внимание на следующие:
- своевременное лечение инфекционных заболеваний;
- предварительное обследование женщин до планируемого зачатия для возможного обнаружения хламидиоза;
- вакцинацию и устранение болезней у домашних питомцев;
- соблюдение детьми правил личной гигиены;
- организацию сбалансированного питательного рациона;
- регулярное посещение дантиста и санацию ротовой полости;
- достаточную двигательную активность и полноценный сон.
С подростком обязательно следует поговорить об опасности незащищённых половых контактов, рассказывая при этом о методах контрацепции.
Если малыш является носителем гена HLA-B27, желательно повременить с путешествиями до его взросления. В таком возрасте риск РеА и серьёзных последствий возрастает в разы.
Доктор Комаровский постоянно напоминает о пользе закаливания детей. В своём видео он говорит, что лучшая профилактика артритов — регулярное проветривание и увлажнение помещения, гуляние босяком, купание в прохладной воде. А также он отмечает особенность подросткового периода: когда организм ребёнка интенсивно растёт, могут беспокоить суставные боли, которые ничего общего с реактивным артритом не имеют.
На форуме Комаровского, посвящённому обсуждению детских болезней, родители постоянно спрашивают совета по поводу способов лечения и оставляют отзыв о прохождении терапии.
Как правильно лечиться
При появлении жалоб на боли в суставах следует немедленно обратиться к врачу. Только специалист сможет поставить точный диагноз, так как в этом случае приходится дифференцировать реактивный артрит с более серьезными заболеваниями. Самостоятельное лечение может привести к тому, что болезнь будет протекать тяжелее и дольше.
Антибактериальная терапия
Поскольку причиной заболевания является инфекционный агент, необходимо принимать антибиотики. Но это актуально только при мочеполовой инфекции. Курс лечения не превышает 10 дней. При необходимости возможно повторное использование противомикробных средств после 5–7 дней перерыва. Особенно тяжело поддается лечению хламидийная инфекция, так как микроб находится внутри клетки.
После перенесенной кишечной инфекции назначение антибактериальной терапии пользы не принесет, так как возбудитель, запустивший патологический процесс, в организме к этому времени уже отсутствует.
Прием антибиотиков можно сочетать с иммунокорректорами. Обычно используется ликопид. Этот препарат стимулирует активность иммунных клеток (фагоцитов) и синтез специфических антител. Назначается ликопид за 5 дней до начала приема антибиотика. Затем лечение продолжается до окончания антибактериальной терапии.
Нестероидные противовоспалительные препараты (НПВП)
Еще советуем почитать:Инфекционно-аллергический артрит у детей
Это основные лекарственные средства, которые назначает врач, если необходимо проводить лечение реактивного артрита у детей. Такие препараты уменьшают активность воспалительного процесса и помогают справиться с болевым синдромом.
Выбор средства зависит от возраста ребенка. До 5 лет чаще назначается парацетамол или ибупрофен. Второй вариант предпочтительнее, так как в этом случае меньше вероятность развития побочных эффектов, лекарство хорошо переносится, его безопасно использовать даже у грудничков. Детям постарше можно давать нимесулид или мелоксикам.
Местное лечение
С этой целью применяют мази и гели, содержащие НПВП. Использование местных форм позволяет уменьшить дозы препаратов, употребляемых внутрь. Это особенно актуально для маленьких детей. Лучше применять гели, так как обезболивающее действие наступает быстрее, чем при нанесении мази.
В тяжелых случаях прибегают к внутрисуставному введению гормонов-глюкокортикостероидов. Благодаря мощному противовоспалительному эффекту, быстро купируется воспаление и наступает облегчение. Обычно требуется не более трех введений.
Иммунносупрессивная терапи
Назначение препаратов, подавляющих иммунную систему, требуется при тяжелом течении заболевания и хронизации процесса. Назначается сульфасалазин. Доза увеличивается постепенно. Ощутимый эффект можно наблюдать, спустя 5–6 недель. Лечение необходимо продолжать не менее двух месяцев. В некоторых случаях может быть использован метотрексат.
https://youtube.com/watch?v=xbpKccNJ6PM
Дополнительные методы лечения
В острый период необходимо создать покой для пораженного сустава. Этот обычно занимает около двух недель. Специально фиксировать сустав нет необходимости. Позднее для восстановления подвижности следует заниматься лечебной физкультурой.
При уменьшении активности воспалительного процесса назначается физиотерапия: электрофорез с глюкокортикостероидами, магнитотерапия, лазерное лечение, амплипульс, ультрафиолетовое облучение.
Чтобы ребенок был здоров, необходимо соблюдать правила личной гигиены, пить только кипяченую воду, правильно готовить и хранить пищу, своевременно лечить инфекционные болезни. Это значительно снизит риск возникновения реактивного артрита. Любые изменения в суставах должны стать поводом для обращения к врачу.
Причины возникновения заболевания у детей
Причиной реактивного нарушения становится неправильная реакция иммунитета на бактериальную инфекцию. Часто это бывает после перенесенного стресса. Также болезнь возникает по причине генетической предрасположенности. Если в генотипе ребенка присутствует ген HLAB27, то риск заболеть реактивным артритом достаточно высок. Хламидийная инфекция и энтероколит – частые провокаторы недуга. Толчком для болезни может стать и венерическое заболевание.
Важно помнить, что реактивный артрит дает о себе знать не в период проявления инфекции, а через некоторое время, когда иммунитет ослаблен, поэтому нужно вовремя обратить внимание на симптомы артропатии. Выделяют также следующие факторы развития заболевания у детей:
- инфекции половых путей;
- разные инфекции, вызванные вирусами (в т.ч. вирусный гепатит);
- воспалительные процессы мочевых путей;
- дисбактериоз;
- хронические заболевания дыхательных путей.
 Реактивный артрит развивается на фоне перенесенных вирусных заболеваний
Реактивный артрит развивается на фоне перенесенных вирусных заболеваний
Пара советов родителям
Чтобы облегчить течение артрита и не провоцировать новые рецидивы, родителям следует соблюдать следующие правила:
Исключить из рациона ребёнка жирную пищу и продукты, способствующие развитию аллергической реакции;
Ребёнок всегда должен быть одет по погоде, чтобы избежать переохлаждения;
В разгар эпидемии вирусного заболевания родителям следует позаботиться о проведении адекватных профилактических мероприятий;
Если ребёнок заболел простудой, необходимо пройти полный курс лечения с применением физиотерапевтических методов.
Проведение любого вида терапии и назначение лекарственных препаратов должно осуществляться исключительно врачом. Только специалист может совершить подбор лечения согласно индивидуальным особенностям организма ребёнка.
Читать также: Как вылечить псориатический артрит
Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Лечебные мероприятия
Тактика лечения реактивного артрита включает несколько этапов:
1) Этиотропное лечение заключается в назначении препаратов, уничтожающих возбудителя заболевания. Обычно, это антибиотики широкого спектра действия (макролиды, цефалоспорины, фторхинолоны). Если же возбудитель известен, назначается антибиотик, направленный на конкретно его уничтожение. Курс антибиотикотерапии составляет 10-14 дней.
2) Патогенетическое лечение основано на применении препаратов, стимулирующих иммунитет (иммуноглобулины). Обычно проводится при затяжном или хроническом течении болезни.
3) Симптоматическое лечение реактивного артрита, как и при ревматоидном артрите, представляет собой лекарства, которые убирают основные симптомы недуга.
К ним относятся:
Нестероидные противовоспалительные средства (диклофенак, ибупрофен);
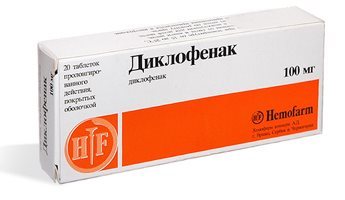
Гормональные препараты (глюкокортикоиды- метипред), которые назначаются курсами и отменяются по мере стихания обострения. Также гормональные препараты можно вводить внутрь сустава.
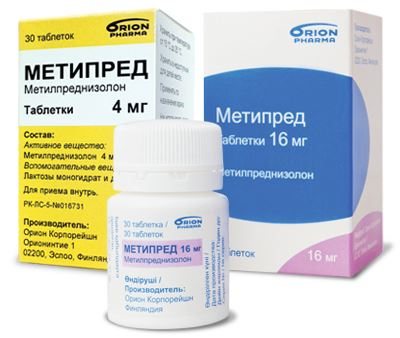
4) В тяжелых случаях возможно назначения иммуносупрессоров в период обострения (препаратов, угнетающих иммунные реакции организма).
5) Физиолечение. В период ремиссии рекомендовано применение электрофореза, лазерной и магнитной терапии. Широкое применение также нашли комплексные упражнения в лечебной гимнастике, плавание под контролем профессионалов.
Общая симптоматика
- Подволакивание ножки во время ходьбы, хромота, нарушение походки.
- Ребенок гладит пальчики, придерживает одной рукой другую.
- Малыш может резко перестать ходить.
- Он будет стараться не двигать конечностью.
Классификация артропатии по МКБ 10, сопровождающейся шунтом кишечника имеет код М 02.0. Постдизентерийная артропатия – код М 02.1.
Когда реактивный артрит вызван кишечной инфекцией, то у ребенка, в первую очередь возникнет понос. Стул будет с примесью слизи, крови.
Диагностируется артрит спустя 1-3 недели после того, как произошло инфицирование. Чаще всего вначале страдает один сустав на ноге. Однако через какое-то время появляется новый очаг воспаления.
Температура будет повышаться до 39 градусов, кожа вокруг крупных суставов покроется сыпью, а около голеней появится узловатая эритема. Это происходит из-за того, что воспаляются сосуды кожи и подкожно-жировая клетчатка. Эритема исчезнет сама даже без лечения спустя пару недель.
Если причиной кишечной инфекции стали энтеробактерии, то могут возникнуть проблемы с сердцем: кардит, миокардит, миоперикардит.
Уже спустя пару недель после инфицирования у ребенка повысится температура до 38.5 градусов. После появятся признаки конъюнктивита и уретрита. Может развиться цистит, простатит.
У девочек также может возникнуть уретрит в сочетании с вульвовагинитом. Иногда у мальчиков диагностируется воспаление головки пениса.
Спустя месяц-полтора на фоне вышеперечисленных патологий развивается артрит. За пару дней до возникновения воспаления ребенок почувствует боль в суставе (зачастую только на ноге). Чуть позже патология распространится на другие суставы.
На фоне всего этого может появиться стоматит или глоссит. При артрите на теле, в частности на подошвах стоп, ладонях наблюдаются разные высыпания.
Эти патологии могут привести к увеличению лимфоузлов, появлению узловатой эритемы. Каждый третий ребенок страдает от проблем с сердцем: миокардита, миокардиодистрофии, аортита.
Если при этом у малыша слабый иммунитет, может развиться:
- плеврит;
- воспаление легких;
- полиневрит;
- воспаление почек;
- гломерулонефрит;
- пиелонефрит.
Детки, как правило, беспокойные, мало кушают, плохо спят. Иногда болезнь проходит сама спустя пару недель.
Если вы не видите прочих признаков артрита и ранее ваше чадо не болело, то поводов для беспокойства нет.
Традиционное лечение
Методы лечения реактивного артрита имею общую схему:
- медикаментозная терапия (комбинация из 2 видов препаратов);
- ЛФК;
- Физиотерапия.
Медикаментозное
Основное направление в лечении с учётом этиологии заболевания состоит в ликвидации возбудителя (хламидии, уреаплазмы). Приблизительная схема лечения (корректировка происходит в каждом отдельном случае индивидуально):
- Антибактериальная терапия – направленное действие на возбудителя. Чаще используют препараты из групп макролидов или тетрациклинов. Пример препаратов – «Доксициклин», «Офлоксацин».
- Противовирусные – в тех случаях, когда источником воспаления является вирус (по данным ПЦР) – «Гропринозин», «Изопринозин».
- НПВС – снимает воспаление, уменьшает отёк и обладает анальгезирующим действием. Пример – «Ибупрофен», «Диклофенак».
- Противопротозойное действие – в тех случаях, когда заболевание вызвано условно-патогенными микроорганизмами (уреаплазма) – «Метронидазол», «Тинидазол».
- Глюкокортикоиды – при тяжёлых формах инфекции и отсутствие эффекта от других лекарственных групп. Усиливает действие НПВС – «Метипред», «Дексаметазон», «Преднизолон».
В редких случаях в схему добавляют иммуносупрессоры (активные формы артрита с подозрением на развитие ревматоидного артрита, то есть аутоиммунного процесса) – «Азатиоприн», «Даклизумаб», «Циклоспорин А».
Хирургическое
При данной форме артрита хирургическое вмешательство требуется значительно реже, чем при других формах (ревматоидный). Показания для вмешательства:
- подозрение на гнойную инфекцию и как следствие гнойного артрита;
- прогрессивное увеличение сустава вследствие наличия жидкости в суставе;
- отсутствие эффекта от консервативного лечения.
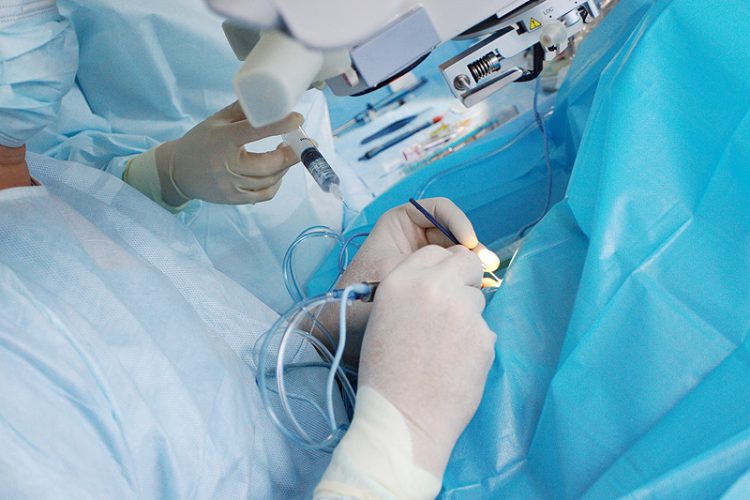 Хирургическое вмешательство при заболевание проводится крайне редко
Хирургическое вмешательство при заболевание проводится крайне редко
Варианты хирургического лечения:
- Пункция сустава. Как правило, используют после проведения УЗИ и подтверждения наличия жидкости в суставе. Полученная жидкость идёт на цитологическое исследование (высевается возбудитель и корректируется лечение).
- Артроскопия – малоинвазивный метод, основанный на осмотре полости сустава с помощью специального инструментария.
Второй момент в лечении это проработка суставов. Цели терапии:
- восстановление двигательной активности (полной или частичной);
- предотвращение развития контрактур;
- усиливает процессы регенерации (стимуляция местного кровотока).
Общие правила выполнения:
- регулярность и техничность;
- несколько курсов (один не даёт нужного эффекта);
- умеренная интенсивность нагрузок (не более 3–5 выполнений);
- не проводить занятия в острой фазе болезни.
 Упражнения ЛФК следует выполнять регулярно
Упражнения ЛФК следует выполнять регулярно
Пример движений:
- сгибание/разгибание;
- приведение/отведение;
- махи и круговые движения;
- ходьба на месте, выпады.
Терапия и процедуры
Основная цель — это местное воздействие на ткани помимо общего действия медикаментозной терапии. Варианты лечения:
- Фонофорез – одновременное действие местных лекарственных средств (гели, мази) и слабого электрического поля.
- Магнитотерапия — воздействие магнитного поля. Изменение полярности ионов на поверхности клеток.
- Лазеротерапия – местно-раздражающее действие. Стимулирует местный кровоток и усиливает обменные процессы.
- Криотерапия — воздействие сверхнизких температур (раздражающее действие).
- УВЧ – ещё один вариант лечения магнитными полями (высокочастотное магнитное поле).
https://youtube.com/watch?v=cNPahZ67sIo
Курс процедур 14 дней в среднем. Возможет повторный цикл процедур.
Профилактика реактивного артрита у детей
Нужно сказать, что специфических профилактических мер именно для предотвращения реактивного артрита нет. Однако многое можно предотвратить стандартным комплексом действий.
- Это, прежде всего, соблюдение правил здорового образа жизни, активная деятельность, разумные занятия спортом, закаливание, то есть все, что помогает укреплять иммунитет и здоровье.
- Нужно правильно питаться, получать все необходимые микроэлементы, витамины, следить за собственным весом.
- Необходимо научить малыша соблюдать банальные правила гигиены (мыть руки перед трапезой, после прогулки или посещения уборной).
- Подросток должен знать и правила половой гигиены, чтобы по незнанию не заболеть инфекционными заболеваниями, передающимися половым путем.
- Нужно всегда долечивать все инфекционные заболевания и санировать места скопления инфекций. Как только появляются симптомы болезни, необходимо незамедлительно посетить врача, не пуская ситуацию на самотек.
Есть и пара мер, которые стоило бы делать самим родителям:
- Если в доме есть домашние животные, им должны быть сделаны все необходимые прививки. Если питомец болеет, нужно долечивать все его болезни, не допуская перехода в хроническую стадию.
- До наступления беременности маме желательно пройти специальную диагностику на наличие у нее хламидий. В случае положительного ответа придется пройти курс лечения, иначе существует значительный риск внутриутробного заражения малыша.
- Оба родителя должны регулярно проверяться и избавляться от хронических инфекций, чтобы ничем не заразить малыша.
Только соблюдение этих несложных правил и особенно приучение малыша к правилам здорового образа жизни позволят укрепить его здоровье и защитить от возможных инфекций на протяжении всей его жизни. Это касается не только артрита, но и множества других болезней.