Причины и лечение ювенильного ревматоидного артрита
Содержание:
Степени активности воспаления
Заболевание подразделяется на четыре группы по степени активности воспалительного процесса. Выделяют высокую, умеренную, низкую группу и ремиссию. При успешном лечении и своевременной диагностике заболевания недуг переходит в стадию ремиссии.
Также принято разделять ювенильный артрит по иммунологическому признаку. Выделяют серопозитивный тип, при котором в крови выявляют ревматоидный фактор. Серонегативный тип характеризуется отсутствием маркера, указывающего на ревматоидный фактор.
Первая категория обычно проходит более тяжело, нежели последняя – серонегативная. В классификацию заболевания входят группы, выделенные по характеру течения патологии.
Развитие и причины болезни
Как уже говорилось ранее, причины ювенильного артрита сейчас неизвестны. Даже врачи не могут объяснить, почему происходит поражение суставов. После этого внутри синовиальной оболочки нарушается микроциркуляция, естественно, клетки начинают разрушаться.
В результате всех процессов, которые были представлены выше, вырабатывается иммуноглобулин, который не воспринимается человеческим организмом «за своего». Ответная реакция на чужеродные тела – это выработка антител, способных их разрушить. Эта война иммуноглобулинов имеет название – ревматоидный фактор, который представляется в виде разрушающего комплекса. Он приводит к постепенному уничтожению хряща и самого сустава.
Один из возможных вариантов ответа организма на атаку инородных тел – выработка цитокинов, которые способны их уничтожить, но вместе с защитой происходит и разрушение суставных тканей. Это воспаление является барьером между питательными веществами и суставной полостью. Зато антиген может спокойно распространяться по всему организму с кровью. Так болезнь может перейти в более тяжелую форму.
Причинами могут служить перенесенные вирусные или бактериальные инфекции, к которым можно отнести даже ОРЗ. Еще один фактор – травма (даже если ей уже больше месяца). Переохлаждение или нервный стресс у ребенка тоже могут привести к развитию болезни. Стоит к этому относиться крайне внимательно. Все мамы обязаны знать, что запущенная форма ювенильного артрита у деток может привести к инвалидности.
Традиционная терапия
Традиционное лечение предусматривает прием следующих медикаментов:
- Нестероидных противовоспалительных средств (НПВС);
- Кортикостероидных (гормональных) противовоспалительных препаратов;
- Средств с иммуносупрессивным воздействием (препараты угнетают нарушенную работу иммунной системы при ревматоидном ювенильном артрите);
- Препаратов из класса макролидов, например, кларитромицин, рокситромицин и джозамицин;
- Хондропротекторов.
НПВС
Препараты под номером 1 и 2 применяются для симптоматического лечения, так как они помогают снять интенсивность болевых ощущений и воспалительного процесса.
В ряд противовоспалительных средств входят такие препараты:
- Аспирин (препарат активно снимает боль и воспаление, однако его прием строго запрещен детям с нарушением функций свертываемости крови);
- Диклофенак (прием медикамента запрещен детям до 6 лет, а также в перечень побочных эффектов входит нарушение деятельности ЖКТ);
- Индометацин (лекарство обладает высокой результативностью и редко вызывает негативные побочные эффекты даже у детей);
- Напроксен (употребление средства не рекомендуется детям до 10 лет).
Народные средства
Народные целители предлагают следующие рецепты для лечения ювенильного артрита:
- Компресс из белой, голубой или розовой глины накладываем на пораженный сустав, накрываем полиэтиленом, укутываем теплым платком на ночь (не рекомендуется детям до 3 лет);
- Отвар из чертополоха для компрессов и примочек (не рекомендуется детям до 6 лет):
- 1 ст. Л. Травы залить 200 г кипятка;
- Варить 30 минут;
- Остудить;
- Процедить;
- Наносим на больное место, накрываем полиэтиленом и теплой тканью.
- Настойка с цветков пижмы или тысячелистника для внутреннего употребления (1ст. л. растения заливается стаканом кипятка, настаивается 2 часа, употреблять по 1 столовой ложкой за полчаса перед едой 3 раза на день).
Ювенильный идиопатический артрит в вопросах и ответах. Диагностика
1. Осмотр ревматологом. Бывает, родители обижаются: одному ребенку назначают всего три анализа для постановки диагноза, а другого полгода гоняют по исследованиям. Первые считают, что их недообследовали, а вторые — что их зря заставили потратить кучу денег. На самом деле объем диагностики зависит от симптомов, их продолжительности, от количества и места расположения вовлеченных в болезнь суставов. Если ко мне приходит ребенок, у которого симптомы болезни длятся два дня или поражен только один сустав, мне сложно сразу сказать, ЮИА это или нет, и круг диагностики будет широкий. Напротив, если у ребенка поражены несколько суставов или симптомы артрита длятся несколько месяцев — мне и обследования нужны по минимуму, больше для подбора терапии, чем для постановки диагноза.
2. Лабораторные тесты: ревматоидный фактор (РФ), антинуклеарный фактор (АНФ), биохимия крови — носят вспомогательный характер. Это как чаша весов: мы складываем плюсики в чашу весов диагноза — чем больше плюсиков, тем легче поставить ЮИА. До половины детей с ЮИА имеют абсолютно нормальные анализы крови и 95% имеют отрицательный РФ. Врачи не ревматологи уверены: артрит — это воспаление, значит, должны быть изменения в анализах. Приходит такой ребенок к педиатру, ему назначают клинический анализ крови, ну еще ревматоидный фактор и С-реактивный белок могут проверить. Результат — все в норме. Что говорит обычный доктор: «У тебя нет артрита, ищи ортопеда, мануального терапевта и т. п.». Я в этом плане успокаиваю родителей: ЮИА с нормальными анализами прогностически лучше, чем с плохими.
3. Главный маркер ЮИА — это повышение антинуклеарного фактора (АНФ 1:160 и выше), как признак «поломки, сбоя» в иммунной системе
Важно, чтобы анализ крови на АНФ проводился методом иммунофлюоресценции (с определением титра и типа свечения). Не все лаборатории способны делать АНФ, часто его заменяют на АНА (антинуклеарные антитела), который выполняется методом иммуноферментного анализа по другой, более дешевой, технологии
Но это не взаимозаменяемые тесты.
4. МРТ. Однозначное показание к проведению МРТ — это поражение одного сустава (истинный моноартрит): мы исключаем травму, хирургию, ортопедические заболевания, остеомиелит, туберкулез. Но качественный полноценный осмотр у части больных может выявить еще 2–3 воспаленных сустава, которые не заметили родители, и тогда надобность в МРТ резко падает.
5. УЗИ — это метод, который позволяет выявить наличие воспаления в суставе (жидкость, утолщенные синовиальные оболочки), но не даст ответа, какой это вариант артрита. Мы используем этот метод, как скрининговый (ориентировочный), а также для оценки степени выраженности воспаления. Результат сильно зависит от квалификации специалиста, который проводит УЗИ суставов. В идеале это должен быть ревматолог с сертификатом по ультразвуковой диагностике, но таких специалистов по пальцам пересчитать
Также важно знать детские ультразвуковые особенности суставов в норме и при патологии
6. Костно-мозговая пункция выполняется для исключения заболеваний крови, в первую очередь лейкоза, которые могут напоминать системный артрит. Компьютерная томография — для поиска опухолей в грудной клетке, забрюшинном пространстве: лимфомы, нейробластомы, для исключения туберкулезного или иного поражения легких, поражения костей.
7. Диагностическая пункция сустава — необходима для уточнения характера артрита, например, наличие гноя типично для бактериального воспаления, а крови — для гемартроза, пигментного виллонодулярного синовита. В этих случаях проводится исследование жидкости — посев, микроскопия, исследование на туберкулез. Показанием к диагностической пункции является моноартрит.
Классификация артрита у детей
В зависимости от причины возникновения выделяют несколько видов заболевания:
- Вирусный артрит появляется после того, как ребенок переболел какой-либо вирусной инфекцией (краснуха, грипп). Чаще всего поражаются суставы нижних конечностей.
- Инфекционный (или реактивный) артрит больше всего распространен у детей до 6 лет. Он вызывается патогенными бактериями и поражает чаще всего тазобедренный сустав. Попадание вредоносных бактерий в сустав происходит с током крови; также спровоцировать развитие болезни может травмирование сустава.
- Ювенильный ревматоидный артрит развивается в результате сбоя в работе иммунной системы. Он протекает тяжелее остальных и имеет более серьезные последствия. Он сопровождается деформацией суставов, могут быть затронуты внутренние органы (сердце, печень). Прогноз такой формы чаще всего неблагоприятный.
- Псориатический артрит предшествует появлению псориаза или развивается на его фоне.
Если поражен один сустав (тазобедренный), диагностируется моноартрит, при поражении двух и более суставов – полиартрит.
В детском возрасте иногда диагностируют нервно-артритический диатез, его также называют подагрическим артритом. По происхождению заболевание можно было бы отнести к психосоматическим, поскольку нарушение обмена веществ происходит из-за повышенной нервной возбудимости. Причиной, по которой данную патологию относят к артриту, является поражение суставов (в основном тазобедренных).
В младенческом возрасте у детей с диатезом болезнь малозаметна. В большей степени она выражена в школьный период
При подозрении на артрит родителям стоит обратить внимание на следующие изменения у ребенка:
- нервное перевозбуждение, которое может выражаться в пугливости, плохом сне, чрезмерном беспокойстве;
- повышение температуры без явных причин;
- плохой аппетит и недостаток мышечной массы;
- энурез.
В возрасте от 1 до 5 лет чаще всего им болеют девочки. Он отличается быстротой деформации, присутствует асимметричный характер затрагиваемых суставов, параллельно диагностируются глазные заболевания (иридоциклит).
В возрасте 8-15 лет данная патология больше всего распространена у мальчиков.
Согласно Международной классификации болезней 10 пересмотра, выделяется несколько видов артрита у подростков:
- Юношеский ювенильный ревматоидный артрит с положительным или отрицательным показателем ревматоидного фактора.
- Юношеский ювенильный артрит с системным началом.
- Полиартрит серонегативный.
- Пауциартикулярный юношеский ювенильный артрит.
- Юношеский артрит неустановленный.
- Другие виды артрита.
Международные организации, занимающиеся проблемами ревматоидного артрита, выделяют также другие классы заболевания. Международная лига ревматологических ассоциаций классифицирует его таким образом:
- Ювенильный идиопатический артрит.
- Системный.
- Полиартикулярный с положительным и отрицательным ревматоидным фактором.
- Юношеский олигоартикулярный, юношеский пауциартикулярный артрит с системным началом.
- Персистирующий.
- Прогрессирующий.
- Псориатический.
- Энтезитный.
- Другие виды.
Согласно классификации Европейской лиги против ревматизма, выделяются такие виды:
- Ювенильный хронический артрит.
- Системный.
- Полиартикулярный.
- ЮРА.
- Олигоартикулярный.
- Ювенильный псориатический артрит.
- Ювенильный анкилозирующий спондилоартрит.
Все перечисленные виды артрита имеют схожие признаки течения болезни и отличия — в причинах происхождения и исходе заболевания. К примеру, признаки ревматического артрита коленного сустава у детей 6 лет могут проявляться по-разному. Для правильной диагностики был выделен ряд критериев, которые будут описаны ниже.
Почему возникает суставная патология
Воспалительный процесс в суставах может быть вызван различными факторами. Так, выделяют наиболее частые причины артрита у детей с ювенильной формой заболевания:
- отягощенная наследственность (антиген HLA-B27);
- травмы опорно-двигательного аппарата;
- перенесенные инфекции;
- использование белковых препаратов.
Воспаление при этом связано с аутоиммунными процессами, происходящими в суставных тканях. То есть организм вырабатывает антитела, которые формируют стойкие комплексы с антигенами соединительной ткани сустава и оказывают повреждающее действие.
Сходен по развитию и псориатический артрит, причиной которого с большой вероятностью являются аутоиммунные процессы, развивающиеся на фоне псориаза.
Реактивное и аллергическое поражение суставов имеет немного иной механизм. Здесь иммунные комплексы исходно формируются не с белками собственных тканей ребенка, а в результате реакции антигенов с привнесенными извне антителами (антигенами бактерий или аллергенами). При этом реактивное воспаление развивается чаще после сальмонеллеза или дизентерии. Также характерно его появление на фоне воспалительных заболеваний мочеполовой системы (хламидиоз, уреаплазмоз). «Суставным ревматизмом» осложняются и стрептококковые инфекции.
Причины ревматоидного артрита
В настоящее время точная причина ревматоидного артрита не выяснена. В основе процесса лежит иммунологический сбой, в результате которого вырабатываются антитела к собственным суставным клеткам в организме – они воспринимаются как чужеродные и разрушаются. Иммунный ответ имеет сложный механизм. Вначале процесс локализуется лишь в синовиальной оболочке, которая выстилает полость суставов: развивается воспалительный процесс, нарушается микроциркуляция. А затем образующиеся антитела вызывают повреждение всех тканей и структур сустава.
Провоцирующими факторами для развития заболевания могут быть:
- Факторы внешней среды:
- любые возбудители инфекций: бактерии (стрептококки, стафилококки), вирусы (герпеса, краснухи, гриппа, ОРЗ), микоплазма и другие микроорганизмы;
- травматическое повреждение сустава;
- переохлаждение организма;
- чрезмерная инсоляция (длительное пребывание на солнце);
- резкая перемена климата;
- вакцинация.
- Факторы внутренней среды:
- изменение гормонального баланса при половом созревании;
- нарушение метаболических (обменных) процессов с образованием свободных радикалов, разрушающих клеточные мембраны.
- Наследственная предрасположенность: часто ЮРА развивается у детей, в семьях которых имеется данное заболевание у взрослых.
Медикаментозное лечение
Оно будет обязательно комплексным.
Для устранения причины и симптомов болезни назначаются:
- Нестероидные противовоспалительные препараты, которые снимут боль, суставное воспаление, восстановят подвижность;
- Глюкокортикостероиды – гормональные медикаменты;
- Иммунодепресанты для остановки разрушения сустава;
- Биологические агенты.
При полиартрите с поражением глаз ко всем вышеперечисленным медикаментам добавляются глазные капли.
Важно принимать все эти лекарства, как в период обострения, так и во время ремиссии, чтобы избежать рецидивов. Вот список терапевтических процедур:
Вот список терапевтических процедур:
- Соблюдайте правильный режим питания ребенка;
- Водите его на физиопроцедуры;
- Пусть он ведет здоровый образ жизни;
- Ежедневно надо выполнять ЛФК;
- Деформацию суставов можно лечить с применением ортезов, стелек, шин, лонгет.
Если стадия болезни запущенная, то доктора будут рекомендовать провести операцию.
Лечение будет долгим, тяжелым. На протяжении этого периода у ребенка будут нарушены двигательные функции.
Вся вышеперечисленная терапия направлена на восстановление подвижности, снятие воспаления, возвращение маленького пациента к нормальной жизни.
В лечении юношеского ревматоидного артрита большую роль играют:
- Режим.
- Диета.
- ЛФК.
- Ортопедическая коррекция.
Во время обострения двигательный режим ограничивают, но полная иммобилизация суставов лонгетами противопоказана. Она может привести к контрактурам, анкилозу, атрофии мышечной ткани, усилению остеопороза. В период ремиссии дети должны спать на жестком матрасе, следить за своей осанкой. Рекомендуется до минимума ограничить пребывание на солнце, исключить психоэмоциональные перегрузки, переохлаждения.
Лечебная физкультура устраняет сгибательные контрактуры, увеличивает подвижность суставов, восстанавливает мышечную массу. Комплекс физических упражнений подбирает ортопед.
Для ортопедической коррекции используются:
- статические ортезы (лонгеты, шины, стельки). Днем их нужно снимать несколько раз для стимуляции мышц (на время занятий в школе, ЛФК, туалета и т.д);
- динамические ортезы (корсет, реклинирующая система, головодержатель).
Лечение артрита у детей
Воспаление суставов требует долгого комплексного лечения. Как правило, терапия занимает несколько лет, а если был поздно поставлен диагноз или проводилось неправильное лечение, то с недугом придется бороться всю жизнь. Назначаются антибиотики и другие препараты лишь врачом, т.к. в каждом отдельном случае курс приема лекарств может отличаться. Лечение болезни у детей включает в себя:
- физиотерапию;
- прием лекарственных противовоспалительных средств;
- массаж;
- диету, включающую употребление продуктов с большим содержанием витамина D и кальция;
- инъекции глюкокортикостероидов;
- наложение шины;
- в особо тяжелых случаях хирургическое вмешательство;
- лечебную физкультуру;
- средства народной медицины.
Медикаментозные препараты
Подход к лечению детского артрита предусматривает проведение патогенетической, симптоматической и этиотропной терапии. Для этого используются специально подобранные иммуномодуляторы, антибактериальные средства, глюкокортикоиды, противовоспалительные нестероидные препараты. Для симптоматического лечения часто применяют следующие лекарства:
- Индометацин. Нестероидный препарат с жаропонижающим, анальгезирующим действием. Лекарство зарекомендовало себя как отличное противоотечное и противовоспалительное средство. Улучшает подвижность сустава.При длительном использовании возможно появление побочных кожных проявлений в виде покраснения, жжения, зуда, гиперемии.
- Напроксен. Эффективный противовоспалительный препарат, который показан для лечения ювенильного и ревматоидного артрита. При использовании средства наблюдается снижение утренней скованности, болевого синдрома, припухлости суставов. Назначают Напроксен по 5 мг/кг каждые 12 часов. Единственный недостаток – нельзя принимать препарат детям младше 10 лет.
- Ацетилсалициловая кислота. Лекарственное средство с выраженным жаропонижающим, противовоспалительным, обезболивающим эффектом. Обязательный препарат консервативной терапии. К плюсам этого медикамента относится его эффективность, но он противопоказан при нарушениях свертываемости крови.
Физиотерапевтические методы
Постоянное использование медикаментов может привести к появлению побочных негативных эффектов. Увеличить результативность и снизить дозировку препаратов способны физиопроцедуры. Лечить заболевание можно следующими физиотерапевтическими методами:
- Магнитные поля. Из-за воздействия силового поля на пораженных участках тела улучшается обменный процесс, повышается тонус сосудов, уменьшается воспаление.
- Электрофорез. Как правило, лечение недуга начинается с электрофореза. Электрический ток проходит в глубокие слои кожи на больном участке, далее в этом месте лекарство оказывает максимальное воздействие. Работа препарата начинается мгновенно.
- Ультразвук. Действие приема основано на проникновении лекарственного препарата в ткани под воздействием высокочастотных волн. Данная процедура улучшает в суставе обменные процессы, помогая сохранить еще неповрежденный хрящ.
Массаж
Лечебный массаж необходимо делать лишь в период ремиссии. Сеансы следует проводить каждый день. Частная форма манипуляций подразумевает обработку лишь больных мест. Продолжительность процедуры – не больше 30 минут. Основная цель первых сеансов – расслабление мышц, поэтому применяется растирание и поглаживание поверхности. Во время массажа при артрите нельзя осуществлять выжимания и поколачивания. После пятого раза происходит прямое воздействие на больные суставы, техника становится интенсивнее. Лечение массажем оказывает следующие положительные действия:
- уменьшает боль;
- предотвращает отложения солей ;
- помогает возобновлению движений больных конечностей;
- предупреждает атрофию мышц;
- стимулирует выведение лишней суставной жидкости;
- облегчает доступ кислорода к мышцам;
- улучшает кровообращение в тканях.
Диагностические процедуры
При появлении первых симптомов ювенильного ревматоидного артрита необходимо обратиться к врачу-ревматологу для дальнейшей диагностики. Своевременный поход к доктору улучшает прогноз заболевания.
Лабораторные исследования:
- общий анализ крови позволяет оценить количественное содержание клеток, часто обнаруживают лейкоцитоз, анемию и увеличенное СОЭ;
- коагулограмма проводится для определения показателей свертываемости крови, которые могут быть снижены при системном течении ЮРА, что представляет риск развития кровотечений;
При заболевании общий анализ крови может определить увеличенное СОЭ или лейкоцитоз
- биохимический анализ крови направлен на оценку содержания общего белка, альбуминов, креатинина, билирубина, липидов и других компонентов;
- иммунологический анализ крови назначают с целью определения количества иммуноглобулинов разных классов, С-реактивного белка, который повышается при наличии воспаления, ревматоидного фактора, сопровождающего ЮРА.
Инструментальные исследования:
- УЗИ органов брюшной полости, почек и лимфатических узлов направлено на поиск патологических процессов, которые могут наблюдаться при заболевании.
- ЭКГ и эхокардиография проводится для обследования состояния миокарда. При ЮРА пациенты зачастую страдают от миокардита – воспаления мышечной оболочки сердца.
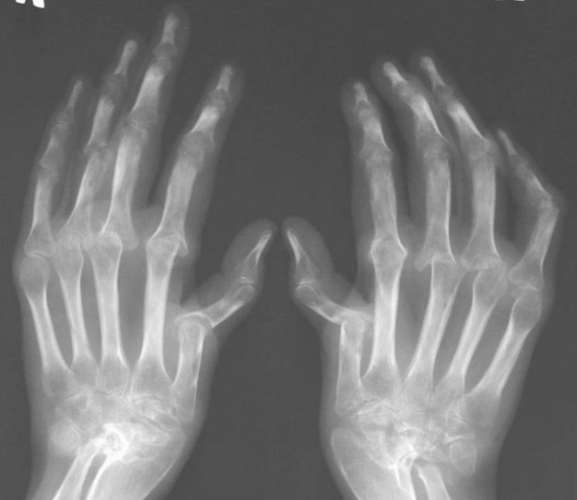
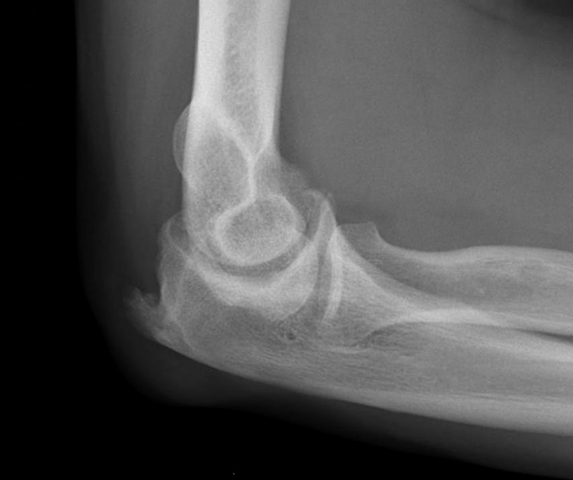
- Рентгенография пораженных суставов является ключевым методом диагностического поиска. По результатам можно оценить течение заболевания с помощью классификации Штейнброкера:
При первых симптомах необходимо обратиться к врачу-ревматологу
- 1 степень – остеопороз без разрушения костных структур;
- 2 степень – частичное разрушение хряща и кости;
- 3 степень – выраженная деструкция компонентов сустава;
- 4 степень – анкилоз, то есть полная потеря функции движения.
- Для более углубленного исследования состояния костной ткани используют компьютерную томографию. При ЮРА результаты исследования указывают на степень поражения хряща.
- Биопсию синовиальной оболочки сустава проводят для ее морфологического исследования. Этот метод диагностики относится к малоинвазивным и производится под местной анестезией.
Ювенильный ревматоидный артрит диагностируют на основании нескольких критериев, причем наличие трех из них говорит о вероятном, четырех – определенном и восьми – классическом ЮРА.
Боли в суставах сопровождают и другие заболевания, поэтому специалист должен провести дифференциальную диагностику с такими заболеваниями, как реактивный, ревматический артрит, болезнь Бехтерева и Рейтера.
Формы
Медицине известно несколько форм детского артрита, которые разнятся в зависимости от причины возникновения.
Ревматический полиартрит – один из симптомов ревматизма. Такая форма считается одной из часто встречающихся. Толчок развитию заболевания дает генетическая предрасположенность. Случается также, что оно развивается под воздействием бактериальной инфекции. Часто ревматический полиартрит проявляется после скарлатины, стрептодермии и ангины.

Фото: Ревматический артрит
Ювенильный ревматоидный полиартрит представляет собой системное аутоиммунное воспаление суставов хронического характера. В основном такой формой артрита страдают девочки до шестнадцати лет. Медики склонны возлагать вину за патологический процесс на нарушения в работе иммунной системы. Примечательно, что такая форма артрита поражает детей с не меньшей регулярностью, нежели вышеописанная.
Реактивный артрит развивается под воздействием внесуставной инфекции. Как правило, первые признаки заболевания проявляются спустя несколько недель или месяцев после ангины, вульвита, цистита и пр. Поражение крупных и мелких суставов при таком типе патологии характеризуется ассиметричностью.
Артрит инфекционной этиологии развивается в результате попадания в суставную область патологических паразитарных, бактериальных, вирусных микроорганизмов. В сустав инфекция проникает через кровь или из внешней среды через открытую ранку.
Аллергический артрит чаще развивается как реакция на вакцинацию или в качестве ответа организма ребенка на определенные аллергены, в том числе медикаменты.
Причины ювенильного артрита у детей
Детский ювенильный артрит (также — ревматоидный, идиопатический) — это мультифакторное заболевание. Его возникновение ученые связывают с условиями окружающей среды, генетическими особенностями и даже инфекциями. Однозначно установить причины ювенильного артрита у детей не удалось до сих пор, однако выявлена определенная связь с наследственностью и историей болезней пациента. Артрит чаще возникает у детей, в семьях которых уже фиксировались ревматоидные заболевания.
Ювенильный артрит у детей относят к группе аутоиммунных заболеваний, поскольку он оказывает системное влияние на организм ребенка. Иммунные клетки больного ошибочно воспринимают его собственные клетки как “вражеские”, болезнетворные агенты, и атакуют их. При этом целостность соединительной ткани нарушается. Чаще всего страдают суставы, однако болезнь активно влияет на глаза, сердце, легкие, почки, пищеварительную и другие системы организма.
Ювенильный артрит у подростков и детей может “спать” годами, дожидаясь иммунного скачка, поэтому его важно отличать от реактивного и других видов артрита, которые могут обостряться в детском и подростковом возрасте вследствие болезней
Лечение

При одновременном поражении нескольких суставов тяжело выявить сразу все очаги воспалительного процесса. Именно поэтому лечение должно быть комплексным. Одних местных средств недостаточно.
Чаще всего лечение довольно длительное и сложное, может длиться годами. Терапия направлена на достижение ремиссии, которая проявляется так:
- отсутствие симптоматики артрита;
- анализы крови и мочи в норме.
Такое состояние должно наблюдаться не менее 6 месяцев. Допускается утренняя скованность суставов, но не более 15 минут.
Лечение выглядит так:
- медикаментозная терапия;
- физиотерапевтические процедуры;
- массаж;
- ЛФК;
- нормализация режима двигательной активности;
- диета.
Немаловажную роль играет правильный образ жизни. Детей с диагнозом ювенильный хронический артрит нужно оградить от прививок (кроме манту). Необходимо контролировать их двигательную активность, таким детям нельзя бегать, прыгать и ходить на корточках. Противопоказано гипсование пораженного сустава, а также наложение сдавливающих повязок.
Медикаментозная терапия
Ювенильный хронический артрит у детей лечат такими медикаментами:
- НПВС (нестероидные противовоспалительные средства). Препараты устраняют воспаление и избавляют от болезненных ощущений. Применяют Ибупрофен, Найз и Диклофенак. Первое средство оказывает самое мягкое действие.
- Глюкокортикоиды. Это гормональные препараты, оказывают аналогичное действие, что и НПВС. Чаще всего глюкокортикоиды вводят внутривенно или внутрисуставно. Применяют Преднизолон. Средство противопоказано для детей в возрасте младше 5 лет.
- Иммуносупрессоры. Эти препараты подавляют иммунную систему. Довольно часто при отмене лечения самочувствие ребенка резко ухудшается. Назначают Метотрексан, Сульфасалазин, Лефлуномид.
- Биологические агенты. Это новые препараты в лечении ювенильного артрита. К ним относится Актемра, Хумира, Оренсия и Ремикейд.
Очень часто медикаментозное лечение проводят в период ремиссии, чтобы не допустить развития осложнений.
Вспомогательная терапия
ЛФК проводится под контролем тренера. Упражнения нужно делать ежедневно. Детям с ювенильным артритом показано плаванье и езда на велосипеде.

Применяют такие физиотерапевтические процедуры:
- магнитотерапию;
- электрофорез;
- лазеротерапию;
- ИК-излучение;
- лечебные грязи;
- аппликации с парафином;
- криотерапию.
Для восстановления кровообращения и поступления питательных веществ в пораженную область, кроме ЛФК, нужен массаж. Его можно делать только после окончания периода обострения.
Народные средства
Методы народной медицины можно использовать, как вспомогательное лечение и только после разрешения врача.
Облегчат состояние ребенка компрессы с эвкалиптовым маслом или отваром травы чертополоха. Для приготовления отвара залейте 20 г сбора 200 мл кипятка, оставьте на 30 мин.
Сильное воспаление суставов поможет снять отвар багульника. Заварите в 400 мл кипятка 1 ч. л. сухой травы. Прокипятите отвар 20 мин. Затем делайте компрессы на больное место.
Лечение народными средствами редко оказывается эффективным, при обострении не стоит терять время.
Симптомы и диагностика хронического артрита у детей
Как уже было сказано выше, детский ХА довольно тяжело диагностируется, поэтому при малейшем подозрении на патологию у ребенка с посещением врача нельзя откладывать.
Дети могут жаловаться на:
- общую утомляемость;
- частые головные боли;
- боль в ногах или руках (ведь дети еще не знают, что такое суставы).
Существуют и визуальные симптомы заболевания, как лихорадка и высыпания пятнисто-папулезного характера.
Встречаются нарушение обычных размеров и форм внутренних органов, что подтверждают диагностические методы исследования.
Для определения хронического артрита у детей медики пользуются всевозможными лабораторными и аппаратными методиками.
К таковым относятся:
- Анализы крови: периферический, СОЭ при артрите, биохимический, на выявление инфекций, иммунологические показатели.
- Рентгенография грудной клетки и суставов с возможным воспалительным процессом.
- Электрокардиограмма.
- Компьютерная томография.
- УЗИ внутренних органов (сердце, брюшная полость, почки).
- Обследование пищевода и желудка.
Варианты течения
В этом разделе мы предлагаем немного поговорить о возможных вариантах течения ЮРА. К таковым относятся:
- системный;
- полиартикулярный;
- олигоартикулярный;
- другие варианты.
Рассмотрим каждый более детально. Первая группа составляет порядка десяти – двадцати процентов всех случаев. И мальчики, и девочки относятся к группе риска, то есть у всех полов оно одинаково распространено, болезнь способна развиться абсолютно в любом возрасте. По новой классификации ювенильного идиопатического артрита, ЮРА – это системный артрит. Критерии характеристики:
- когда началось заболевание (возраст);
- длительность;
- характер;
- наличие АНФ и РФ;
- отсутствие АНФ и РФ.
Данный диагноз ставят при наличии нескольких условий:
- лихорадка от двух недель и более;
- наличие минимум двух признаков (сыпи, гепатомегалия, спленомегалия, лимфаденопатия, серозит).
Вторая группа – до сорока процентов больных. В данном случае вид делится на подвиды:
- РФ (+);
- РФ (-).
Характеризуется по критериям:
- когда началась болезнь (возраст);
- симметрия или асимметрия;
- наличие АНФ;
- отсутствие АНФ.
Подтип РФ (+) – порядка тридцати процентов. Возраст от восьми до пятнадцати лет, в 80 процентах случаев болеют именно девочки. Есть видимые признаки (деформация суставов), которые развиваются в течении полугода.
Подтип РФ (-) или серонегативный – меньше десяти процентов случаев. Недуг может появиться в возрасте от одного года, так же, как и в предыдущем варианте, 90% случаев – девочки. При болезни происходит симметричное поражение суставов, есть риск увеита.
Следующий вид, рассматриваемый нами, – олигоартикулярный, возникающий в пятидесяти процентах всех случаев. Болезнь также подразделяется на подвиды:
- персистирующий (поражено не более четырех суставов);
- прогрессирующий (поражение суставов происходит вместе с развитием заболевания).
К другим видам ювенильного идиопатического артрита относят:
- энтезитный;
- псориатический.