Травмы при рождении
Содержание:
Патогенез родовой травмы черепа
Патогенез спонтанной РТЧ связан с биомеханизмом родов. При головном предлежании и самопроизвольных родах большую роль играет асинклитическое вставление головки (любая степень), при котором происходит неравномерное натяжение двух половин мозжечкового намёта (или тентория) с перерастяжением на стороне, противоположной предлежащей теменной кости (закономерность Власюка-Лобзина-Несмеянова). В тентории происходят надрывы и разрывы — самые частые проявления РТЧ. Все факторы, влияющие на увеличение асинклитизма, в том числе и стимуляция родов, повышают риск родовой травмы черепа и головного мозга.
С позиций акушера существует физиологический асинклитизм, но с позиций плода — любая степень асинклитизма повышает риск механических повреждений тентория. При тазовых предлежаниях разрывы тентория возникают в среднем в 3 раза чаще, чем при головном. Неправильное использование пособий и операций, а также технические ошибки ведут к акушерской травме. Применение оперативного родоразрешения требует глубокого анализа преимуществ и недостатков, показаний и противопоказаний каждой операции со стороны матери и со стороны плода. Нецелесообразно применение акушерских щипцов и вакуум-экстрактора при асинклитически вставленной головке (более 1,5 см). При асимметричном наложении акушерских щипцов, когда одна из ложек не охватывает весь лицевой череп, а её конец давит на челюсть, возникают переломы нижней челюсти.
Патогенез РТЧ необходимо связывать с патологией конфигурации (молдинга) головы плода. Конфигурация это способность черепа приспосабливаться к размерам и форме родового канала, к действующим на него механическим силам (за счёт перемещения костей черепа, смещений полушарий мозга, натяжения вен и др.). Конфигурация может быть физиологической и патологической. Патологическая конфигурация бывает быстрой, чрезмерной и асимметричной, когда возникают разрывы, переломы, сдавления ткани мозга и кровоизлияния.
- Кефалогематома, переломы костей черепа, позвоночника, ключицы и др.
- Разрывы мозжечкового намёта, серповидного отростка, мостовых вен, притоков вены Галена, сосудов между сосудистой оболочкой и веществом мозга и др.
- Сдавление головного мозга
- Субкапсулярные гематомы печени, разрывы печени, селезёнки и др.
- Нарушения мозгового кровообращения
-
Перинатальные поражения нервной системы
- Двигательные нарушения — центральные и периферические параличи и парезы, детский церебральный паралич
-
Вегетативные нарушения и нарушения со стороны внутренних органов:
- Нарушения терморегуляции
- Нарушения ритма и глубины дыхания
- Диспептические нарушения — срыгивание, неустойчивый стул, вздутие живота
Классификация и виды
Существующие классификации берут за основу дифференциации различные факторы.
Так, родовые травмы делятся на спонтанные и акушерские.
Первые возникают во время естественного родоразрешения при нормальном или осложненном протекании. Акушерская родовая травма – это результат механического воздействия акушера (использование щипцов, ротация плода, давление на дно матки).
По типу родовые травмы разделяются на гипоксические и механические.
Гипоксические травмы – это результат кислородного голодания (гипоксии) или полного прекращения поступления кислорода (асфиксии).
Механические родовые травмы делятся на:
- травмы черепа и головного мозга;
- растяжения и разрывы позвоночника и спинного мозга;
- повреждения внутренних органов;
- повреждения скелета и мягких тканей.
Это важно! Родовые травмы и повреждения во время родов – это близкие, но не тождественные термины. Родовая травма – это более широкое понятие, включающее не только сам фактор травматического воздействия, но и последующую реакцию на нее со стороны организма ребенка
Черепно-мозговые травмы
Повреждения черепа и головного мозга плода – наиболее распространенный вид родовой травмы и самая частая причина детской инвалидности и смертности в младенческом возрасте.
Этот вид повреждения возникает из-за сдавливания черепа плода при продвижении по родовым путям, а также из-за действий акушера. Кроме механического воздействия, повреждения мозга возникают и в результате кислородного голодания при отслойке плаценты и других патологических факторов.
Это важно! Сдавливание черепа плода во время родов – это естественный процесс, через который проходят все дети, рожденные естественным путем. При нормальном течении родов кости черепа плода смещаются таким образом, чтобы облегчить родовой акт
Это не приводит к развитию патологии при отсутствии других негативных факторов (асфиксии, асинклитизма и т.п.)
Распространенные виды родовых травм черепа и головного мозга:
- кровоизлияния в мозг с образованием гематомы;
- механические повреждения мозговой оболочки и тела мозга;
- переломы костей черепа и нижней челюсти;
- смещение мозговой оболочки.
Сразу после рождения плода последствия родовой травмы черепа и головного мозга выражается в различных неврологических состояниях, таких как кома, летаргия, слабая или отсутствующая реакция новорожденного на внешние раздражители, повышенная возбудимость и т.п.
Травмы внутренних органов
Повреждения внутренних органов плода во время родов встречаются гораздо реже. Чаще всего они развиваются не из-за механического воздействия, а в результате кислородного голодания. К родовым травмам органов можно отнести:
- кровоизлияния в печени;
- внутрибрюшинное кровотечение;
- кровоизлияния в надпочечники.
Реже возникают разрывы селезенки и желудка в результате травматического механического воздействия акушера.
Травмы скелета
Повреждения костных структур плода возникают при избыточной силе при родовспоможении, реже – при физиологических родах без акушерской помощи. Чаще всего возникают такие повреждения скелета:
- перелом ключицы;
- перелом плеча;
- перелом бедренной кости.
В большинстве случаев переломы костей заживают очень быстро: нередко через 3-4 дня после рождения на рентгене обнаруживаются костные мозоли, а функция конечности восстанавливается.
Обратите внимание! Кесарево сечение – извлечение плода из матки через разрез передней стенки брюшной полости – это не гарантия отсутствия родовой травмы
Иногда во время операции возникают различные повреждения костей ребенка при неосторожном извлечении за ножки или ручки
Травмирование мягких тканей
Повреждения тканей плода во время родов – результат воздействия акушерских инструментов. К травмам мягких тканей относят давление, в результате которого образуются гематомы и опухоли кожи и подкожной клетчатки на головке и теле плода. Они чаще всего проходят самостоятельно через 2-3 сутки после родов. В редких случаях возникают осложнения в виде нагноения, которое локализуют с помощью разреза и дренирования.
Травмы шейного отдела и позвоночника
На шейный отдел позвоночника плода приходится максимальное приложение механической силы во время родов, особенно при ротации и тракции. Чаще всего возникает перерастяжение позвоночника и спинного мозга в шейном отделе, что может привести к разрывам, кровоизлияниям, переломам, смещениям и отрывам эпифизов позвонков.
Это важно! Опасность этого вида родовой травмы заключается в том, что ее не всегда можно сразу диагностировать. Нередко перерастяжение спинного мозга, сопровождающееся опущением его ствола, не видно даже на рентгене, т.к
позвоночник остается целым.
Другие причины родовых травм
Вопреки расхожему мнению, что кесарево сечение — это наименее травматичный как для женщины, так и для ребенка, прием родоразрешения, это все-таки далекий от естественности процесс.
КС — это всегда проникающая операция со списком послеоперационных осложнений: боли, инфекции, спайки, воспаление и расхождения внешнего и внутренних швов, запоры, бесплодие, гинекологические болезни, реакции на общую или спинальную анестезию.
Но какую опасность кесарево несет ребенку? Кажется, для него это совершенно безобидно, однако есть перечень нюансов.
Во-первых, при доставании малыша его обычно довольно резко выдергивают. Плечики в среднем шире разреза, поэтому для их высвобождения приходится тянуть и вращать голову. Либо подталкивать ребенка изнутри под ягодицы, сдавливая позвоночный столб. При растяжении шейных позвонков отмечаются травмы позвоночника, позвоночных артерий, спинного канала.
Во-вторых, при плановом оперативном родоразрешении ребенок оказывается не готов ко внеутробному существованию. Он не успевает настроить свои дыхательную, кровеносную, нервную системы, что обычно происходит при плавных физиологичных родах.
В-третьих, к операции часто прибегают экстренно при проблемах в течении родов, когда схватки затихают, раскрытия нет, детская головка не вставляется в таз. Естественно, оперативное решение лучше агрессивных акушерских приемов, но ребенок к моменту спасения уже мог испытывать гипоксию.
К тому же при необходимости быстродействия хирург не раздумывает над бережностью извлечения маленького человечка и эстетикой шва, и его в критических случаях приходится делать вертикальным.
Еще одним источником родовых травм являются роды в ножном, ягодичном или тазовом предлежании. Далеко не все врачи рискуют вести такие роды и сразу направляют на плановую операцию. При отсутствии противопоказаний, желании роженицы и акушерском опыте роды имеют хорошие прогнозы, но существует высокая угроза
- застревания плода;
- выпадения и пережатия пуповины;
- несвоевременного отхождения вод;
- пережатия маточным зевом головы или позвоночника малыша;
- травмы поясничного отдела;
Нередко возникает родовая опухоль на ягодицах, ножках плода. У новорожденных мальчиков опухоль переходит на гениталии, они воспаляются и отекают, что в половозрелом возрасте может вызвать нарушение репродуктивных органов. Встречается и травма крестцово-поясничного сплетения у малыша.
При нахождении ребенка головкой вниз выделяют лобное и лицевое предлежание, когда голова сильно запрокидывается на движении к выходу, что создает проблемы в шейном отделе, отеки и кровоизлияния на лице и повышает риски прочих родовых травм.
К осложнениям может привести и пуповинное обвитие. Сами по себе петли вреда не приносят, при нетугом однократном обвитии они легко снимаются после прорезывания головки. Если же петля затягивается, это приводит к удушению и многочисленным родовым травмам плода.
Травмы провоцирует и принцип “родить любой ценой” наперекор здравому смыслу. Им руководствуются и сами будущие мамы, и медспециалисты, не умеющие оценить риски и вовремя отправить пациентку в операционную. Это не поздно сделать при активных схватках и при полном открытии — до того, как плод опустится и пройдет “точку невозврата”.
Травмы головы

В эту группу входят.
Родовая опухоль
Образуется из-за отека мягких тканей при сильном давлении на голову (если при родах наблюдалось затылочное, лицевое предлежание), ягодицы (при тазовом расположении). Травма головы появляется при длительных родах, больших размерах плода, использовании вакуум-экстрактора. Признаки – синюшность, красные пятна. Лечение не требуется, опухоль проходит самостоятельно в течение нескольких дней.
Субапоневротическое кровоизлияние
Образуется в области сухожильного шлема головы, может наблюдаться под кожей шеи. Проявляется припухлостью, отеками темени и затылка. Есть риск увеличения, инфицирования, анемии из-за потери крови, возникновения желтухи по причине увеличения уровня билирубина. У большей части детей проходит без медикаментозного лечения в течение 2-3 недель.
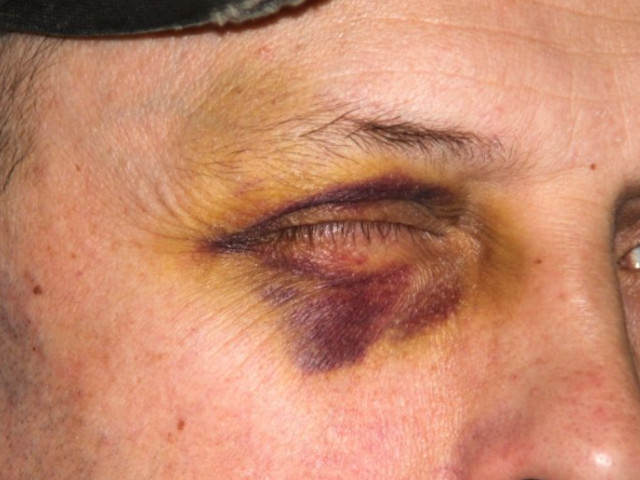
Кефалогематома
Появляется при сосудистых повреждениях, накоплении крови под черепной надкостницей, в районе теменной, реже – затылочной кости. В первое время характеризуется упругостью, заметна на третий день жизни малыша, когда родовая опухоль становится меньше. Расположение ограничивается одной костью, не распространяется в район других, отличается безболезненностью. При прощупывании чувствуется скопление жидкости, цвет кожи в месте кефалогематомы не меняется, возможно покраснение.
В первое время жизни ребенка может увеличиваться, становиться напряженной. Уменьшение наблюдается через 15-20 дней, полностью рассасывается образование в течение двух месяцев. При напряжении назначают рентгенографию, чтобы исключить возможные повреждения черепных костей. Редко наблюдается окостенение образования, форма черепа в области травмы немного меняется. Лечебные мероприятия назначают при кефалогематомах большого размера, с угрозой их увеличения (прокалывание, давящие повязки, антибиотики).
Родовые травмы новорожденных — лечение и причины
Причинами родовых травм могут быть неправильные положения плода, крупный плод, длительные роды, узкий таз, продолжительная внутриутробная гипоксия и другие.
Кефалогематома — родовая травма у детей
Кефалогематома — кровоизлияние между наружной поверхностью костей черепа и покрывающей их надкостницей. Проявляется опухолью, безболезненной, упругой, не пульсирующей, наблюдается в среднем у 0,5 — 2% новорожденных. В первые дни после родов кефалогематома покрыта родовой опухолью и становится заметной только после ее исчезновения. Размеры ее могут вначале увеличиваться, на 2-3-й неделе уменьшаться, к 6-8-й неделе наступает полное рассасывание опухоли.
Лечение: витамин К внутримышечно, прикладывание к груди через 3-4 дня. При больших размерах (более 8 см) — на 4-5-й день делают прокол для удаления крови из гематомы. Назначают для лечения антибиотики. Bногда производят пункцию опухоли (при нагноении или значительном ее объеме).
Парез лицевого нерва — родовая травма у детей
Парез лицевого нерва — одна из наиболее частых форм родовой травмы периферических нервов. Возникает при неточном наложении щипцов или сдавливании нерва в родовых путях в месте наиболее поверхностного его расположения (за мочкой уха). Поражаются все ветви. Для клинической картины характерны следующие симптомы: носогубная складка сглажена, глаз приоткрыт, на лбу отсутствуют морщины. При крике рот перетягивается в здоровую сторону.
Дифференцируют от центрального паралича лицевого нерва, при котором нередко наблюдаются другие симптомы кровоизлияния в мозг, например, параличи конечностей соответствующей стороны. Исход периферического паралича благоприятный. Как правило, он исчезает в течение нескольких недель. Назначают витамины Bi и Bi2 в инъекциях, дибазол; проводят физиотерапию.
Акушерский парез — родовая травма у детей
Акушерский парез — это нарушение функции верхней конечности малыша вследствие повреждения нервных путей в ходе родов. В зависимости от того, какие нервные пути повреждены, различают верхний, нижний и тотальный акушерские парезы.
Для верхнего типа характерно повреждение верхних пучков плечевого сплетения (парез Эрба). Он проявляется следующими признаками: плечико опущено книзу, ручка вяло висит вдоль туловища в положении приведения, но движения кисти и пальцев сохранены.
Для нижнего типа характерно повреждение шейного нервного сплетения (парез Клюмпке): отсутствия движения предплечья и пальцев.
Лечение родовой травмы заключается в наложении шины на ручку, предварительно придав ей физиологическое положение. В комплексную терапию входит обязательно массаж, гимнастика, физиопроцедуры. В случае своевременного лечения парезов — прогноз благоприятный.
Родовая опухоль у новорожденных
Родовая опухоль предлежащей части тела ребенка (головы, ягодиц, конечностей) возникает вследствие затруднения венозного оттока, вызванного давлением расширяющейся шейки матки на предлежащую часть плода. В участке поражения определяется отек тестоватой консистенции, кожа над ним цианотична, возможны точечные кровоизлияния. Родовая опухоль обычно исчезает бесследно через 1-2 дня.
Лечение родовой опухоли у новорожденных не требуется.
Некроз подкожной жировой клетчатки у новорожденных
Некроз подкожной жировой клетчатки возникает в момент родов вследствие давления на плод костей таза матери или щипцов, проявляется на 2-3-й неделе жизни, чаще у крупных детей от немолодых первородящих матерей. Страдают преимущественно девочки, в связи с чем нельзя исключить предрасположенности к этой патологии. Обычно на наружных участках тела (спина, плечи, ягодицы) обнаруживаются безболезненные плотноватые инфильтраты разной величины с бугристой поверхностью. Кожа над ними с цианотично-красноватым оттенком. Общее состояние ребенка, как правило, не нарушено. В течение нескольких недель или месяцев некрозы рассасываются.
Для сокращения этих сроков иногда назначают преднизолон — короткий курс по 2 мг на 1кг массы тела в сутки. На небольших участках поражения можно применять тепло.
Диагноз и дифференциальный диагноз
Диагноз натального повреждения спинного мозга устанавливается на основании тщательного изучения анамнеза и типичной клинической картины. Для подтверждения диагноза необходима рентгенография позвоночника (выявление пороков развития и травматических повреждений), рентгенография грудной клетки (для диагностики паралича диафрагмы).
Рентгенограмму позвоночника осуществляют в двух проекциях. Для выявления подвывиха атланта делают прямой снимок со слегка запрокинутой головой ребенка (на 20—25°), а рентгеновский луч центрируют на область верхней губы.
Краниография и осмотр окулиста показаны при подозрении на сочетанную травму головного и спинного мозга, особенно при повреждении верхних шейных сегментов.
Электромиография позволяет выявить преганглионарные (наличие денер-вационных потенциалов) и постганглионарные (электромиограмма без патологии) нарушения при параличах.
Следует помнить, что при вялых парезах спинального происхождения, в отличие от центральных параличей, отсутствуют сухожильные рефлексы и имеются трофические расстройства.
Дифференциальную диагностику параличей верхних конечностей следует проводить с:
• переломом ключицы;
• эпифизиолизом;
• остеомиелитом плеча (при этом наблюдается припухлость и гиперемия сустава, крепитация, болезненность при пассивных движениях в области плечевого сустава; необходимо рентгенологическое исследование, при котором к 7—10-му дню жизни обнаруживается расширение суставной щели, а в последующем — костные изменения; кроме того, имеются симптомы интоксикации, в крови — нейтрофильный лейкоцитоз со сдвигом влево; иногда с диагностической целью проводится пункция сустава);
• врожденной гемигипоплазией (имеется черепно-лицевая асимметрия с недоразвитием половины туловища и одноименных конечностей).
Кроме того, травматические повреждения спинного мозга необходимо дифференцировать с пороками развития спинного мозга (отсутствие положительной динамики на фоне комплексного лечения); синдромом Маринес-ку—Сегрена (показаны нейросонография или компьютерная томография для выявления атрофии мозжечка и осмотр окулиста в динамике для выявления катаракты); с врожденными миопатиями (минимальная положительная динамика на фоне лечения, решающими в диагнозе являются электромиография и гистологическое исследование биопсированных мышц); артрогрипозом, инфантильным миофиброматозом.
Родовые травмы, повлекшие повреждения центральной и периферической нервных систем
В процессе эволюции млекопитающих и человека матушка-природа сделала всё, чтобы свести к минимуму проблемы травматизма при родах. Косточки черепа у новорожденных детей «двигаются», их сочленение не такое жесткое, как у взрослых. Есть роднички, швы обладают эластичностью.
При движении головы через родовые пути череп у детей испытывает большие механические нагрузки, давление, но его форма словно подстраивается и таким образом противостоит им. Прохождение головы – самый критический момент родов! Часто встречаются простые виды травматизации, которые не должны вызывать серьёзного беспокойства:
- Родовая опухоль – самый безобидный случай. Это просто небольшая припухлость на личике, которая пройдет сама собой через несколько дней. Причина образования – в сдавливании тканей.
- Отёк на темени или субапоневротическое кровоизлияние имеет схожую природу и также не требует специального лечения.
Кефалогематома
Диагностировать сразу после родов весьма затруднительно, обычно – в течение первых дней. Наблюдается всего в 3-5 случаях на 1000 новорожденных. Это кровоизлияние под надкостницу, возникающее в результате разрыва сосудов при деформации черепа, проходящего по узкому родовому каналу. Обычно выливается от 50 до 140 мл крови, иногда больше, кефалогематома чаще наблюдается на костях темени. Наощупь опухоль упругая, в течение нескольких недель она постепенно рассасывается. Если этого не происходит, гематома затвердевает, что может вызвать деформацию костей черепа.
Опасные осложнения могут выражаться в нагноении кефалогематомы, кровопотеря может вызвать анемию.
В тяжелых случаях нагноения применяют антибиотики, прибегают к отсасыванию крови, хирургическому вмешательству. В неосложненных случаях процесс рассасывания стимулируют витамином К, назначают глюконат калия.
Внутричерепные травмы у детей
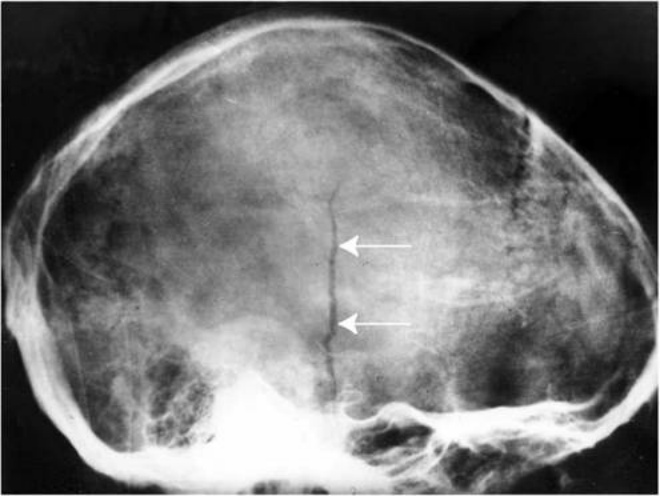
В 70% случаях причинами повреждения центральной нервной системы являются внутричерепные травмы, это одна из причин гибели новорожденных детей. Медицина утверждает, что основными причинами родовых внутричерепных травм у детей является внутриутробное кислородное голодание (гипоксия), либо асфиксия в процессе родов.
Наблюдается изменения функциональных свойств сосудов, отёк мозга, кровоизлияния, нарушаются естественные механизмы регулировки внутричерепного давления. Все эти нарушения дополняются и усиливаются механическим сдавливанием черепа во время прохождения родовых путей, либо ошибками или чрезмерными усилиями при акушерских манипуляциях.
Лечение зависит от тяжести и типа внутричерепной травмы: применяется хирургическое вмешательство, подключается искусственная вентиляция легких (если необходимо), назначается медикаментозная терапия, призванная стабилизировать гемостаз, метаболизм и предотвратить судороги и отеки.
Перечень заболеваний центральной нервной системы детей в результате внутричерепных травм достаточно обширен. Часто внутричерепные травмы вызывают детский церебральный паралич (ДЦП), отставание в умственном и физическом развитии, олигофрению, эпилепсию, паралич, мышечную атрофию. Нужно немедленно принимать меры в первые дни жизни малыша, чтобы купировать серьезные последствия. К сожалению, нередко именно внутричерепные травмы приводят к летальному исходу…
Причины и факторы развития
Причины травматизма новорождённого могут быть обусловлены:
- особенностями анатомического строения родовых путей матери;
- сопутствующими заболеваниями беременной женщины, не связанными с вынашиванием плода;
- аномалиями анатомического строения плода;
- несоответствием размеров плода и таза матери;
- индивидуальным характером всех этапов процесса родов.
Анатомически женский таз значительно отличается по своему строению от мужского. Сужение таза, костные выросты, неправильно сросшиеся переломы могут привести к травмам новорождённого в процессе прохождения по родовым путям. Возраст матери также имеет значение. Повышенный риск родового травматизма наблюдается как у юных, так и у первородящих женщин старше тридцати лет. Сопутствующие заболевания у матери в период ожидания ребёнка также могут спровоцировать родовую травму новорождённого:
- гипертония;
- сахарный диабет;
- гестоз первой и второй половины беременности (осложнение, которое характеризуется появлением отёков, повышением давления, наличием белка в моче).
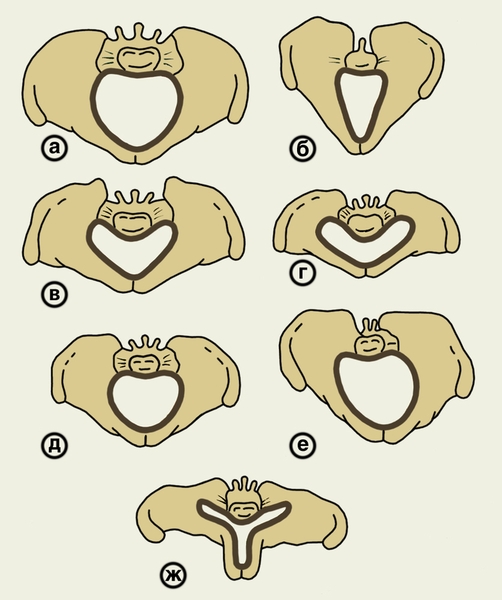
Анатомические аномалии жеского таза — один из ведущих факторов травматизма новорождённого
Анатомические размеры женского таза рассчитаны на прохождение по родовому каналу плода в затылочном виде головного предлежания. Любая аномалия строения головы и тела ребёнка, приводящая к увеличению его линейных размеров, может спровоцировать повреждения органов и тканей. Распространённой патологией является гидроцефалия (водянка мозга), при которой наблюдается изолированное увеличение головы. Большой размер плечевого пояса может привести к перелому ключицы и травме нервов верхней конечности новорождённого.
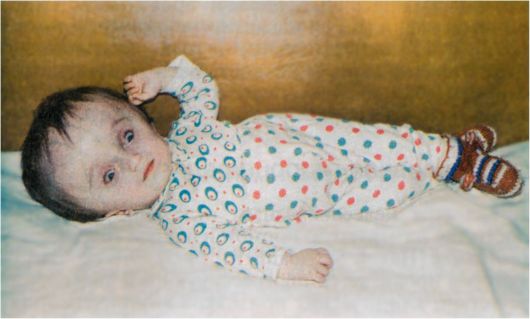
Гидроцефалия — типичный фактор родового травматизма новорождённого по причине анатомических аномалий строения
Вес плода с определённой степенью точности определяется накануне родов. Средняя масса доношенного новорождённого обычно составляет три килограмма. Крупный плод с большим весом при естественном способе родоразрешения и любых размерах женского таза может получить травмы. Однако даже средний по размерам новорождённый может пострадать в процессе прохождения через слишком узкий таз.
Процесс течения родов также может негативно повлиять на состояние здоровья малыша. Длительный характер родов, осложнённых слабостью схваток маточной мускулатуры, также как и стремительные роды, могут привести к родовой травме. Разгибание головки плода (лобное, лицевое) при рождении является серьёзным фактором родовой травмы. Процесс рождения тазовым концом вперёд также чреват повреждениями новорождённого.
При внезапном переходе нормального течения родов в патологическое не всегда есть возможность сделать операцию кесарева сечения. Когда головка вошла в малый таз матери, через разрез на передней брюшной стенке новорождённого извлечь уже невозможно. В этом случае плод извлекается при помощи выходных акушерских щипцов. Применение данной методики чревато повреждением головы, шейного отдела позвоночника, спинного мозга и лицевого нерва. Исправление поперечного положения плода в матке при помощи поворота на ножку и перевода в тазовое предлежание также может осложниться травмами новорождённого.
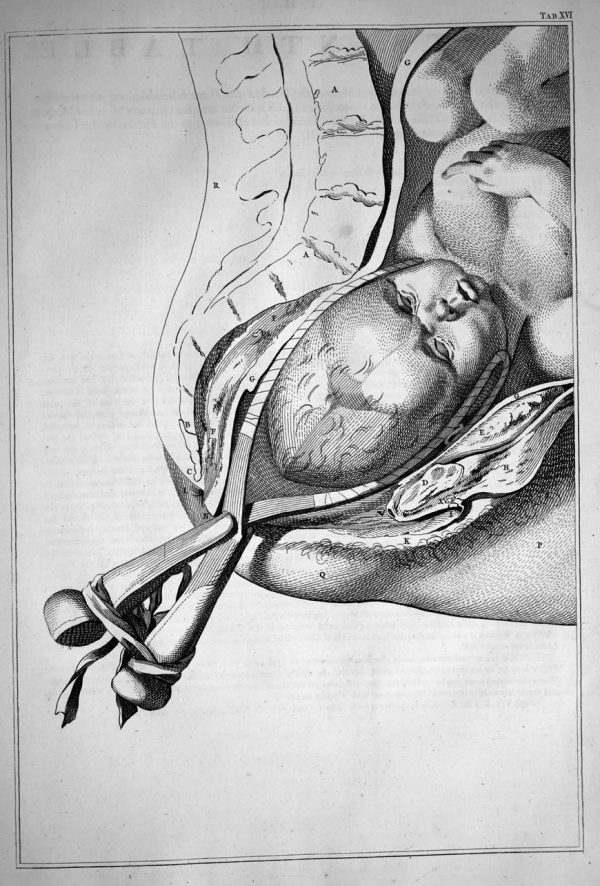
Наложение акушерских щипцов повышает риск травм шейного отдела позвоночника, мозговых кровоизлияний и повреждения лицевого нерва
Особенной формой травматизма является родовая опухоль, которая подразумевает отёк и гематому на предлежащей части плода (голова, тазовый конец). Недоношенность сама по себе не является причиной повреждений. К родовой травме в этом случае, как правило, приводит совокупность нескольких из вышеперечисленных факторов. Очень часто травматизм новорождённого в процессе родов сочетается с материнским.
Последствия родовой травмы
- Прямым следствием нарушения целостности любого органа является нарушение его функций. Так, незашитый разрыв на шейке матки грозит женщине несостоятельностью шейки во время следующей беременности и угрозой выкидыша. Предотвратить прерывание беременности в таком случае можно только наложением швов на шейку матки.
- Другой пример касается разрывов промежности. Иногда врачи в роддоме не зашивают небольшие надрывы, не думая о том, что через несколько лет у женщины возникнет опущение половых органов, которое очень сильно снижает качество жизни молодой женщины и впоследствии требует сложной гинекологической операции.
- Следствием тяжелых родов могут быть не только разрывы: при длительном стоянии головки в потужном периоде в одной плоскости малого таза (что случается, как правило, при слабости потуг или крупном плоде) может возникнуть недостаточное кровоснабжение тканей, придавленных головкой плода, и, как следствие, их локальный некроз. Если это случается на участке соприкосновения двух полых органов (влагалища и прямой кишки, уретры и влагалища), может сформироваться свищ. Свищевые ходы также подлежат обязательному хирургическому лечению, так как нарушают нормальные анатомические взаимоотношения в организме и доставляют массу неудобств женщине.
Но даже в том случае, если после травмы ткани были нормально зашиты, не всегда удается избежать неблагоприятных последствий.
Последствия родовых травм
На перелом костей накладывается гипс, мягкие ткани зашиваются, реанимационные мероприятия проводятся, синяки и гематомы рассасываются. Но родовые травмы для новорожденного чреваты непоправимыми осложнениями, наиболее страшные из которых связаны с поражением головного и спинного мозга:
- нарушение развития, расстройства аутистического спектра;
- ДЦП — двигательное, психическое, умственное нарушение;
- эпилепсия;
- гидроцефалия (скопление в желудочках головного мозга жидкости из спинного мозга — ликвора);
- полное вегетативное состояние или кома вследствие асфиксии и кровоизлияния.
Симптомы сильных поражений головного, спинного мозга и периферической нервной системы начинают проявляться уже в первые дни или недели ребенка.
Он испытывает сложности при дыхании, сосании, много спит или, наоборот, постоянно плачет, подвержен частым пневмониям. С возрастом состояние ребенка может ухудшаться, он уже самостоятельно не дышит и не глотает, начинается отмирание органов.
При стабилизации состояния специалисты разрешают реабилитироваться, необходимость в чем сохраняется практически навсегда.
Но патологические процессы обладают свойством развиваться скрытно какое-то время. Например, эпи-приступы, начавшиеся после года, тогда же обнаруживаются симптомы ДЦП, ЗПРР, аутизма.
Неврологи объясняют патологию внутриутробной инфекцией, генетической предрасположенностью, сотрясением мозга при ушибах и падениях. Родители, в свою очередь, могут винить вакцинацию.
Но если восстановить обстоятельства появления малыша на свет, выясняется, что ему сопутствовала та или иная родовая травма или роды осуществлялись при участии акушерских маневров. Для большинства родителей уже далеко после родов становится неожиданностью информация о страшных побочных эффектах используемых методов родовспоможения и наличии родовой травмы.
Менее трагичные следствия родовой травмы, такие как кривошея, асимметрия лица, внутричерепное давление, энцефалопатия, парез ручки (или повреждение плечевого сплетения), тоже весьма усложняют жизнь и требуют долгого дорогостоящего лечения и реабилитаций с непредсказуемым итогом.



Конечно, не у всех малышей будет существенное нарушение в результате такой травмы. Новорожденных подразделяют на спокойных и беспокойных. Может быть, кроха как раз принадлежит второму типу?
Ведь нет ничего необычного в этих явлениях:
- надрывный плач;
- неспокойный сон;
- вздрагивания;
- отказ от груди;
- колики;
- гипертонус;
- срыгивания;
- запоры.
Считается, что все родители новорожденных в большей или меньшей степени с такими вещами сталкиваются по причине незрелой нервной, пищеварительной и других систем ребенка.
Редко кто задумывается, но проблемы со здоровьем в молодом и среднем возрасте тоже проистекают от родовой травмы. Хроническая усталость, перепады давления, головные боли, недуги нервной системы, болезненность спины, неконтролируемый плач — как минимум этих проблем можно было избежать, если бы не родовая травма.
А не от образа жизни ли эти недуги? Отчасти верно. Но проблемы образа жизни возникают, как это ни парадоксально, вследствие осложненного рождения. Пациент не перерос эти травмы.
Может ли кесарево сечение предотвратить травму?
Проведение родов с помощью кесарева редко приводит к травме шейных отделов. На первый взгляд может показаться, что неестественные роды являются лекарством от травматизма, но это не совсем так. Травмы при кесаревом сечении могут случаться под влиянием следующих причин:
- кесарево не делают женщинам с отличным здоровьем;
- не назначают женщинам, которые могут легко родить самостоятельно.
 Ошибочно считать, что кесарево сечение способно помочь избежать проблем с ШОП новорожденного
Ошибочно считать, что кесарево сечение способно помочь избежать проблем с ШОП новорожденного
Кесарево сечение назначают в случаях обнаружения угрозы жизни малышу. Даже на момент операции плод подвергается механическому воздействию.
Чтобы извлечь ребенка, делают разрез на матке размером 25 см в длину, несмотря на то, что плечики ребенка достигают приблизительно 35 и более см. В результате этого, акушеры должны доставать новорожденного при помощи собственных усилий. Когда плод продвигается по родовым каналам мамы, в организме происходит автоматическая работа всех его органов, в том числе легких и сердца. Если ребенка достают при помощи хирургического вмешательства, такие процессы не происходят. Поэтому акушеры запускают функционирование органов за счет других способов, которые могут отразиться на нервной системе малыша.
По статистическим данным, кесарево сечение считается таким же опасным, как и естественные роды. У малышей, рожденных таким путем, во многих случаях выявляют травму черепа, смещение позвонков в шее и кровоприток в глазное яблоко. Поэтому можно утверждать, что миновать родовое повреждение при помощи хирургического вмешательства практически невозможно.