Остеохондроз позвоночника и его причины
Содержание:
- Медикаментозные средства
- Чем лечить остеохондроз шейного отдела?
- Остеохондроз позвоночника: причины
- Стадии заболевания
- Как на практике проявляется остеохондроз позвоночника? Симптомы заболевания
- Физические упражнения
- Симптомы остеохондроза позвоночника
- Проявления остеохондроза
- Причины рецидива
- Этапы развития заболевания
- Симптомы хондроза
- Профилактика заболевания
- Подводим итоги
Медикаментозные средства
Лечится с помощью медикаментов рекомендуется при обострении остеохондроза. Лекарственные препараты помогут купировать боль, воспаление, улучшить кровоснабжение на пораженном участке, нормализовать двигательную активность.
 При остеохондрозе показаны различные медикаменты
При остеохондрозе показаны различные медикаменты
При остеохондрозе применяются следующие медикаменты:
- НПВС избавляют от болевого синдрома, воспаления. Чаще всего используется Диклофенак, Ибупрофен, Ктопрофен, Нимесулид, Мелоксикам.
- Препараты с сосудорасширяющим действием. Из-за напряжения мышц сужаются кровеносные сосуды, чтобы расширить их просвет и улучшить кровообращение, применяют Трентал, Актовегин, Берлитион.
- Миорелаксанты расслабляют спазмированные мышцы, нормализуют кровоток, ослабляют боль, улучшают подвижность, ускоряют восстановление тканей. Для этой цели применяют Сирдалуд, Миокалм, Баклофен.
- Хондропротекторы останавливают разрушение хрящевой прокладки. Для лечения применяются Дона, Хондроксид, Структум, Артра, Терафлекс, Алфлутоп и т. д.
- Психолептики на основе растительных или синтетических компонентов успокаивают или уменьшают эмоциональное напряжение, не вызывая снотворный эффект.
- Препараты на основе витаминов группы В ускоряют восстановление поврежденных нервных волокон. Для этого применяют Мильгамму, Нейромультивит.
Все эти медикаменты помогают бороться с хроническим остеохондрозом, только принимать их можно по медицинским показаниям.
Для купирования сильной боли в острый период болезни применяют опиоидные ненаркотические анальгетики, например, Трамал. Для этой же цели используют глюкокортикоиды (Амбене). Однако эти медикаменты негативно влияют на организм, поэтому принимать их можно в крайнем случае.
Кроме таблеток и уколов при обострении остеохондроза используют кремы и гели с местнораздражающим и разогревающим действием, например, Диклофенак, Индометацин, Финалгон, Никофлекс, Унгапивен.
 Устранить интенсивную боль поможет лечебная блокада с применением Новокаина, Лидокаина, комбинированных растворов с анальгетиками или глюкокортикостероидами. Уколы делают прямо в пораженную зону, терапевтический эффект сохраняется 2 – 3 дня, потом процедуру повторяют
Устранить интенсивную боль поможет лечебная блокада с применением Новокаина, Лидокаина, комбинированных растворов с анальгетиками или глюкокортикостероидами. Уколы делают прямо в пораженную зону, терапевтический эффект сохраняется 2 – 3 дня, потом процедуру повторяют
Чем лечить остеохондроз шейного отдела?
Комплексное лечение шейного остеохондроза может включать следующие традиционные и нетрадиционные методики: медикаментозное лечение, массаж, точечный массаж, мануальная терапия, физиотерапия, иглоукалывание, гомеопатия, народные средства и т.п.
Основная схема лечения при остеохондрозе одинакова для всех локализаций данного заболевания:
- Сначала необходимо снять болевой синдром.
- Затем снимется отек.
- На этом этапе необходимо нормализовать кровообращение.
- Укрепление мышечного корсета.
- Улучшение питания и регенерации тканей.
Список лекарственных средств и препаратов для лечения шейного остеохондроза в домашних условиях весьма обширен:
- Противовоспалительные ( стероидные). Это гормональные препараты, которые снимают воспалительные явления и, тем самым, устраняют болевые ощущения. Наиболее часто при остеохондрозе шейного отдела применяются таблетки и мази на основе гидрокортизона, преднизолона или дексаметазона;
- Анальгетики (нестероидные препараты, снимающие болевые ощущения). Обычно их назначают в виде таблеток или капсул. Следует помнить, что большинство таких лекарств вызывают раздражение слизистой оболочки пищеварительного тракта. Среди современных препаратов, используемых для снятия болевых ощущений при остеохондрозе – диклофенак, пироксикам;
- Миорелаксанты – это препараты, расслабляющие мышечный тонус. Они применяются в хирургии и ортопедии, как вспомогательные средства для купирования болей. Такие лекарства вводятся парентерально, и поэтому всегда под наблюдением врача. Для лечения остеохондрозов используют препараты из двух фармакологических групп: глицерина и бензимидазола. Имеется обширный перечень противопоказаний;
- Хондропротекторы – это препараты, содержащие вещества, замещающие компоненты хрящевой ткани – хондроитин, гиалуроновая кислота. Чтобы добиться стойкого положительного эффекта, такие лекарства нужно принимать очень длительное время;
- Мази и гели для наружного применения. Это самая доступная для применения в домашней обстановке группа лекарственных препаратов. Их делят на снимающие воспаление, согревающие и обезболивающие. Такие средства часто рекламируются, наиболее популярные: вольтарен эмульгель, нурофен, фастум-гель. При шейном остеохондрозе далеко не все мази эффективны, кроме того, из-за доступности они иногда применяются необоснованно и без учета особенностей патогенеза.
- Витамины. При остеохондрозе назначаются витамины, благотворно воздействующие на периферическую нервную систему и улучшающие проводимость. Водорастворимые витамины: В1, В6, В12, жирорастворимые витамины: А, С, D, Е. В последние годы стали чаще назначать комбинированные препараты, содержащие как обезболивающие, так и витаминные компоненты. Одно из таких лекарств – Мильгамма композитум. Эффективный препарат состоит из витаминов группы В на основе пиридоксина и тиамина, а качестве обезболивающего содержит лидокаин.
Подобрать наиболее подходящую терапию может только команда хороших специалистов, в которую входят невролог, физиотерапевт, массажист, хирург, вертеброневролог.
Остеохондроз позвоночника: причины
Позвоночник состоит из позвонков, которые соединены между собой хрящевыми межпозвоночными дисками. Они служат амортизатором и обеспечивают упругость и подвижность позвоночника.
Наш организм растет до 20-25 лет. В это время межпозвоночный диск снабжен кровеносными сосудами, с помощью которых происходит активное питание. После остановки роста кровоснабжение прекращается. Далее диск получает питание из смежных тканей, в основном из мышц. Диски питаются как губка, при сжатии отдают продукты обмена, а при растяжении впитывают питательные вещества. Если по какой-либо причине межпозвоночный диск не получает достаточного питания, он начинает разрушаться.
Рассмотрим причины остеохондроза позвоночника:
- Малоподвижный образ жизни. Мы уже знаем, что хрящевой диск питается при сжатии и растяжении, а для этого позвоночнику необходимо двигаться.
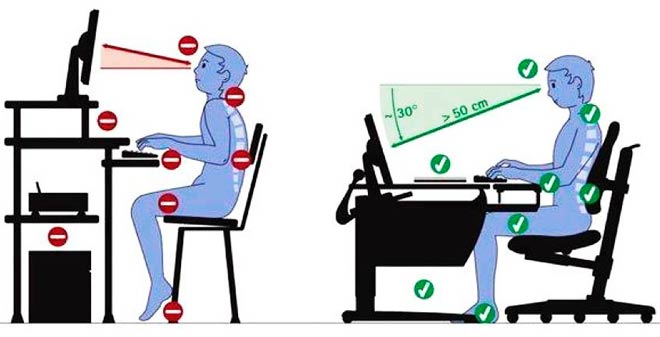
- Вынужденная поза. Это касается офисных работников и водителей, ведь длительное сидение наклонившись вперед приводит к неравномерной нагрузке на позвоночник. Представьте, что вся масса верхней части тела ежедневно оказывает давление не на весь диск, а на определенные его точки. Питание хрящевой ткани в этих точках нарушается, что приводит к ее разрушению.
Длительное сидение за компьютером при наклоне вперед увеличивает нагрузку на позвоночник на 50-70%.
- Избыточная физическая нагрузка. Помимо нагрузки на позвоночник происходит мышечное напряжение, в результате чего нарушается кровообращение мышц и межпозвоночный диск не получает необходимое питание.
- Неправильная осанка. Стойкое изменение конфигурации позвоночника перегружает межпозвоночные диски.
- Ожирение. Избыточная масса верхней части тела оказывает нагрузку на позвоночник.
- Возрастные изменения. Это естественный процесс, в результате которого замедляются обменные процессы хрящевой и костной ткани.
Изменения в позвоночнике при остеохондрозе
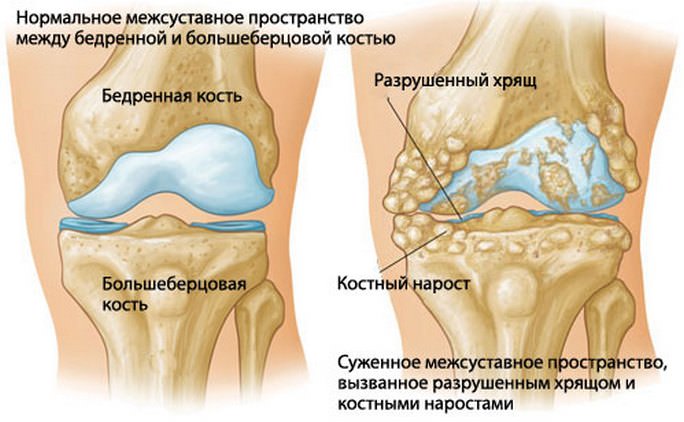
Для остеохондроза позвоночника характерно нарушение питания (трофики) межпозвоночных дисков. В первую очередь изменяется форма диска– он выпячивается в сторону позвоночного канала. Если выбухание межпозвоночного диска происходит без разрыва фиброзно-хрящевого кольца, то такое состояние называется протрузией. Это одна из стадий остеохондроза позвоночника. Следующим этапом является разрыв фиброзно-хрящевого кольца, который сопровождается смещением студенистого ядра межпозвоночного диска. Так образуется межпозвонковая грыжа.
В процесс вовлекается и костная ткань позвонков. Она разрастается и образует так называемые остеофиты или костные шипы. Они компенсируют нагрузку на позвоночник, ограничивая при этом движения.
Нередко остеофиты называют “отложением солей”. На самом деле никаких солей нет. Это костные образования, которые убрать с помощью массажа и мануальных методик, конечно же не получится.
Мышцы при остеохондрозе также подвергаются определенным изменениям. Для того, чтобы удерживать деформированный позвоночник в нормальном положении, они находятся в состоянии постоянного напряжения. Мышечные спазмы при остеохондрозе сопровождаются болью и еще больше ухудшают трофику структур позвоночника.
Изменение формы структур позвоночника приводит к смещению позвонков и межпозвоночных дисков. При этом происходит сдавление (компрессия) корешковых нервов. Они воспаляются и вызывают сильную боль.
Остеохондроз позвоночника с корешковым синдромом проявляется болью в ногах, руках, грудной клетке и внутренних органах – сердце, легких, желудке, кишечнике, почках и т.д. Онемение рук, ног, лица и языка при остеохондрозе – также являются признаком компрессии корешковых нервов.
Стадии заболевания
Патологические изменения, происходящие при остеохондрозе поясничного и других отделов позвоночника, в первую очередь затрагивают диски из гиалинового хряща, находящиеся между позвонками. Лишь затем присоединяются болезненные явления в костных структурах тел позвонков, суставных капсулах, связках, мышечной ткани, что определяет наличие более развернутой и разнообразной клинической картины на поздних стадиях патологии, а также формирование осложнений остеохондроза.
Межпозвоночный диск состоит из двух частей. Центральная зона называется студенистым ядром, которое обладает очень эластичной и мягкой структурой и выполняет функцию амортизации позвоночного столба. Внешняя часть – это фиброзное кольцо, играющее функцию соединения и стабилизации позвонков. В поясничном отделе межпозвонковые промежутки самые высокие, до 1 см, что объясняется повышенной нагрузкой именно на этот участок позвоночного столба.
В самом начале развития болезни, когда нарушается нормальное обеспечение хрящевой ткани кислородом и питательными веществами, замедляется регенерация хондроцитов, старые клетки уже не замещаются новыми. В межклеточной жидкости также происходят негативные процессы, связанные с нарушениями обмена веществ и с несвоевременным удалением продуктов распада. На этой стадии еще возможно восстановить регенерационную способность хряща и преодолеть болезнь.
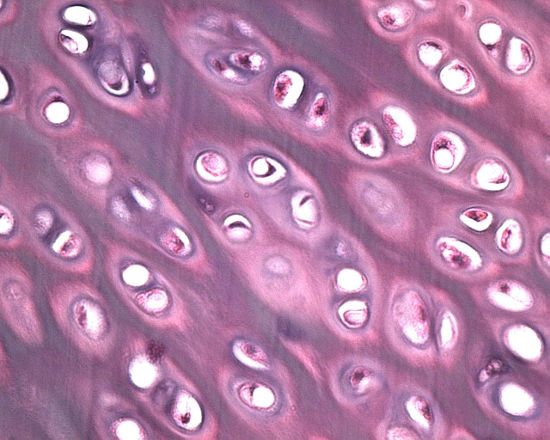 Хрящевая ткань обладает небольшими регенерационными возможностями
Хрящевая ткань обладает небольшими регенерационными возможностями
Далее начинают разрушаться коллагеновые волокна хрящевых дисков, что приводит сначала к частичной, а затем и к полной деструкции межпозвонковых прослоек. Теряется стабильность целых сегментов позвоночного столба, а при разрыве фиброзных колец происходит и выход хрящевых структур или за пределы позвоночника, или в спинномозговой канал. Последний момент определяет механизм формирования межпозвоночных грыж.
При исчезновении хрящевых дисков или их замещении соединительной тканью полностью теряется стабильность, и позвонки могут соскальзывать друг с друга, удерживаясь лишь связками. Это состояние спондилолистеза особенно характерно для поясничного отдела, в дальнейшем оно дополняется признаками поражения межпозвонковых суставов, связок и мышц, удерживающих позвоночник. При вовлечении в патологический процесс нервных корешков, парами отходящих от спинного мозга, формируются характерные неврологические симптомы патологии.
Как правило, остеохондроз первоначально поражает один сегмент позвоночного столба, но затем дегенеративно-дистрофические процессы распространяются и на другие отделы. Снижается высота всех межпозвонковых промежутков, что укорачивает позвоночник (человек становится ниже ростом), увеличивается нестабильность, но вместе с ней теряется былая подвижность и упругость позвоночного столба. Постепенно появляются деформации или усиливаются уже имеющиеся искривления.
Как на практике проявляется остеохондроз позвоночника? Симптомы заболевания
Главное субъективное проявление остеохондроза позвоночника – болезненные ощущения и дискомфорт в пораженной патологическим процессом области спины, которые склонны иррадиировать в верхние или нижние конечности.
Симптоматика заболевания в каждом отдельном случае зависит от физиологических особенностей строения тела пациента, запущенности болезненного состояния и места его локализации.
Тяжелые формы заболевания могут приводить к развитию ишемии головного мозга, онемению языка, нарушению глотания.
Грудной остеохондроз позвоночника очень сложен для диагностики, так как его проявления нередко расцениваются за патологические проявления со стороны внутренних органов.
Больные остеохондрозом жалуются на появление болей в грудной клетке, которые меняют свою интенсивность в зависимости от расположения тела человека, при наклонах, при вдохе и выдохе.
Также пациенты с подобной формой недуга отмечают изменения чувствительности в области спины, груди, чувство зуда, жжения, пощипывания и тому подобное.
Порой болевые ощущения, связанные с поражением грудного отдела позвоночного столба, ошибочно могут быть приняты за стенокардию и даже инфаркт миокарда.
Подробности о симптомах остеохондроза смотрите в видео:
Боли при остеохондрозе поясничного отдела позвоночника могут носить разный характер. Они бывают острыми, стреляющими или постоянными и ноющими.
Пациенты отмечают также у себя нарушения чувствительности, онемение ног, области крестца и таза.
Болезненные проявления остеохондроза во многом зависят от стадии патологического процесса:
- Первая, начальная стадия болезни патоморфологически проявляется частичной потерей эластичности межпозвоночных дисков, что на практике выражается утренней скованностью в области спины и болями в зоне поражения после длительного нахождения человека в одной позе;
- Для второй степени остеохондроза характерным является резко выраженный болевой синдром и ограничение подвижности пациента;
- Третья стадия – разрыв фиброзного кольца и формирование межпозвоночной грыжи. Заболевание проявляется острой болью в зоне поражения и при несвоевременном оказании медицинской помощи может привести к инвалидности.
Стадии остеохондроза
Физические упражнения
Комплексная терапия остеохондроза обязательно должна включать в себя физические упражнения, которые можно легко выполнять в домашних условиях. Различные наклон, повороты, скручивания и прочие движения обеспечивают укрепление мышц, улучшение кровообращения и профилактику осложнений.
Очень полезно выполнять висы на перекладине, выполнять упражнения из йоги, которые будут способствовать растягиванию позвоночника. Но прежде чем приступать к занятиям, следует учесть некоторые правила:
- начинать нужно с разминки, чтобы разогреть мышцы и избежать их травмирования;
- скручивания нельзя делать при наличии острых болей в позвоночном столбе;
- следует исключить прыжки и бег, лучше заменить их плаванием, лыжной прогулкой, ходьбой;
- если патологический очаг локализуется в шейном отделе спины, круговые вращения головой противопоказаны;
- занятия должны происходить не менее 3 раз в неделю.
При шейном остеохондрозе рекомендуется выполнение следующих упражнений (каждое делается по 10 раз):
- Потребуется стул. На него нужно сесть и выпрямить спину. Выполнять плавные (нерезкие!) повороты головы поочередно сначала вправо, потом влево.
- Исходное положение не меняется. Кладется правая ладонь на правую щеку. С небольшим упором голову медленно наклоняют влево. Затем упражнение выполняется в другую сторону, меняя правую руку на левую (она кладется на левую щеку).
- Сидя на стуле с выпрямленной спиной, нужно кисти рук сцепить на затылке в замок и плавно наклониться вперед. Наклонять голову следует до тех пор, пока подбородок не коснется груди. Должно ощущаться напряжение мышц.
- И также сидя на стуле, необходимо взяться за него руками (за заднюю часть), при этом медленно опустив голову назад и одновременно разводя лопатки. Затем нужно вернуться в исходное положение.
- В сидячем положении следует поднять плечи и попытаться дотянуться мочками ушей до них, после чего плечи опустить.
При поясничном остеохондрозе можно выполнять следующие упражнения (делаются по 5–10 раз):
- Лечь на спину, поднять руки, носками тянуться вниз.
- Лечь на спину, ноги согнуть в коленях, руки развести в сторону. На вдохе поднять таз, на выдохе – опустить.
- Лечь на спину, согнуть ноги в коленях и подтянуть их к груди, обхватив руками. На выдохе попытаться дотянуться подбородком до колен.
Несмотря на то что эти комплексы просты в исполнении, делать их можно только с разрешения лечащего врача. Необходимо понимать, что каждый случай индивидуален и при некоторых расстройствах в организме даже простые и безвредные, на первый взгляд, упражнения могут нанести ущерб здоровью.
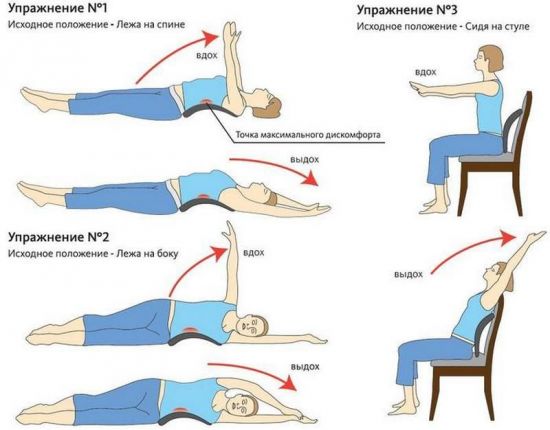 Гимнастика в лечении остеохондроза имеет большое значение, поэтому пренебрегать ею нельзя.
Гимнастика в лечении остеохондроза имеет большое значение, поэтому пренебрегать ею нельзя.
Симптомы остеохондроза позвоночника
Какой бы отдел позвоночника не был вовлечен в патологический процесс, болезнь проявляется двумя основными симптомами – болью и ограничением движения как позвоночника, так и конечностей.
Симптомы остеохондроза шейного отдела позвоночника
Шейные позвонки – самые маленькие и подвижные. Кроме того, через них проходят кровеносные сосуды, питающие головной мозг. Именно поэтому шейный отдел позвоночника считается самым уязвимым. Остеохондроз шейного отдела проявляется характерными симптомами:
- Боль в шее, которая может отдавать в затылок, плечи, лопатку. Болевые ощущения усиливаются при наклоне головы;
- Головная боль, головокружение, шум и звон в ушах. На фоне заболевания возможно и ухудшение слуха;
Головные боли при остеохондрозе – достаточно распространенное явление. Люди, страдающие от систематических головных болей, должны в обязательном порядке обследоваться у невропатолога. По статистике, в 30% случаев причиной головной боли является шейный остеохондроз.
- Боль в руках и грудной клетке. Ограничение движений рук;
- Нарушение координации движений;
- В некоторых случаях страдает зрение и речь;
- Повышение артериального давления.
Синдром позвоночной артерии при шейном остеохондрозе – комплекс симптомов, к которым нужно отнестись внимательно. Позвоночная артерия питает головной мозг, и при ее компрессии нарушается его кровообращение. Синдром позвоночной артерии при шейном остеохондрозе имеет следующие признаки:
- Шум в ушах;
- Головная боль, головокружения;
- Тахикардия (учащенное сердцебиение);
- Нарушение зрения, появление “мушек” перед глазами;
- Потеря сознания.
Если у вас есть эти симптомы, вам нужно срочно обратиться к невропатологу. Синдром позвоночной артерии – наиболее частая причина инсультов в молодом возрасте.
Симптомы остеохондроза грудного отдела позвоночника
Грудной отдел позвоночника менее подвижен, чем шейный или поясничный. В связи с этим его сложнее вылечить. В грудной полости расположены жизненно важные органы – сердце, крупные кровеносные сосуды и легкие, поэтому симптомы остеохондроза грудного отдела можно спутать с заболеваниями органов грудной полости.
Признаки остеохондроза грудного отдела позвоночника:
- Ноющие боли между лопатками и в грудной области. Боль усиливается после длительного пребывания в вынужденной позе или при физической нагрузке;
- Боль и скованность движений при дыхании;
- Боль между ребрами (межреберная невралгия);
- Онемение кожи, ощущение “мурашек”;
- Боль может отдавать в сердце, легкие, желудок и почки;
- Ограничение движения при наклонах, поднятии рук и поворотах туловища.
Как отличить остеохондроз позвоночника от сердечной боли?
Боль при остеохондрозе грудного отдела позвоночника может быть настолько интенсивной, что можно запросто заподозрить заболевание сердца. Давайте разберем чем отличается остеохондроз от боли в сердце при стенокардии:
- Продолжительность боли. При остеохондрозе позвоночника боль может длиться днями и неделями, а при стенокардии – до 10 минут.
- Купирование (прекращение) боли. При стенокардии боль купируется нитроглицерином, а при остеохондрозе эффективны анальгетики – диклофенак, мелоксикам и т.д.
- Изменения на ЭКГ характерны для сердечной патологии, а при остеохондрозе ЭКГ в норме.
Симптомы остеохондроза поясничного отдела позвоночника
Поясничный отдел позвоночника наиболее подвержен физическим нагрузкам. Любая наша активность на бытовом уровне так или иначе задействует эту часть позвоночника. С болью в пояснице сталкивались практически все, и это самый частый симптом, с которым обращаются к врачу за помощью.
Признаки остеохондроза поясничного отдела позвоночника:
- Боль в пояснице спине, “прострелы” при физической нагрузке и при длительном вынужденном положении. Боли при остеохондрозе поясничного отдела объединяют термином радикулит.
- Нарушение работы мочеполовых органов. Боли в области почек, затрудненное мочеиспускание. У женщин может наблюдаться нарушение менструального цикла, боли в области яичников и матки, а у мужчин возникают проблемы с потенцией.
- Боли в области ягодиц, бедра, голени и стоп. Нарушение чувствительности ног, покалывание, онемение.
- При длительном сдавлении нервных корешков и кровеносных сосудов может развиться перемежающая хромота. Человек при длительной ходьбе начинает хромать, и ему необходимо остановиться и отдохнуть.
Проявления остеохондроза
Чем раньше начать лечение остеохондроза, тем больше шансов на положительный результат терапии
Очень важно знать начальные признаки заболевания. Уже при первых же проявлениях болезни следует незамедлительно обратиться к врачу
Читать: Признаки грудного остеохондроза
Самым распространенным симптомом остеохондроза являются болевые ощущения, по локализации которых можно определить, какой именно из отделов позвоночника поврежден. Совершая резкое движение, например, поворот головы или корпуса, человек, чьи межпозвонковые диски подвержены деформации, ощутит боль, напоминающую воздействие тока. По характеру боль острая и сильная, по зоне возникновения – сконцентрирована в том отделе, который подвержен остеохондрозу.
После болевого приступа некоторое время больной не в состоянии пошевелиться, ощущает болезненное мышечное напряжение. Постепенно человек замечает, что его позвоночник теряет подвижность, становится все сложнее найти комфортное для себя положение тела.
Остеохондроз каждого из отделов имеет свои специфические проявления, знание которых поможет незамедлительно принять меры.
- Шейный остеохондроз вызывает головные боли, мигрени. Больной также может ощущать, что боль переходит в руки, затылок или плечи. Болевой синдром усиливается во время чихания, кашля, при поворотах или наклонах головы. Также боль может возникать в области сердца и за лопатками, усиливаясь при движении. В некоторых случаях наблюдаются головокружение, звон в ушах, ухудшение зрения. Если болезнь запустить, она может повлечь за собой проблемы с кровообращением спинного и головного мозга.
- К числу первых проявлений остеохондроза грудного отдела следует отнести боль в области грудины опоясывающего характера. Именно поэтому нередко заболевание воспринимается больными как проблема с сердцем или легкими, а не с позвонками.
- Поясничный остеохондроз выдаст себя стреляющей болью в зоне поясницы, отдающей в ягодицы и нижние конечности. Боль заметно усиливается во время наклонов и приседаний, других физических нагрузках или во время длительного нахождения в одной и той же позе. Постепенно начинает ощущаться онемение ног, особенно заметное в пальцах. У женщин может наблюдаться проблема с мочеполовой системой – периодическое недержание мочи.
Таковы основные первые признаки остеохондроза. Также тревожными звоночками должны стать и следующие проявления заболевания:
Нарушение осанки, сутулость, искривления позвоночника (лордоз, кифоз и сколиоз) являются статическими признаками патологии межпозвонковых дисков.
Читать: Остеохондроз седалищного нерва
- Ограничение подвижности, любое «непривычное» телу движение вызывает болевой приступ.
- Позвонки при деформации начинают сдавливать вены и артерии, что сказывается на кровоснабжении мозга, вызывая симптомы кислородной недостаточности: тошноту и потерю сознания.
Заболевание в запущенном состоянии с трудом поддается лечению, вызывает целый ряд осложнений вплоть до полной потери подвижности и инвалидности. При первых же проявлениях остеохондроза следует незамедлительно приступать к его лечению.

Причины рецидива
В большинстве случаев не возникает каких-либо симптомов, предшествующих обострению шейного остеохондроза. Человек прекрасно себя чувствует, занимается повседневными делами, планирует дела на ближайшее время. Внезапно возникает острая пронизывающая боль, для устранения которой необходимо срочно принять удобное горизонтальное положение тела. Это позволяет ненадолго снизить выраженность болевого синдрома до визита к врачу. Лишь в 15-20 % случаях перед обострением возникают слабые дискомфортные ощущения — ноющие, тянущие боли, «мурашки», онемение задней поверхности шеи, плеч, иногда предплечий. Из-за уже ухудшившегося кровообращения в шейном отделе позвоночника и головном мозге появляется слабость, апатия, снижается умственная и физическая работоспособность.
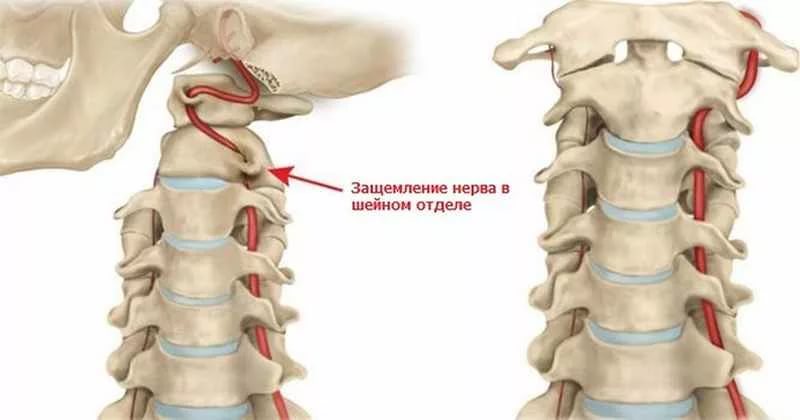
Спустя несколько часов или дней возникает цервикаго, или шейный прострел. Человек испытывает настолько сильную боль, что при визите к врачу одним из интересующих его вопросов становится возможность профилактики рецидивов. Чтобы предупредить обострение шейного остеохондроза, нужно знать причины его появления:
- длительное нахождение в стрессовой обстановке. Люди, остро переживающие даже рядовые бытовые конфликты, часто страдают от различных хронических патологий, в том числе болезней опорно-двигательного аппарата. Негативные эмоции отрицательно сказываются на функционировании всех систем жизнедеятельности. У больных шейным остеохондрозом они провоцируют мышечные спазмы, нарушения кровообращения в головном мозге, шее и затылке;
- длительные статические и динамические нагрузки. Долгое нахождение за компьютером, пишущей машинкой, микроскопом приводит к ухудшению кровоснабжения хрящевых тканей кислородом, питательными и биологически активными веществами. При остеохондрозе 2, 3 степени тяжести достаточно нескольких часов для возникновения рецидива. К этому приводит и сон в неудобном положении на слишком мягком матрасе или подушке;
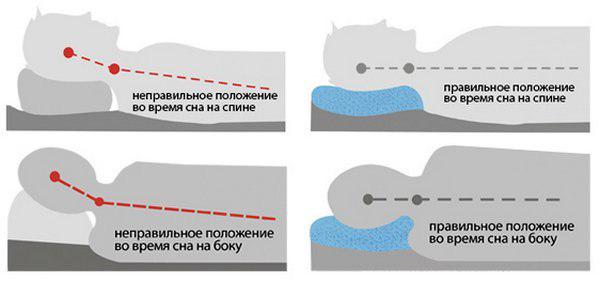
- резкие движения шеей. Нечаянный интенсивный поворот или наклон головы может привести к смещению дисков и позвонков, сдавливанию костными наростами нервных корешков или кровеносных сосудов;
- переохлаждение, резкая смена климатического пояса. Вертебрологи отмечают, что чаще всего пациенты с обострениями остеохондроза обращаются к ним осенью или весной. В периоды межсезонья рецидивы провоцирует снижение температуры. Осенью это происходит по естественным причинам, а весной — из-за желания быстрей избавиться от теплой тяжелой одежды;
- респираторные, кишечные, урогенитальные инфекции, обострения любых хронических заболеваний. В этом случае причиной рецидива шейной патологии становится резкое снижение иммунитета.
Также остеохондроз обостряется при неправильно проведенном массаже, подъеме тяжестей, избыточной физической активности. Появление рецидива очень часто происходит в результате несоблюдения врачебных рекомендаций относительно питания, питьевого режима, приема медикаментов.
Этапы развития заболевания
У болезни имеется 4 стадии заболевания, включающие такую картину:
- Начальная стадия – этап дегенеративных метаболических процессов. У пациента нет симптомов, так как хрящевая ткань не начала активно разрушаться. Начинается деформация межпозвоночного диска. Так как нет еще выпячивания, пациент не ощущает боль в спине. Обычно на начальной стадии остеохондроза болезнь обнаруживают редко, чаще случайно. Заметить первые признаки дегенерации способен не каждый специалист. В редких случаях пациент может ощутить минимальное недомогание, связанное с переутомлением. У больного начинает болеть спина при длительном стоянии или сидении. Также такая боль связана с перенапряжением и слабостью мышечного каркаса.
- На втором этапе начинается активное разрушение фиброзного кольца, что вызывает снижение высоты межпозвоночного диска. На этой стадии внимательный пациент уже обращается к специалисту, так как он чувствует более яркую симптоматику. Голова может начать болеть часто, возникают необъяснимые скачки давления. Нередко ломит поясницу, шею или лопатки. Больной уже не переносит длительной нагрузки и быстро устает. На этой стадии остеохондроз выявляют при проведении рентгена.
- На третьем этапе болезнь вызывает выпячивание фиброзного кольца. У пациента в ходе диагностики находят протрузию или небольшую межпозвоночную грыжу, что создает серьезные проблемы в повседневной жизни. Хрящи уже ослаблены и больной чувствует сильное недомогание. Третий этап является переходным в плане лечения. На этой стадии еще возможно использовать консервативное лечение, чтобы пациенту стало лучше, и грыжа замедлила развитие.
- 4 стадия – терминальная. Позвонки теряют эластичность и подвижность. Больной мучается болями не только днем во время совершения движений, но и в ночное время. Сон нарушается, присоединяются неврологические симптомы, так как дискомфортное состояние хроническое. Усугубляется синдром хронической усталости. На этом этапе уже диагностируют внушительные грыжи, препятствующие нормальной жизнедеятельности пациента. В этом случае показано проведение оперативного вмешательства для удаления остеофитов. Консервативное лечение в запущенных случаях не приносит облегчения.
Чем раньше обнаружат остеохондроз, тем проще будет с ним бороться. На 1-2 стадии еще возможно обратить развитие патологии, если следовать безоговорочно врачебным назначениям.
Симптомы хондроза
Признаки хондроза в самом начале незначительные, порой не привлекающие внимание больного. Обычно патология стартует с хруста в области шеи, спины, сигнализирующего о начале обезвоживании межпозвоночных хрящей
Хруст не сопровождается болью, поэтому этот симптом хондроза остается незамеченным. Отмечается скованность при долгом нахождении в неудобном положении – мышцы напрягаются, твердеют с одной или двух сторон тела.
Для шейного хондроза характерны такие симптомы, как головные боли, рези и жжение в области плеч. Боль обычно появляется в зоне лба, иногда отдает в виски.
На более запущенных стадиях ощущения следующие:
- усиление боли после ношения тяжестей;
- шум в голове и головокружения;
- мелькание мушек перед глазами;
- появление цветных пятен, иные нарушения зрения.
Также для хондроза шеи характерно онемение руки или обеих рук, «ползание» мурашек по кисти, области локтя после длительной работы за компьютером.
Признаками пояснично-крестцового хондроза становятся:
- ноющие боли в спине, зоне почек, внутренних органов;
- онемение, ломота в ногах;
- прострелы, иррадиирующие в конечности;
- усиление боли после физической работы;
- снижение чувствительности кожи;
- нарушение осанки.
Без должного лечения заболевание нередко приводит к частичной атрофии мышц нижних конечностей, снижению их тонуса. Грудной хондроз встречается реже, в основном, его симптомы возникают на фоне сколиоза. Патология выражается колющими болями под лопаткой, в груди, часто имитирующими сердечные проблемы. Болезни позвоночника могут нарушать работу желчного пузыря и органов пищеварения.
Профилактика заболевания
Методы предупреждения развития недуга включают в себя несколько несложных правил, придерживаясь которых можно постараться избежать остеохондроза. Во-первых, это правильно организованное рабочее место, а именно высота стола и стула, что поможет предотвратить искривление позвоночника и перенапряжение мышц. Во-вторых, это правильно выбранная кровать, которая должна быть ровной и жесткой. Ведь только во сне межпозвоночные диски могут расслабиться. В-третьих — правильное питание и соблюдение режима дня, умеренные физические нагрузки и массажи. Все эти простые правила помогут избежать остеохондроза.
Подводим итоги
Часто распространенный остеохондроз развивается после не до конца вылеченного «единичного» остеохондроза. Этот факт говорит о том, что при появлении какого-либо дискомфорта необходимо обращаться к доктору незамедлительно, не надеясь, что боль пройдет сама. В таком случае предотвратить развитие других патологий будет намного проще, а вылечить первопричину – тем более.
Остеохондроз позвоночника. Что вызывает боль на самом деле?
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Показать все клиники Москвы
Показать всех специалистов Москвы