Особенности проведения паравертебральной блокады
Содержание:
Осложнения

Возможные нежелательные реакции после проведения паравертебральной или эпидуральной новокаиновой блокады можно разделить на несколько групп. Состояния, связанные непосредственно с механизмом проведения процедуры:
- Кровотечение. Наблюдается при повреждении иглой крупного сосуда. Риск осложнения повышается при заболеваниях крови и печени, нарушении в системе гемостаза.
- Инфекционный процесс. Крайне редкое осложнение благодаря применению стерильных одноразовых инструментов. Инфекцией может быть поражена одна из покровных тканей при её недостаточной обработке или мышцы при занесении в них инфекционного агента с иглой.
- Аллергическая реакция. Может наблюдаться при введении любого препарата. Важен сбор полного аллергологического анамнеза пациента и проведение пробной инъекции.
Другие осложнения могут меняться в зависимости от применяемого лекарственного препарата. Новокаин (как и другие местные анальгетики) может вызвать следующие патологические эффекты:
- Эпилептический припадок.
- Подергивания мышц, судорожный синдром.
- Потеря сознания.
- Нарушение работы дыхательного центра.
- Гипертонический криз.
Кроме местных анальгетиков для процедуры нередко используются гормональные препараты – кортикостероиды. Эти средства могут вызывать следующие эффекты:
- Подавление иммунитета.
- Повышение температуры тела.
- Нарушение водно-солевого обмена.
- Стойкую гипертонию.
- Аутоиммунные реакции.
- Несосудистый некроз – редкое осложнение при частом применении стероидов.
Техника
Паравертебральную блокаду ставит специалист невролог или нейрохирург, поскольку она требует сложных технических навыков. Помещение, где будут ставить инъекцию, должно быть стерильным. Техника введения зависит от отдела позвоночника, где локализуется заболевание. Основным ориентиром служит срединная линия, проходящая по остистым отросткам. На 25 мм в сторону проходит паравертебральная линия.
Паравертебральная блокада проходит в несколько этапов. Сначала кожа пациента обрабатывается антисептиком, затем вводится анестезия. Только после этого ставят непосредственно блокаду, используя для этого толстую иглу. Введенные препараты способствуют снятию отека и воспаления и расширяют кровеносные сосуды.
Повторное введение блокады допускается на 3-4 сутки. Рекомендуется назначать пациенту не более 3 инъекций на 4-6 месяцев.
Для проведения паравертебральной блокады подготавливают следующий инструмент:
- шприцы по 20 мл;
- пункционная игла;
- игла для местного обезболивания кожи;
- маркер;
- стерильные салфетки;
- стерильные перчатки.
Существует несколько методик проведения указанной блокады. Иногда игла подводится вслепую, и врач ориентируется на потерю сопротивления. При этом учитывается, что между срединной линией и местом введения должно оставаться расстояние в 25-30 мм. Такой метод в 13% случаев приводит к осложнениям. Кроме того, отсутствуют точные данные, как от срединной линии рассчитать место инъекции ребенку.
Еще один метод вслепую — ориентация на контакт иглы с поперечным отростком, после чего его обходят на 15-20 мм сверху и снизу. При этом не учитываются особенности комплекции и анатомического строения, что приводит к осложнениям.
Медики пришли к выводу, что самый успешный исход паравертебральной блокады возможен, если во время процедуры врач контролирует точное положение кончика иглы.
Для этого рекомендуется использовать радиологические методы или УЗИ. Датчик по отношению к поперечным отросткам устанавливается по срединной линии либо латерально. Направление выбирают косое, поперечное или сагиттальное. Игла по отношению к датчику располагается продольно или поперечно.
Самая сложная техника — поперечное расположение иглы относительно датчика, когда датчик помещается параллельно позвонку непосредственно над поперечными отростками. При этом есть риск пункции плевральной полости, поскольку врач не может визуализировать иглу на всём протяжении. Самым безопасным способом, при котором можно полностью проследить за движением иглы, является поперечное введение, когда датчик располагается перпендикулярно позвоночнику. Прокол осуществляется немного в стороне от поперечного отростка. В данном случае снижается вероятность попадания препарата в эпидуральное пространство.
Распространен также метод, опирающийся на давление на кончике иглы. Во время её прохождения оно выше на вдохе пациента, и ниже на выдохе. Попадая в паравертебральное пространство, кончик иглы фиксирует более низкое давление на вдохе, и высокое — на выдохе.
В некоторых случаях практикуется введение блокады через катетер, но при этом даже с использованием УЗИ возможны побочные реакции у пациента. Это связано со скручиванием катетера в паравертебральном пространстве. Процедура успешна лишь в половине случаев. Вероятность осложнений снижается при применении гибких катетеров.
Скорость инфузии для взрослых должна составлять 0.1 мл на кг массы тела в час. Для катетеризации игла чаще всего вводится под углом 45 градусов, ее движение полностью прослеживается на мониторе. Прокол в таком случае делают между поперечными отростками.
Паравертебральная блокада
Паравертебральная блокада – это лечебная манипуляция, выполняемая с целью полного купирования или снижения интенсивности болевого синдрома, локализующегося в области позвоночника.
По любым вопросам вы можете позвонить помощнику врача по телефону +7 965 285-37-93 и получить интересующую вас информацию.
Технически паравертебральные или околопозвоночные блокады – это введение определенной смеси препаратов в пораженную область. Если говорить просто – это обычная инъекция (укол), выполненная у позвоночника, около места выхода нервных корешков, позволяющая временно «отключить» болевой рефлекс, уменьшить отек вокруг нервного корешка и улучшить его питание.
Блокады сегодня являются одним из самых эффективных и популярных методов лечения, позволяющих избавиться от боли самым коротким и действенным путем.
Кроме того, процедура совмещает в себе функции не только обезболивания, но и профилактики появления сопутствующих заболеваний. При хроническом болевом синдроме наблюдается спазмирование мышц, что приводит к нарушению их нормального функционирования, появлению отечности, постоянного напряжения.
Таким образом, можно говорить о том, что блокада – это не просто избавление от боли, но и весьма эффективная лечебная мера против развития возможных паталогических состояний.
Осложнения и меры их профилактики
Инфекция. Необходимо строгое соблюдение правил асептики.
Гематома — избегайте множественных введений иглы у больных, получающих антикоагулянты.
Общерезорбтивное действие — встречается относительно редко при проведении такой процедуры, как паравертебральная блокада
Следует с осторожностью относиться к введению больших объемов анестетиков длительного действия у пожилых пациентов; для инфильтрации кожи используйте раствор хлорпрокаина для снижения общей дозы анестетика с длительным действием
Повреждение нерва — никогда не следует вводить раствор анестетика, если больной жалуется на резкую боль или проявляет защитную реакцию в момент введения.
Тотальная спинальная анестезия — избегайте медиального направления иглы, чтобы предупредить ее эпидуральное или интратекальное введение через межпозвоночное отверстие, перед введением всегда проводите аспирационную пробу на наличие крови или спинномозговой жидкости.
Слабость четырехглавой мышцы бедра — может иметь место, если уровень паравертебральной блокады не определен или проводился блок ниже L1 (бедренный нерв L2-L4).
Мышечная боль по своему характеру напоминающая мышечный спазм иногда отмечается (чаще у молодых мужчин с хорошо развитой мускулатурой) при использовании толстых игл типа Туохи. Меры профилактики — введение местного анестетика в мышцы перед проведением ее, использование игл меньшего диаметра (22 гейдж) или типа Квинке.
[], [], [], [], [], []
Описание и особенности процедуры
Пациентов, которым назначают процедуру впервые, пугает название «паравертебральная блокада», так как они не знают, что это такое. А это, по сути, обычная инъекция, которая выполняется в точку, где проходят корешки спинальных нервов. После укола «отключается» болевой рефлекс, уменьшается отек на пораженном участке, улучшается питание пораженного нерва. Также после паравертебрального обкалывания снимается мышечный спазм.
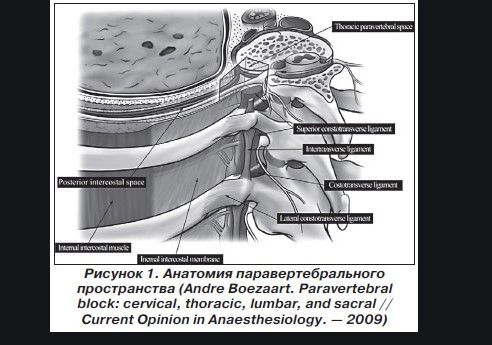 Анатомия паравертебрального пространства
Анатомия паравертебрального пространства
Чтобы лучше понять суть процедуры, нужно понять, как делается инъекция паравертебрально. Лекарственное средство с помощью шприца вводят в паравертебральное пространство (ПВП). Это узкая клиновидная щель, которая образована спереди наружным листком плевры, медиально-задней, мадиальной и латеральной поверхностью тел позвонков, фораминальным (межпозвонковое) отверстием, межпозвоночным дисками, а сзади – costo-transversalis.
ПВП соединены поперечными отростками, головками и шейками ребер. Также оно имеет связь с пространством между твердой оболочкой спинного мозга и надкостницей позвонков. В грудном сегменте оно сообщается с межреберным, а в поясничном – с поперечным пространством живота. Медикамент может распространяться сразу на 2 отдела позвоночника, например, из грудного в поясничный и наоборот.
Механизм действия паравертебральной инъекции простой. После введения лекарство воздействует на задние (чувствительные) спинномозговые корешки, а также соединительные ветви. Препарат быстро проникает в ткани, так как нерв при выходе из позвоночного канала не покрыт эпиневральной и периневральной оболочкой. Эффект от процедуры усиливается за счет того, что медикамент проникает в пространство вокруг реберных головок, перидуральную полость, на ганглии (нервные узлы), а также нервные сплетения.
При проникновении к нервным волокнам препарат блокирует ноцицепторы, которые активируются только болевым раздражением. Как следствие, боль и отек исчезает.
Справка. Чаще всего ПВБ проводят с применением смеси анестетика и кортикостероидов.
Паравертебральные инъекции проводят только по медицинским показаниям после проведения инструментальной диагностики. Блокады делает квалифицированный невролог или нейрохирург.
ПВБ обычно совмещают с другими лечебными процедурами (массаж, физиотерапия, коррекция позвоночника и т. д.). Комплексная терапия поможет устранить причины болезни и достигнуть положительной динамики. Курс терапии обычно состоит из 5 – 10 сеансов.
Уколы обычно назначают при обострении болезни (например, остеохондроза) для купирования болевого синдрома и воспаления. В таком случае достаточно 2 – 4 сеансов, а значительное облегчение ощущается уже после первой инъекции.
Противопоказания для применения
Для того чтобы избежать возможного анафилактического шока, достаточно провести аллергическую пробу, после успешного завершения которых разрешается проводить полноценную манипуляцию.
Остальные противопоказания охватывают практически стандартные абсолютные и относительные запреты вроде:
- инфекционных недугов, находящихся на острой стадии развития;
- почечной недостаточности;
- сердечно-сосудистых проблем;
- печеночной недостаточности;
- недугов по части функционирования центральной нервной системы.
Запрещено пользоваться такой помощью, если у пострадавшего зафиксировано пониженное артериальное давление, либо в медицинской карточке есть отметка об эпилепсии. Облегчить состояние беременной с глюкокортикоидами и жидкими обезболивающими тоже не получится из-за негативного влияния на плод.
Особняком выделяют клинические случаи, когда во время первичного осмотра выяснилось, что потерпевший имеет повреждение целостности кожного покрова. Когда подтверждается развитие инфекционного процесса любого типа, придется подождать до полного выздоравливания, чтобы попутно не заработать осложнения.
Техника паравертебральной блокады
По сути, блокада представляет собой обычную инъекцию. Но, так как выполнение укола проводится в области позвоночника, процедуру должен выполнять только высококвалифицированный специалист.
В нашей клинике блокаду проводит врач-нейрохирург, доктор медицинских наук Фархат Файяд Ахмедович.
Паравертебральные блокады являются сегментарными блокадами, поскольку проводятся в определенный сегмент позвоночника (охватывающий «свой» участок кожи, соединительной ткани, мышцы и костной системы). В каждом таком сегменте «работают» свои нервные волокна, которые «переключаются» между собой и перекрестно влияют друг на друга. Именно это «перекрещивание» дает возможность при помощи вроде бы обыкновенного укола оказать яркий терапевтический эффект.
Проведение блокады основано на введении смеси препаратов в определенную точку – тот сегмент позвоночника, где боль проявляется наиболее остро.
1 этап. Подготовка
Кожа в области проведения укола обрабатывается антисептическими препаратами (как правило, это раствор этилового спирта и йода). Затем проводят анестезию – очень тонкой иглой делают несколько уколов справа и слева от определенных сегментов позвоночника, в месте локализации боли.
2 этап. Процедура
После того, как анестезия начнет действовать, осуществляется основная часть процедуры – при помощи достаточно толстой иглы (вы не почувствуете ее), вводится смесь лекарственных препаратов.
Препарат словно «обволакивает» нервный корешок, благодаря этому достигается нужный эффект – обезболивание, снятие отека и воспаления.
Основной целью процедуры является, конечно же, устранение болевого синдрома. Но блокада помогает добиться и других результатов — за счет расширения кровеносных сосудов улучшается кровоток и уменьшается отек нервного окончания.
При соблюдении всех правил и норм проведения процедуры, правил техники безопасности и асептики, блокада абсолютно безопасна и выполняет свою главную цель — купирование болевого синдрома.
Используемые препараты
При выполнении блокады используется анестетик (как правило, это раствор новокаина или лидокаина). Анестетик – это основной инструмент этого метода лечения, поскольку он обладает свойством временно подавлять возбудимость рецепторов, блокировать проведение импульса и, соответственно, снижать болевые ощущения.
Выбор и концентрация анестетика в каждом случае индивидуальны и зависят как от места, куда будет произведен укол, так и от степени болевого синдрома.
Кроме того, для повышения эффективности и увеличения лечебного эффекта к анестетикам добавляют специальные препараты — кортикостероиды, которые дают противовоспалительный и протиовоотечный эффект.
В качестве дополнительных лекарственных средств в смесь могут быть включены витамины группы «В», оказывающие нейротрофический (питательный) эффект, антигистаминные и сосудорасширяющие препараты.
источник
Клиника Семейный доктор на Усачева
Клиника Семейный доктор на Усачева начал работу с 2009 года и в настоящее время оказывает медицинскую помощь взрослым и детям по большинству медицинских специальностей.
Приемы ведут: терапевты, гастроэнтерологи, кардиологи, колопроктологи, хирурги (общая хирургия, маммология, флебология, онкология), травматологи-ортопеды, акушеры-гинекологи, неврологи, реабилитационно-восстановительное лечение (физиотерапия, медицинский массаж, мануальная терапия, рефлексотерапия), урологи, стоматология (прием, лечение, хирургия, имплантология), ортодонты, оториноларингологи, офтальмологи, эндокринологи, дерматовенерологи, косметологи, трихологи, аллергологи-иммунологи, психотерапевты и психиатры, рентгенологи.
Для пациентов проводится широкий спектр клинической и лабораторно — инструментальной диагностики, рентгенологические исследования, в том числе в стоматологии (цифровая ортопантомография (ОПТГ) и радиовизиография), КЛКТ (конусно-лучевая компьютерная томография); экспертная ультразвуковая диагностика, функциональная диагностика: исследования сосудов головы и шеи, верхних и нижних конечностей, ЭХО-кардиография (ЭХО-КГ), электрокардиография (ЭКГ), комплексное исследование функций дыхательной системы, суточное мониторирование ЭКГ по Холтеру, суточное мониторирование артериального давления (СМАД), велоэргометрия, гастроскопия (ЭГДС), колоноскопия (ФГДС) под наркозом, цистоскопия, лечение зубов любой сложности, в том числе и во сне.
В клинике на Усачева осуществляется диспансерное и профилактическое наблюдение в рамках специально разработанных медицинские программы: ведение беременности на всех сроках, программы CheckUp, персонифицированное индивидуальное наблюдение.
В корпусе на Усачева оформляются медицинские документы, выписки, листки временной нетрудоспособности и справки.
Техника
Блокада поясничного отдела позвоночника имеет два способа ее проведения, куда относят следующие моменты:
- Больной ложится на кушетку животом вниз, а врач при помощи пальцев рук находит самый болезненный участок и обрабатывает его антисептическим средством. Затем тонкой иглой вводит Новокаин в четырех местах, чтобы кожа стала похожа на лимонную корку. После небольшого ожидания онемения этого места 10-ти сантиметровой иглой вводится обезболивающий препарат непосредственно в пораженное межпозвоночное пространство. Игла проходит до упора в нервный отросток. Далее иглу немного вытягивают и направляют под поперечный отросток. На всех уровнях сегмента вводится точное количество лекарственного средства. От размера пораженного участка зависит, сколько делать точек блокад, 3 или 6.
- Второй способ подразумевает ту же подготовку больного – обрабатывают найденную пораженную область, обкалывают ее Новокаином. Иглу вводят над остистым отростком больного позвонка и двигают ее по поверхности нервного окончания, при этом чувствуя скольжение иглы по кости. Лекарственный раствор вводится во время процедуры непрерывно. Игла движется до упора дуги позвоночника, затем ее перемещают на 1,5 см ближе к средней линии корпуса, игла немного вытягивается и вводится последняя порция лекарства.
Паравертебральная блокада при остеохондрозе поясничного отдела позвоночника делается, если патология отразилось на пояснично-крестцово-копчиковом сплетении, образовалось люмбаго, развилась ишиалгия.
Из всех блокад процедура на поясничный и крестцовый отдел – самое безопасное мероприятие, протекающее с минимальными осложнениями. Поэтому представленная инъекция является популярной, но прибегают к ней только в крайних случаях.
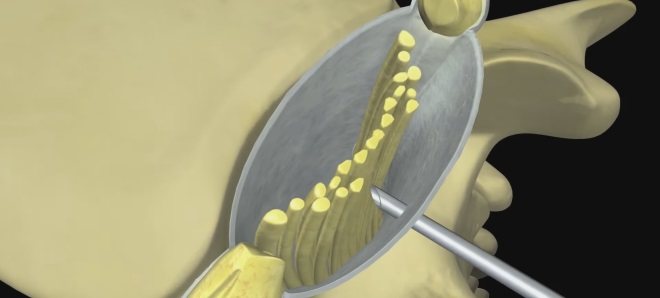
Способы лечения
К лечению без операции относятся паллиативные методики, способствующие снижению боли, расслаблению мускулатуры, улучшению нейромышечной проводимости.
Медикаментозная терапия

Препараты выбора:
- анальгетики и нестероидные противовоспалительные средства: Ксефокам, Диклоберл, Кеторол, Вольтарен;
- ангиопротекторы и стабилизаторы капилляров: Венорутон, Аскорутин, Пентоксифиллин;
- спазмолитики: Спазмалгон, Дротаверин (Но-шпа);
- миорелаксанты: Мидокалм;
- хондропротекторы: Структум, Артрозан;
- глюкокортикостероиды: Преднизолон, Дексаметазон;
- витаминотерапия препаратами группы В: Нейровитан, Нейрорубин.
Лекарственные средства – назначаются с учетом клинической картины, симптоматики, массы и возраста больного. Могут быть в разной форме: гель, мазь, таблетки, капсулы, внутримышечные и внутривенные инъекции. Применяются строго после консультации нейрохирурга и вертебролога.
Лечебные блокады – представляют собой раствор анестетика (Новокаин) иногда в сочетании с кортикостероидом (Преднизолон) для усиления противоболевого, противоотечного и антифлогистического эффекта. Вводятся врачом в места сильной боли или эпидурально.
Физиопроцедуры
Физиолечение в сочетании с медикаментозной терапией — в период стойкой ремиссии помогает максимально отсрочить дальнейшее обострение. Назначают – ультразвуковой фонофорез, лазеротерапию, лечебный массаж, электрофорез с Карипаином. Хорошие результаты наблюдаются при иглоукалывании и электроакупунктуре.
Гимнастика должна быть щадящей. Все упражнения выполняются под строгим контролем инструктора.
Народная медицина
Пользовать народными средствами желательно после консультации профилирующего специалиста. Применяются рецепты при малых размерах кисты и отсутствии тяжелой неврологической симптоматики в сочетании с основным планом терапии.
- Растение девясил, рекомендуется принимать по 100 мл настоя 2–3 раза в день в течение 10–14 дней;
- Сок лопуха: настаивают сок от 4 до 5 суток, не допуская брожение. В течение 3 недель принимают по 2 столовые ложки перед приемом пищи;
- настой чаги: по 1 ст. л. перед едой в течение 2 месяцев.
Механизмы действия препаратов для блокад
Конечный результат процедуры, а именно максимальное обезболивание, зависит от нескольких процессов, которые происходят после введения лекарства в очаг. Это собственно фармакологический эффект от определенного препарата, последствия от его наибольшей концентрации в источнике боли и рефлекторный механизм. Анестетик, введенный непосредственно в очаг, моментально фиксируется на нервных волокнах, прикрепляясь к их оболочке. Вступая в обмен кальция, натрия и калия, молекулы лекарства, тем самым, нарушают этот процесс, что блокирует проведение нервного импульса и, тем самым, купирует боль.
Сигналы о боли проходят по так называемым «медленным» нервным волокнам, поэтому воздействие на них также является одним из механизмов обезболивания. Анестетики, используемые при блокадах, отлично справляются с этой задачей. Но, чтобы их действие было избирательным и направленным именно на «медленные» волокна, концентрация лекарств должна быть несколько сниженной. Данный подход позволяет не только добиваться купирования боли, но и воздействовать на некоторые вегетативные реакции. Например, после блокады в течение определенного периода времени восстанавливается трофика тканей, устраняется сосудистый спазм, отек и воспалительные явления, а также нормализуется рефлекторная деятельность в конкретном дерматоме и на более высоких уровнях нервной системы.
Еще советуем:Лечение спондилоартроза пояснично-крестцового отдела
Эффективность применения анальгетиков складывается из двух факторов:
- Правильный выбор концентрации препарата, которой будет достаточно для воздействия на «медленные» нервные волокна.
- Максимальная точность попадания лекарства в патологический очаг. Чем ближе игла доктора окажется к очагу, тем меньше будет разведение препарата тканевой жидкостью, а его начальное количество потребуется не таким высоким. Следовательно, намного уменьшится опасность токсических осложнений.
Несмотря на быстрое достижение анестезирующего эффекта, сам процесс обезболивания подразделяется на 3 этапа, каждый из которых очень точно «узнается» пациентом. Они следующие:
- Кратковременное усиление болевых ощущений, что объясняется механическим воздействием иглы и анестетика на ткани.
- Собственно, обезболивание, длительность которого зависит от типа лекарственного препарат, вида заболевания, техники блокады позвоночника.
- Возобновление болевого синдрома, но не более, чем на 50% от начальной интенсивности.
Каждое средство для блокады позвоночника имеет свои характеристики, свойства, уровень эффективности. Врач должен осуществлять подбор препарата строго индивидуально, чтобы достигнуть максимально возможного эффекта, но без формирования каких-либо побочных явлений или опасных последствий.
 Двухкомпонентные блокады сочетают местный анестетик с гормональным препаратом
Двухкомпонентные блокады сочетают местный анестетик с гормональным препаратом
Паравертебральная блокада
Данное понятие следует считать собирательным. Термин свидетельствует лишь о том, что инъекция осуществляется в непосредственной близости от позвоночного столба. Укол может быть внутрикожным, подкожным, периневральным, внутримышечным либо корешковым. В ряде случаев паравертебральная блокада применяется на ганглиях симпатического пограничного ствола. Например, у пациента уплощение диска. При этом отмечается сближение соседних позвонков и уменьшение вертикального диаметра межпозвоночного отверстия. В передних отделах его величина увеличивается за счет развития остеофитов и прочих костных разрастаний. Уменьшение диаметра отверстия происходит при развитии спондилоартроза, утолщении желтой, межсуставной связки и прочих процессов, обусловленных остеохондрозом. В связи с тем, что ведущим в природе неврологических нарушений при этом является компрессия и раздражение канатика, но не инфекционно-воспалительные реакции оболочек и корешков, такой вариант патологии принято называть фуникулитом. На основании этого применяемая паравертебральная блокада является фуникулярной. Медикаменты вводят при помощи иглы кнаружи от отверстия в зону залегания канатика, а не к спинномозговому корешку.