Синдром (болезнь) рейтера: симптомы и лечение
Содержание:
Методы диагностики

Гематология. Скорость оседания эритроцитов и С‐реактивного белка может быть значительно увеличена в острой фазе заболевания и снижена до нормы в хронической фазе. Анализ крови покажет уровень лейкоцитов и лимфоцитов.
Бактериологическое исследование. Бакпосев мочи, кала и мазок из ротовой полости помогают обнаружить патогенные бактерии, вызывающие заболевание
Однако из‐за различий в бактериальных характеристиках и сроках экстракции материала часто возникают отрицательные результаты.Поэтому выявление антибактериальных и бактериальных белковых антител в сыворотке крови очень важно для определения типа бактерий.
Анализ на антиген HLA‐B27. Показатель в диагностике аутоиммунных заболеваний, в том числе синдрома Рейтера.
Сывороточный иммуноглобулин IgG, IgA, IgM может быть повышен. Определение этих показателей полезно для диагностики и реактивного артрита.
Исследование синовиальной жидкости. Синовиальная жидкость при заболевании будет содержать высокий уровень лейкоцитов и лимфоцитов
Использование методов ПЦР, непрямой иммунофлюоресценции и электронной микроскопии позволяет обнаружить бактериальные белковые компоненты в синовиальной жидкости.
Биопсия. Образцы ткани из горла, уретры (мужчины) и шейки матки (женщины).
Рентген. Врач может назначить осмотр суставов таза и позвоночника для выявления признаков отека, повреждения, отложений кальция и других признаков патологии.
Согласно анамнезу и клиническим характеристикам, диагностика заболевания несложна, но для атипичных и хронических случаев следует обратиться к дифференциальной диагностике.

- Гонококковый артрит чаще характеризуется острым началом с мигрирующей полиартралгией, которая оседает в одном или нескольких суставах и иногда связана с теносиновитом (воспаление синовиального сухожильного влагалища) в мелких суставах рук. Явным диагностическим признаком гонококкового артрита является наличие пустулы с эритематозным (себорейным) основанием на руке или ноге.
- Синдром Рейтера и наличие высокой температурой похожи на болезнь Стилла или ревматизм. Мелкая мимолетная сыпь на туловище и выраженный лейкоцитоз помогают отличить пациента с болезнью Стилла.Пациенты с ревматической лихорадкой имеют тенденцию к изнурительному мигрирующему полиартриту и проявляют драматический и быстрый ответ на лечение салицилатами (производные салициловой кислоты).
- Пациенты с псориатическим артритом имеют те же особенности, что и пациенты с синдромом Рейтера. Повреждения кожи идентичны. Пациенты с псориазом имеют меньше конституциональных симптомов (т. е. симптомов, возникающих по всему организму).
- Пациенты с ревматоидным артритом, как правило, женщины и имеют прогрессирующий симметричный полиартрит со склонностью к малым суставам кистей рук и запястий.
Возникновение болезни Синдром (болезнь) Рейтера
Наиболее частым возбудителем заболевания является грамотрицательная бактерия Chlamydia trachomatis. Хламидии — облигатные внутриклеточные паразиты, имеющие размеры 250-300 нм. При неблагоприятных условиях (воздействие антибиотиков, химиопрепаратов и пр.) хламидии могут трансформироваться в L-формы, которые обладают наименьшей способностью к анти генному раздражению иммунокомпетентных клеток и способны к длительному внутриклеточному паразитированию. Все это способствует хроническому течению инфекции. Это наиболее распространенная инфекция, передаваемая половым путем и являющаяся в 60% случаев причиной негонококковых уретритов у мужчин. Хламидийные уретриты имеют рецидивирующее или хроническое течение. У женщин хламидии вызывают хронический цервицит, сальпингит, аднексит, цистит. Женщины, страдающие этими заболеваниями, являются носителями хламидии, но сами редко болеют урогенными артритами.
Chlamydia trachomatis передается половым и неполовым (бытовое заражение) путем и обнаруживается внутриклеточно в эпителии уретры, конъюнктивы и цитоплазме клеток синовии.
Синдром Рейтера может вызываться шигеллами, сальмонеллами, иерсиниями и развиваться после перенесенного энтероколита. Некоторые специалисты указывают, что уреоплазма может вызвать болезнь Рейтера. Имеет значение наследственная предрасположенность, маркером которой является антиген гистосовместимости HLA — В27 (У 75-95% больных).
Причины возникновения
Болезнь Рейтера представляет собой аутоиммунную агрессию, вызванную кишечными или мочеполовыми инфекциями. Диагностика подразумевает выявление возбудителя и изменений в составе крови, анализ имеющихся у пациента симптомов. Лечение болезни Рейтера начинают с применения антибактериальных и противовоспалительных препаратов. Патология отличается способностью к повторному возникновению и переходу в хроническую форму.
В большинстве случаев заболевание обнаруживается у молодых мужчин, реже — у женщин и детей. Основными возбудителями инфекции считаются хламидии — внутриклеточные паразиты, поражающие слизистые оболочки половых органов. Синдром Рейтера может возникнуть после инфекционного колита, уреаплазменной инфекции, шигеллеза. Предполагается, что указанные патогенные микроорганизмы могут вызывать определенные реакции иммунной системы. Заболевание обычно развивается, проходя 2 стадии:
- воспалительную;
- иммунопатологическую.
Первая протекает в пищеварительной или мочеполовой системе, вторая приводит к поражению конъюнктивы и синовиальной оболочки суставов.
Группа риска
Чаще всего синдром Рейтера встречается у молодых и людей среднего возраста — 20-45 лет. Однако есть случаи заболевания детей, и даже стариков.
Большинство врачей считает, что данная патология возникает у людей с наследственной предрасположенностью. Проверить это можно в любой современной диагностической лаборатории. Так, у 80% людей, страдающих синдромом Рейтера, обнаруживают неспецифический антиген HLA В27.
Стоить помнить, что носителями данного антигена являются лишь 5-8% людей. Однако он обнаруживается у большинства людей, которые страдают инфекционными специфическими артритами и болезнями соединительной ткани.
У женщин синдром встречается реже, несмотря на то, что хламидиозу они подвержены больше мужчин. Из-за особенностей строения мочеполовой системы, уретра у женщин короче практически в два раза, в следствие чего хламидии быстро проникают в органы мочеполовой системы.
Диагностироваться синдром Рейтера может даже спустя месяцы после полного излечения от хламидийной инфекции с полным отсутствием симптомов. В данном случае либо имело место повторное заражение, либо хламидии перешли в неактивную форму. В таком состоянии они могут длительное время находиться в организме никак не проявляя себя. И лишь при возникновении неблагоприятных ситуаций – травм, инфекций, переохлаждений, заболеваниях других органов –снова стать активными.
Неактивная форма хламидий также может вызывать хронический уретрит, который трудно поддается медикаментозному лечению.
Лечение
Терапия синдрома Рейтера всегда комплексная и занимает от 3 до 12 месяцев. Ее основные цели направлены на устранение инфекционного агента, купирование воспалительного процесса и подавление аутоиммунной реакции.
Для лечения хламидиоза или уреаплазмоза назначают прием нескольких антибиотиков в максимальных дозах. Для предупреждения повторного инфицирования прием таких же препаратов рекомендуется половому партнеру. Больному могут назначаться комбинации следующих средств:
- макролиды: Клацид, Зи-фактор, Кларитромицин, Рокситромицин;
- фторхинолоны: Ципрофлоксацин, Спарфлоксацин, Офлоксацин;
- тетрациклины: Доксициклин.
Антибиотикотерапия проводится длительно – на протяжении 3-8 недель – и может приводить к развитию кандидоза и поражению органов пищеварительного тракта. Для предупреждения этих нежелательных последствий применяются следующие препараты:
- гепатопротекторы: Легалон, Гептрал, Карсил, Гепа-Мерц, Эссенциале, Гепабене и др.;
- противомикотические средства: Клотримазол, Пимафуцин, Флуконазол и др.;
- поливитаминные комплексы: Биовиталь, Алфавит, Дексавит, Витрум и др.
Для максимальной эффективности антибактериальной терапии рекомендуется параллельный прием протеолитических ферментов: трипсина, химотрипсина или вобэнзима.
Для лечения воспалительных поражений глаз применяются антибактериальные и противовоспалительные капли и мази на основе тетрациклина и эритромицина.  Снизить воспалительные реакции позволяют примочки из настоев лекарственных трав (ромашка, календула и др.).
Снизить воспалительные реакции позволяют примочки из настоев лекарственных трав (ромашка, календула и др.).
Лечение артритов заключается в применении негормональных и кортикостероидных противовоспалительных средств:
- нестероидные противовоспалительные: Нимесулид (или Нимегезик), Аркоксиа, Диклоберл, Целекоксиб;
- глюкокортикостероиды: Преднизолон, Полькортолон, Дипроспан, Кеналог.
Эти препараты позволяют устранить воспаление, боль, отечность и снижают температуру тела.
Важной частью лечения синдрома Рейтера является использование средств для подавления аутоиммунной реакции, направленной на разрушение соединительной ткани. Они применяются на протяжении длительного времени (4-12 месяцев), а в тяжелых случаях назначаются больному для пожизненного приема
Для лечения синдрома Рейтера используются следующие иммуносупрессоры:
- метотрексат;
- сульфасалазин;
- плаквенил;
- иммард;
- делагил;
- салазопирин.
 На фоне приема таких препаратов происходит снижение устойчивости организма к инфекционным заболеваниям и для их профилактики больному рекомендуется прием иммуномодуляторов:
На фоне приема таких препаратов происходит снижение устойчивости организма к инфекционным заболеваниям и для их профилактики больному рекомендуется прием иммуномодуляторов:
- циклоферон;
- тимоген;
- примавир;
- неовир;
- тималин.
Для повышения иммунитета могут использоваться такие методики, как ультрафиолетовое облучение крови и внутривенная квантовая терапия.
При повышении температуры и интоксикации больному назначаются десенсибилизирующие средства (Фенирамин, Лоратадин, Кетотифен) и внутривенное введение растворов реополиглюкина или реосорбилакта. Такая дезинтоксикационная терапия не только облегчает состояние больного, но и повышает эффективность других лекарственных средств.
После стихания воспалительного процесса назначается физиотерапия:
- лечебная физкультура;
- амплипульстерапия;
- магнитотерапия;
- электрофорез с раствором новокаина.
Лечение болезни Рейтера у мужчин
Определенными особенностями обладает лечение Рейтера у мужчин, поскольку необходимо обратить внимание на патологические процессы, происходящие в предстательной железе. Разрешению инфильтративных процессов в предстательной железе способствует вобэнзим (внутрь по 5 таблеток 3 раза в сутки до еды, запивая 200 мл воды, продолжительность приема — 20 дней):
Разрешению инфильтративных процессов в предстательной железе способствует вобэнзим (внутрь по 5 таблеток 3 раза в сутки до еды, запивая 200 мл воды, продолжительность приема — 20 дней):
При лечении болезни Рейтера у мужчин назначают иммунотропные препараты: интерфероны, человеческий лейкоцитарный интерферон (по 12 капель в каждую половину носа 5 раз в сутки в течение 12 дней) или виферон (в ректальных суппозиториях по 3 млн МЕ/сут, а у детей — индукторы интерферона (циклоферон и др.):
При значительном выпоте в суставную сумку в период острой атаки рекомендуется удаление синовиальной жидкости с последующим введением в полость сустава кортикостероидных гормонов (дипроспан, гидрокортизон, кеналог-40):
Упорные, хронически протекающие суставные процессы со склонностью к анкилозированию лечат внутрисуставным введением цитостатиков (метотрексат и др.):
Также проводят симптоматическое лечение. По показаниям для лечения болезни Рейтера назначают анаболические гормоны, препараты калия, противокандидозные препараты и др.
При амиотрофиях назначают массаж, АТФ и т.д.
Для местного лечения офтальмий рекомендуются глазные капли «софрадекс» (4—6 раз в сутки) или раствор интерферона:
Кожные очаги лечат кортикостероидными мазями и салициловой кислотой (элоком С):
Эффективны метотрексат и этретинат, которые можно применять в комплексе, а также прием внутрь циклоспорина:
При СПИД-ассоциированном артрите с суставным синдромом, при котором прием зидовудина обычно не помогает, а прием иммуносупрессантов — метотрексата, кортикостероидов, циклоспорина — противопоказан из-за риска развития лейкопении, саркомы Капоши и ряда других осложнений, эффективен ацитретин.
Лечение поражений кожи проводят мазями с глюкортикоидами (адвантан, элоком и др.):
При цирцинарном баланите назначают крем тридерм, травоген или раствор куриазина:
При ксеротическом баланите — мази тридерм, элоком и др.:
При эрозивных процессах во рту назначают полоскания с раствором фурацилина, марганцовокислого калия, натрия гидрокарбоната, солкосерил — дентальную пасту:
Транквилизаторы и психотерапия не противопоказаны, так как успех лечения, особенно в тяжелых и хронических случаях, во многом зависит от усилий, терпения и веры в выздоровление.
Преходящий и умеренный конъюнктивит не требует специфического вмешательства. При симптомах увеита необходимо обращение к офтальмологу. Лечение его проводят местными и системными кортикостероидами, а также метотрексатом и циклоспорином.
Профилактика рецидивов.
Лица, перенесшие болезнь Рейтера, после наступления клинической ремиссии должны состоять на учете и периодическом диспансерном наблюдении (первый год ежеквартально, последующие 6 лет один раз в год) у венеролога и ревматолога. Непременным условием при этом является контроль за состоянием мочеполовых органов даже при отсутствии жалоб, так как латентное воспаление предстательной железы может быть причиной рецидива болезни. Одновременно проводят бактериологический, гематологический, иммунологический и рентгенологический контроль.
Если хронический простатовезикулит сохраняется, несмотря на лечение, то предотвратить повторные поражения суставов и глаз можно с помощью длительного приема хингамина (делагил, плаквенил и т. п.):
Или препаратов золота и периодических поддерживающих курсов санации простатовезикулярного очага (массаж, введение антибиотиков и кортикостероидов трансперинеально и пр.).
Своевременное выявление начинающегося обострения позволяет купировать или смягчить рецидив болезни
Переболевшим следует избегать переохлаждения, проводить осторожное закаливание, лишь постепенно возвращаться к прежним физическим нагрузкам. После выписки из стационара желательно продолжить лечение в соматических санаториях общего типа
Половые партнеры больных должны быть обследованы. Даже при отсутствии клинических признаков урогенитальной инфекции назначают профилактическое лечение препаратами тетрациклина:
Не являются исключением и лечебные мероприятия, проводимые у детей
Как и у взрослых, внимание уделяется не только эрадикации хламидий, но и противовоспалительной терапии инфицирующего процесса в урогенитальном тракте ребенка
Диагностические мероприятия

Специалисты могут заподозрить синдром Рейтера, выслушав жалобы больных и осмотрев их. Наличие признаков воспаления суставов в сочетании с симптомами поражения уретры и глаз позволяет предположить диагноз патологии.
- В общеклиническом анализе крови — снижение эритроцитов и повышение лейкоцитов.
- В общем анализе мочи — лейкоциты, белок и эритроциты в значительном количестве.
- В простатическом секрете при микроскопии определяется лейкоцитоз.
- Микробиологическое исследование отделяемого уретры, влагалища или шейки матки на микрофлору выявляет хламидии или уреаплазмы.
- ПЦР-диагностика – метод обнаружения ДНК возбудителя в биологическом материале.
- Синовиальная жидкость у больных вязкая и мутная за счет высокого содержания белка и лейкоцитов.
- В бактериологическом посеве кала обнаруживают иерсиний, шигелл, сальмонелл.
- Инструментальные методы исследования позволяют определить признаки поражения суставов. Наиболее информативными являются рентгенография и артроскопия. Данные рентгенологического исследования не выявляются разницы между болезнью Рейтера и прочими артритами — ревматическим, псориатическим.
- Серологические методы исследования определяют наличие в крови больных антител к возбудителям патологии. Для этого ставят следующие реакции: ИФА, РСК, РНГА.
- КТ и МРТ позволяют выявить нарушения в суставах, костях, внутренних органах и прилегающих к ним тканях.
Симптомы
Синдром Рейтера развивается спустя 1,5-2 месяца после перенесенной мочеполовой или кишечной инфекции. А его течение может быть:
- острым – до полугода;
- затяжным – до 1 года;
- хроническим – более 1 года.
Симптомы со стороны суставов
Основным проявлением синдрома Рейтера является поражение суставов, которое впервые дает о себе знать спустя 1-1,5 месяцев после появления признаков поражения мочеполовой системы или их обострения. Обычно при этом заболевании происходит воспаление 1-2 суставов (моно- или олигоартрит), но иногда течение патологического процесса захватывает множество суставов и у больного развивается полиартрит. Чаще воспаляются суставы ног и этот процесс распространяется по принципу снизу-вверх (т. е. вначале развивается артрит голеностопного сустава, а затем – коленного и т. п.).
При синдроме Рейтера больного беспокоят следующие симптомы поражения суставов:
- боль;
- асимметричность поражения суставов;
- изменение окраски кожи над суставом (от красного до синюшного цвета);
- гипертермия и отечность кожных покровов в области воспаления.
В некоторых случаях при синдроме Рейтера происходит поражение крестцово-подвздошного сочленения и суставов позвоночного столба. При этом у больного появляется скованность в движениях по утрам и боль. А при поражении суставов стопы может происходить быстрое формирование плоскостопия.
По данным статистики у половины больных симптомы артритов исчезают полностью, у 30 % – возникает рецидивирующий артрит, а у 20 % – хронический артрит, приводящий к ограничению функциональности суставов и атрофии прилегающих мышц.
Симптомы со стороны мочеполовой системы
Признаки поражения мочеполовой системы проявляются симптомами уретрита, цистита, простатита, вагинита и пр.
У мужчин обычно появляются такие симптомы:
- неприятные ощущения во время опорожнения мочевого пузыря: зуд, жжение, слизистые выделения;
- учащенное мочеиспускание;
- гиперемия наружного отверстия уретры;
- боли или дискомфортные ощущения во время секса;
- боли внизу живота.
У женщин обычно появляются такие симптомы:
- выделения из влагалища;
- жжение, боли и рези при мочеиспускании;
- учащенное мочеиспускание;
- боли во время полового акта;
- дискомфортные ощущения или боль внизу живота.
В лабораторных анализах – мазках и моче – определяется лейкоцитоз.
Симптомы со стороны органов зрения
Через небольшой промежуток после появления признаков поражения мочеполового тракта у больного появляются признаки воспаления глаз. Впоследствии они приводят к развитию конъюнктивита, а в тяжелых случаях вызывают ирит, иридоциклит, ретробульбарный неврит, увеит или кератит.
При синдроме Рейтера больного беспокоят следующие симптомы поражения глаз:
- боль и дискомфортные ощущения;
- слезотечение;
- слизистые или гнойные выделения;
- ухудшение зрения;
- покраснение глаз;
- светобоязнь.
Иногда слабовыраженные проявления конъюнктивита наблюдаются только на протяжении первых двух дней и остаются незамеченными.
Прочие признаки
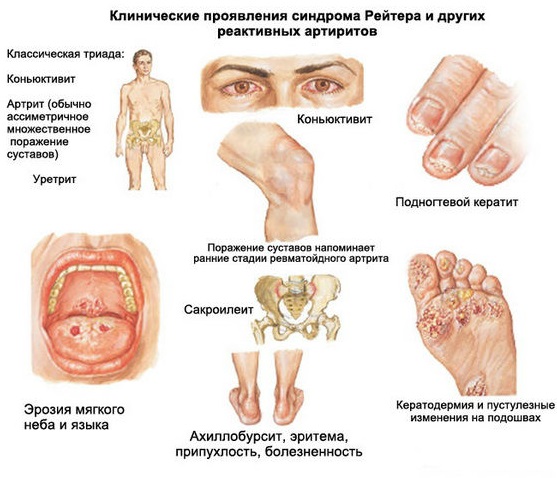
Иногда при синдроме Рейтера, всегда сопровождающемся триадой характерных симптомов, появляются признаки поражения других органов.
На коже могут появляться красные пятна, которые возвышаются над ее поверхностью в виде бугорков. Как правило, такие изменения наблюдаются на ладонях и подошвах. В дальнейшем возможно образование уплотненных зон с признаками шелушения и ороговения кожных покровов.
Иногда при синдроме происходит поражение слизистых оболочек. Такие признаки наблюдаются на половых органах и в полости рта.
На фоне артритов могут возникать воспалительные процессы в области крепления сухожилий и связок. Такие процессы сопровождаются появлением боли, покраснений и отечности. Как правило, такой воспалительный процесс локализуется в области ахиллова сухожилия.
В крайне редких случаях синдром Рейтера приводит к воспалительным процессам в почках, легких или сердце.
Причины развития патологии
Синдром Рейтера — аутоиммунное заболевание, которое развивается под воздействием патогенных биологических агентов — бактерий и вирусов.
- Хламидийная инфекция передается половым и бытовым путем. Синдром Рейтера начинается с уретрита, который возникает после незащищенного полового акта или обострения хронических недугов мочевыделительной системы. Хламидии – внутриклеточные паразиты, обнаруживаемые в эпителии урогенитального тракта и приводящие к воспалению уретры, простаты, яичек. Внутриклеточное обитание хламидий надежно защищает их от многих антибактериальных препаратов, действующих вне живой клетки. В женском организме хламидии длительно персистируют, не вызывая развития патологии. Из очага поражения микробы распространяются с током крови или лимфы по всему организму.
- Кишечная инфекция передается контактным путем и приводит к энтероколиту. Чаще всего возбудителями воспаления становятся шигеллы, сальмонеллы, иерсинии. Неблагоприятная эпидемическая обстановка в закрытых коллективах приводит к развитию болезни Рейтера. После перенесенного энтероколита микробы продолжают паразитировать в организме больного, вызывая дисфункцию органов иммунной системы у предрасположенных к патологии лиц.
- В единичных случаях спровоцировать синдром Рейтера могут уреаплазмы и микоплазмы, антигенная структура которых во многом совпадает с маркерами соединительной ткани суставов.
Наследственная предрасположенность и иммунные процессы — основные этиологические факторы артрита.
Патогенетические звенья синдрома Рейтера:
- заражение хламидиями или энтеробактериями,
- формирование в мочеполовых органах и пищеварительном тракте первичного очага воспаления,
- распространение микробов гематогенным путем в различные ткани,
- нарушение работы иммунной системы,
- развитие аутоаллергии,
- выработка антител против собственных тканей.
У генетически предрасположенных лиц формируется своеобразная реакция на чужеродные антигены – бактерии, способные вызвать подобный иммунный ответ организма. Циркулирующие иммунные комплексы разрушают соединительнотканные элементы суставов, эпителиоциты слизистой уретры и конъюнктивы.
Как бороться с синдромом Рейтера?
Поскольку имеется инфекционное начало, лечение должно включать антибактериальный компонент.
Также необходима терапия:
- Иммунокорригирующая. Используют иммуномодуляторы, индукторы интерферона, ультрафиолетовое облучение крови, антигистаминные.
- Противовоспалительная (нестероидные противовоспалительные медикаменты, цитостатики).
- Симптоматическая (антигрибковые лекарства, гепатопротекторы, поливитамины).
При хламидиозе применяют антибактериальные лекарственные средства из разных фармгрупп:
- Макролиды;
- Фторхинолоны;
- Тетрациклины.
Снять симптомы воспаления суставов можно, применяя нестероидные противовоспалительные средства, глюкокортикоиды, последние также вводятся внутрисуставно. Немедикаментозные средства борьбы с признаками артрита можно применять только после консультации с доктором, назначения и выполнения базисного лечения. Местно используют отвары, настои лекарственных трав в виде влажных компрессов и ванночек.
Принятие настоев, отваров трав внутрь необходимо ограничивать, следует согласовать это с лечащим врачом. Они могут не сочетаться с базисными химиопрепаратами.
Эффективна физиотерапия, которую назначают после затихания острого воспаления:
- УВЧ;
- магнитотерапия;
- массаж;
- лазеротерапия;
- радоновые ванны;
- грязелечение.
При поражении суставов пациенту прописывают лечебную физкультуру, специально разработанные упражнения можно выполнять как в период обострения, так и во время затихания процесса.

Подвергать антибиотикотерапии необходимо не только самого пациента, обратившегося к врачу, но и его полового партнера. Даже при отсутствии жалоб со стороны последнего, поскольку хламидийная инфекция характеризуется скрытым течением.
Если выражены нарушения функций нервной системы, необходимо назначать препараты, корригирующие их. Используют:
- Седативные лекарства;
- Транквилизаторы;
- Антидепрессанты;
Конъюнктивит обычно не требует специальной терапии, и его симптомы затухают после начала приема антибактериальных средств. Однако если он тяжелый, можно применять последние в виде мазей, апплицируя их прямо на слизистую глаз, иногда нужны местные кортикостероидные препараты.
Кожные проявления болезни лечат также местными медикаментами: мазями с глюкокортикоидами, кератолитиками. Для смягчения воспаления на слизистых можно использовать полоскания и ванночки с антисептическими растворами.
Прогноз при незапущенном случае синдрома Рейтера положительный, при соблюдении рекомендаций доктора пациентом, недуг поддается лечению, рецидивов не возникает. В запущенных случаях заболевания возможны инвалидизирующие осложнения, поскольку можно избавиться от инфекции в организме, но ликвидировать последствия (снижение остроты зрения, артрозы, нарушения функции легких, почек, сердца) уже не получится.
Причины болезни
Подобная болезнь является ответом на неправильное функционирование иммунной системы, из-за чего организм вырабатывает антитела, направленные на борьбу с собственными клетками. На этом фоне, прежде всего, поражаются соединительные ткани суставов, подвергающихся разрушению со стороны циркулирующих иммунных комплексов.
В качестве патогенеза недуга выступает инфекционный процесс, который локализуется в органах пищеварительной или урогенитальной системы. Наиболее часто недуг развивается по причине проникновения в человеческий организм хламидий, однако болезнетворной бактерией также может быть:
- шигелла;
- сальмонелла;
- уреаплазма;
- иерсиния.
Помимо этого, болезнь Рейтера нередко является осложнением неадекватного лечения или полного отсутствия терапии такого заболевания, как колит или энтероколит. Также довольно часто недуг предшествует СПИДу и ВИЧ-инфекции. Кроме этого, стоит отметить, что синдром также может возникать на фоне генетической предрасположенности. В некоторых ситуациях не удается установить причину возникновения болезни.
Тем не менее на сегодняшний день не известно, почему у одних людей вышеуказанные неблагоприятные факторы вызывают прогрессирование инфекционно-воспалительного процесса, а у других лиц — нет.
Примечательно то, что в подавляющем большинстве ситуаций такой синдром диагностируется у мужчин в возрастной категории от 20 до 40 лет. В несколько раз реже пациентами выступают представительницы женского пола и крайне редко — дети.