Ддзп пояснично-крестцового отдела позвоночника
Содержание:
Диагностика дорсопатии
Для установления диагноза болезни позвоночника врач опрашивает пациента, осматривает его и назначает дополнительные методы обследования. Наиболее часто выявляются жалобы на боли в области позвоночного столба и нарушение его функции
При осмотре обращает на себя внимание изменение формы в виде искривления или локального утолщения позвонков. Почти всегда определяется болезненность при ощупывании измененных участков
При опросе часты упоминания о перенесенных травмах или длительных и чрезмерных нагрузках. Для определения характерных неврологических признаков необходима консультация невролога.
Из инструментальных методов наиболее доступно УЗИ. При этом обследуют состояние позвоночных связок, наличие либо отсутствие деформации позвонков, изменения околопозвоночных сосудов и мышц.
Рентгеновское обследование выявляет изменения костной ткани и межпозвонковых суставов.
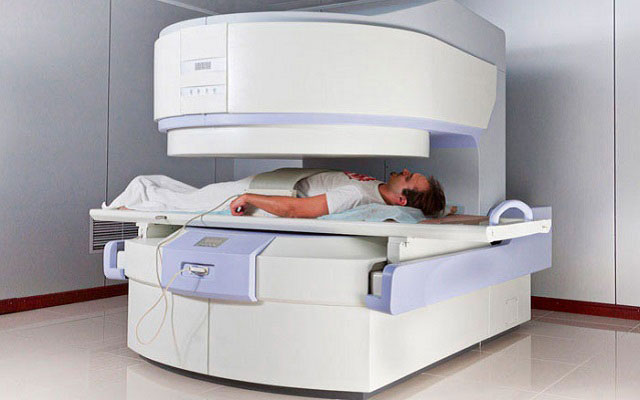
Наиболее ценным диагностическим методом по праву считают компьютерную томографию. Этот способ исследования дает наиболее точный результат. К сожалению он не всегда доступен из-за дороговизны оборудования.
Сходный с КТ метод МРТ проводят с применением переменного магнитного поля. Одним из отличий является длительность обследования, измеряемая десятками минут, что не всегда удобно лицам с выраженным болевым синдромом. Также МРТ нельзя применять при имеющихся металлических имплантах.

Рис. 4 Компьютерная томография
Дегенеративные дистрофические изменения пояснично-крестцового отдела позвоночника
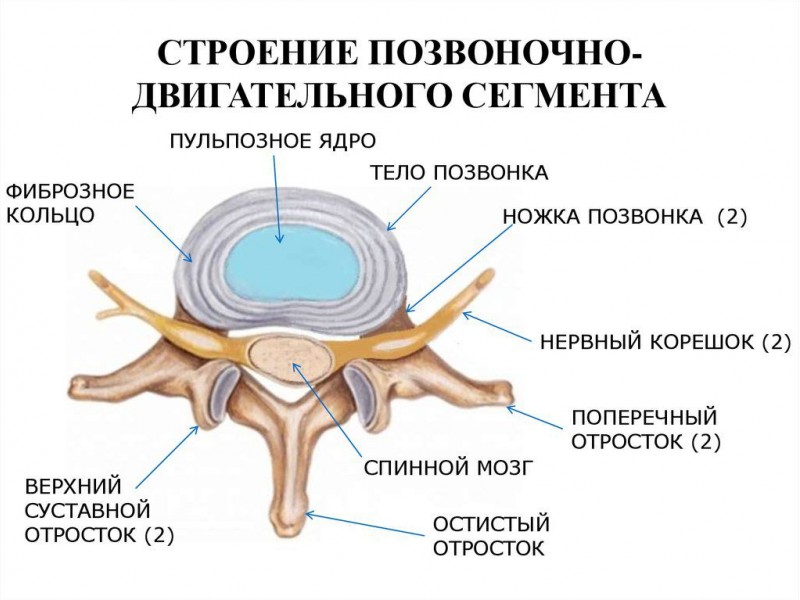
Дегенеративные изменения пояснично-крестцового отдела затрагивают чаще всего один диск – L5-S1. Он располагается между поясничным и крестцовым отделом позвоночника и считается условным центром тяжести человеческого тела.
Крестец – это отдел позвоночника, который до возраста 23 – 254 лет состоит из отдельных тел позвонков, разделённых между собой межпозвоночными хрящевыми дисками. После завершения периода полового созревания начинается процесс естественной дегенерации межпозвоночных дисков. Они истончаются и атрофируются. Происходит сращение тел позвонков крестцового отдела позвоночника между собой. Этот процесс полностью завершается к 25 годам. Поэтому после достижения данного возрасте остеохондроз крестцового отдела позвоночника, а также протрузии и грыжи уже не развиваются. Но они могут возникнуть раньше. Особенно если человек занимался в детстве и юности тяжелой атлетикой, получал травмы спины или, напротив, вел малоподвижный сидячий образ жизни. Поэтому исключать полностью возможность появления межпозвоночной грыжи в крестце нельзя. Но вот дегенеративные дистрофические изменения хрящевой ткани здесь не наблюдаются, поскольку эта ткань находится в атрофированном состоянии.
Дегенеративные изменения пояснично-крестцового отдела позвоночника дают характерную клиническую картину:
- ощущение скованности в области поясницы в первые часы после утреннего пробуждения;
- боль в области подвздошно-крестцовых сочленений после длительного нахождения в статичной позе (например, после долгого сидения на стуле или кресте);
- боль в области межпозвоночного диска L5-S1;
- напряжение поясничных мышц;
- болезненность при пальпации;
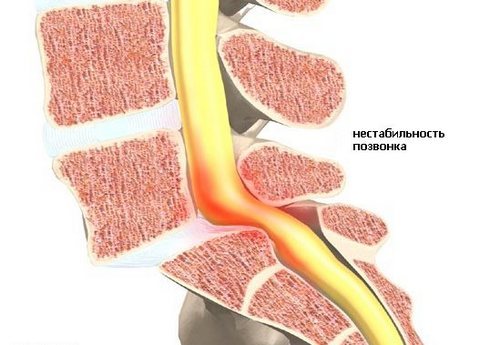
- смещение тел позвонков, которые разделяет этот диск относительно вертикальной оси.
Дегенеративные дистрофические изменения пояснично-крестцового отдела позвоночника всегда приводят к полному разрушению диска. Остановить этот процесс с помощью лекарственных препаратов нельзя
Важно понимать, что дегенеративно дистрофические изменения в пояснично-крестцовом отделе спровоцированы нарушением диффузного обмена жидкостями. Если проводить курс лечения хондропротекторами с помощью внутримышечного или перорального введения препаратов, то они просто не будут попадать в очаг разрушения хрящевой ткани
А делать инъекции в позвоночник – это слишком опасно. Можно повредить нервное волокно и у человека сформируется стойкий парез или паралич нижней конечности.
ДДЗП шейного отдела позвоночника
При ДДЗП шейного отдела позвоночника образуются особые комплексы симптомов, которые разделяются на:
- Корешковый синдром. Он образуется при давлении в спинальных нервах корешков. Возникают боли, характерность их состоит от того, какие именно корешки испытали сжатие. Боли эти часто проходят от плеча к пальцам рук, возможно их покалывание. Боли жгучие, режущие. Побуждаются не сильными физическими перегрузками, поворотом головы, кашлем, чиханием.
- Вегетативно-дистрофический. Выражается этот синдром своеобразно, поскольку появляется из-за нарушений вегетативных волокон, провоцируя симпаталгию. Увеличиваются боли при нажатии на сухожилия, связки, здесь располагаются наиболее вегетативные окончания. Еле подвижными делаются суставы, происходит расстройство чувствительности, остеопороз, гипотермия, возможны отложения солей.
- Цервикальная дискалгия. В области шеи и затылка выявляются заметные прострелы. Мышцы шеи натужны и поворот головы делается с трудом. Шейные мускулы сильно напряжены. Наклоняя голову появляется хруст. Лордоз практически не заметен, голова приобретает нестандартное положение (нагнута в болезненную сторону).
- Спинальный синдром наблюдается достаточно нечасто, появляется вследствие расстраивания вещества спинного мозга. Симптомы похожи на иные патологии (например, боковой амиотрофический склероз). Болезнь протекает очень тяжело.
- Синдром передней лестничной мышцы. Боль образуется в предплечье, по внутренней плоскости плеча. Расширяется в область грудной клетки. Возможен гипертонус шейных мышц. Повреждается вазомоторная обеспеченность, которая проявляется холодностью конечностей, посинением, может теряться пульс в случае возведения руки, а также наклоном головы в тот самый бок.
- Синдром позвоночной артерии. Способен появиться из-за шейного остеохондроза или после травмы. Больной чувствует постоянные боли в голове, в районе затылка, висков, темя. Возможна тошнота, помрачнение в глазах, головокружение.
- Плече-лопаточный периартрит. Боль тянется с шеи на руку или же на плечевой пояс. Тянущие боли больше беспокоят в ночное время. В последствии может быть мышечная атрофия.
Расстройство функций внутренних органов
Вследствие дегенеративного заболевания нарушается и работа внутренних органов. При повреждении шейного отдела возможно нарушение деятельности щитовидной железы. Болезни поясничного отдела могут являться причиной неполадок тазовых органов (непроизвольное выделение мочи, дефекации, половые расстройства).
Иногда симптомы позвоночника способны как бы подражать патологии внутренних органов. Это объясняется тем, что боли могут возникать в любых частях тела. При остеохондрозе различают несколько синдромов:
- кардиальный;
- цефалгический;
- абдоминальный.
Если дегенеративная болезнь протекает долго, то происходит обострение хронических патологий внутренних органов.
https://youtube.com/watch?v=P3GlbPmqAS0
Симптомы
Клиническая картина ДДЗП многогранна. Это обусловлено множеством структур, вовлеченных в патологический процесс и взаимосвязью позвоночника с функциональной активностью других органов и участков тела. Чтобы разобраться в симптоматике, необходимо понимать происхождение каждого признака и возможные пути развития ситуации.
Болевой синдром
Основной жалобой, которую предъявляют пациенты с дегенеративно-дистрофическими заболеваниями, становится боль. Но она появляется далеко не на ранних этапах развития болезни. В основе болевого синдрома могут лежать компрессионные, воспалительные или сосудистые факторы. В зависимости от этого, будут и определенные характеристики симптома:
- Слабая, сильная или умеренная.
- Ноющая, стреляющая, колющая или пульсирующая.
- Длительная или кратковременная.
- Постоянная или периодическая.
Расположение патологического процесса определяет преимущественную локализацию боли. Как уже было сказано, чаще встречается поражение шейного или поясничного отдела, поэтому пациенты будут ее ощущать не только в позвоночнике, но и в области головы, надплечья, верхних и нижних конечностей, живота. Причем усиливаться симптомы будут при активных движениях (поворотах, наклонах), поднятии тяжестей, в положении сидя или стоя.
При патологии шейного отдела часто развивается так называемая цервикальная дискалгия, которая проявляется выраженными «прострелами», отдающими в затылок. Голова может принимать вынужденное положение, наклоняясь в сторону измененного диска, сглаживается шейный лордоз, может ощущаться хруст при движениях. Кроме того, нередко отмечают появление синдрома лестничной мышцы и плечелопаточного периартрита, когда боли ощущаются в плечевой области (брахиалгия).
Поражение поясничного отдела позвоночника сопровождается появлением люмбаго или люмбоишиалгии. В первом случае отмечается острая локальная боль, а во втором – иррадиация по ходу седалищного нерва в нижнюю конечность. Это сопровождается статодинамическими нарушениями в позвоночнике, уменьшению физиологических изгибов. Во всех случаях при пальпации определяют болезненность паравертебральных точек.
Вертебральный синдром
В результате сдавления нервных корешков формируется так называемая компрессионная радикулопатия, в которой принимает участие сосудистый и воспалительный компонент. Это приводит к появлению симптомов, связанных с нарушением иннервации соответствующих зон:
- Повышение или выпадение сухожильных рефлексов.
- Парезы и параличи.
- Ощущение покалывания, жжения, онемения кожи.
- Снижение различных видов чувствительности.
- Сухость и шелушение кожи.
- Зябкость конечностей.
В структуру вертебрального синдрома входят и мышечно-тонические нарушения. Они являются вторичными по отношению к корешковым и развиваются рефлекторно в ответ на болевые стимулы. В результате спазмируются мышцы, расположенные не только в зоне шейного или поясничного отдела, но и на определенном (иногда достаточно значительном) расстоянии от них. Такое явление уже само по себе становится частой причиной миофасциальной боли в различных отделах скелета, которая отличается распространенностью, длительностью и глубиной. Повышение тонуса околопозвоночных мышц становится заметным при пальпации, когда они ощущаются в виде плотных валиков.
Нарушение работы внутренних органов
При дегенеративной патологии страдает и функция внутренних органов, поскольку поражаются вегетативные волокна нервного корешка. При патологии шейного отдела позвоночника такое воздействие может отразиться на функции щитовидной железы. Кроме того, очень часто пациентов беспокоят головные боли, имеющие различный механизм развития: сосудистый, мышечный, ликворогипертензионный. Дегенеративно-дистрофические заболевания поясничного отдела зачастую становятся причиной расстройств тазовых органов – недержания мочи, непроизвольной дефекации и половой дисфункции.
Бывает и так, что симптомы со стороны позвоночника могут имитировать заболевания внутренних органов. Это обусловлено отраженным характером боли, которая появляется в различных частях тела. Так, остеохондроз, например, имеет несколько «масок»:
- Цефалгическая.
- Кардиальная.
- Абдоминальная.
Но длительное течение дегенеративно-дистрофических процессов способно провоцировать не только обострение хронических заболеваний внутренних органов, но даже инициировать их развитие за счет нейротрофических и сосудистых нарушений.
Методы лечения
Лечение дегенеративно-дистрофических изменений в шейных позвонках должно быть длительным и комплексным. Активная фаза обычно составляет около 3-4 месяцев, но даже после истечения этого времени больному необходимо придерживаться принципов полноценного питания, регулярно заниматься ЛФК, следить за своим эмоциональным состоянием и образом жизни.
Препараты
Медикаментозная терапия при дегенерации и дистрофии позвоночника малоэффективна и направлена только на купирование болевого синдрома, снятие воспаления и устранение неврологических симптомов. С этой целью пациенту назначаются противовоспалительные препараты из группы производных пропионовой и уксусной кислоты, а также оксикамов («Мелоксикам», «Ибупрофен», «Кетопрофен», «Диклофенак», «Нимесулид»). Для профилактики дальнейших дегенеративно-дистрофических изменений показано применение хондропротекторов на основе хондроитина сульфата и глюкозамина («Дона», «Терафлекс», «КОНДРОнова»). В случае выраженных неврологических расстройств местно используются мази и гели, содержащие муравьиный спирт, камфору, скипидарные эмульсии, яд пчел или змей («Скипар», «Випросал», «Капсикам»).

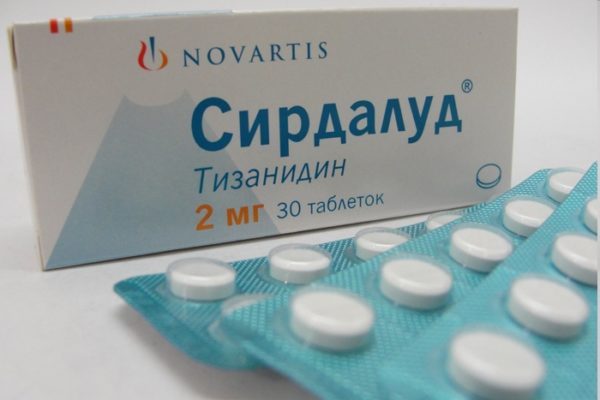
При повышенном мышечном тонусе назначаются м-холинолитики («Сирдалуд», «Толперизон»). Они необходимы для нормализации мышечно-тонического напряжения и высвобождения ущемленных нервных окончаний. Витамины и витаминоподобные средства используются в качестве дополнения к основному лечению для улучшения хрящевого питания.
Лечебная гимнастика
Это важнейший этап в лечении любых дегенеративно-дистрофических заболеваний позвоночника, необходимый для восстановления мышечного тонуса, снижения компрессии нервных окончаний, укрепления мышечного корсета позвоночника и улучшения кровообращения в сосудах шеи. Пациентам с диагностированным дегенеративно-дистрофическим заболеванием шеи полезны различные вращения, наклоны и повороты, выполнять которые нужно в спокойном темпе, без резких движений и рывков. Во время наклонов необходимо максимально растягивать мышцы передней и задней поверхности шеи, двигаясь за подбородком и верхней частью затылка.
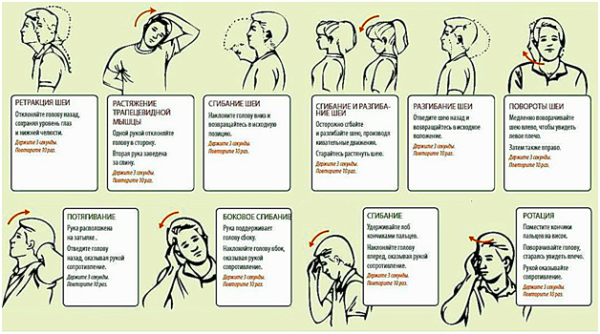
Заниматься следует по 5-10 минут 1-2 раза в сутки.
Мануальная терапия
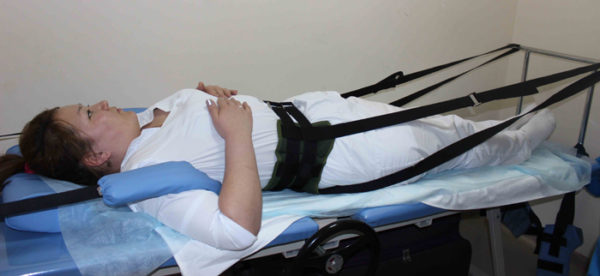
Основным методом мануальной терапии, применяемым для лечения позвоночника при проявлениях ДДЗД, является тракционное вытяжение позвоночника. Такое воздействие позволяет увеличить высоту межпозвонкового пространства, улучшить питание поврежденного диска, повысить эластичность мышечно-связочного аппарата и освободить защемленные нервные корешки.
Тракционное вытяжение позвоночника также доступно во многих медицинских центрах в условиях физиокабинета и выполняется при помощи специального оборудования. Для устранения болей и симптомов нарушенного кровообращения необходимо выполнить не менее 3-5 сеансов. Полная продолжительность курса определяется индивидуально.
Физиотерапевтическое лечение
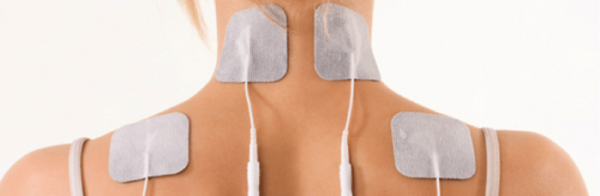
Выбор физиотерапевтических процедур для улучшения функционального состояния межпозвоночных дисков на сегодняшний день достаточно большой, что позволяет подобрать максимально эффективные процедуры с учетом индивидуальных показаний и ограничений.
Наиболее эффективны для коррекции дегенеративно-дистрофических изменений в шейном отделе позвоночника следующие процедуры:
К эффективным методам физиотерапии при заболеваниях позвоночника также относят бальнеотерапию, грязелечение, тепловые аппликации. Из методов рефлекторного воздействия хорошо зарекомендовал семя массаж: добиться значительного улучшения самочувствия и почти полного исчезновения болей можно уже после одного курса медицинского массажа шейно-воротниковой зоны.
Общая симптоматика и синдромы болезни
На первых порах своего развития остеохондроз пояснично-крестцового отдела позвоночника проявляется незначительными неприятными ощущениями во время физической нагрузки, быстрой утомляемостью. Далее, отмечается ограниченность движений, проходящая через небольшой промежуток времени, слабость в мышечно-связочном аппарате, происходит усиление боли в пораженной области.
Если остеохондроз развит до такой степени, что уже затронута нервная система, то симптомы и признаки таковы:
- Общее нарушение функциональности скелета.
- Парезы отдельных фрагментов тела.
- Онемение ног, чувство покалывания в них.
- Проблемы с функциональностью тех органов, которые иннервируются защемленными корешками.
- Паралич.
- В области пояснично-крестцового отдела позвоночника ощущаются прострелы.
- Значительное напряжение мышечного корсета спины.
- Хромота.
Можно выделить еще и характерные синдромы пояснично-крестцового отдела позвоночника, которые характеризуются определенным стабильным набором симптомов:
- Корешковый. Во время развития остеохондроза стабильность в пораженной области скелета нарушается, что провоцирует защемление нервов. В дальнейшем они воспаляются, отекают. При корешковом синдроме значительный дискомфорт появляется в утреннее время, причем они имеют сверлящий или острый характер. У пациента повышается потливость, озноб, появляется потеря чувствительности, мышечная ткань становится слабее.
- Ишемический синдром. Он появляется вследствие сдавливания сосудов, питающих представленную часть тела. Тут пациент уже неспособен долго ходить, ему приходится часто останавливаться. Боль локализуется в области промежности, ягодиц, на внутренней половине бедер.
- Позвоночный. Из-за наличия корешкового и ишемического синдромов при остеохондрозе скелет больного начинает медленно деформироваться. Происходит атрофирование мышц. Все патологические изменения сразу же видны во время ходьбы человека.
- Болевой. Тут дискомфорт может не уходить на протяжении нескольких дней. Она время от времени усиливается и ослабевает, но не проходит полностью.
Лечение пояснично-крестцовой части позвоночника желательно начинать, как только появились первые симптомы и признаки. Последующая деформация позвоночника будет уже необратимой и человек станет инвалидом. А если у пациента затрагивается сразу несколько частей позвоночника, то у него развивается полисегментарный остеохондроз. Его лечение считается очень сложным и не всегда бывает эффективным.
Классификация заболевания
Патология может развиваться в разных секторах позвоночного столба и иметь разную степень проявления.
Место локализации
Патологии дегенеративно-дистрофического характера, к которым относят остеохондроз, заболевание Бехтерева, псориатический артрит, часто поражают пояснично-крестцовую зону позвоночника. Пациенты жалуются на разные проявления заболевания в этой области – приступы люмбаго в острой форме.
Из-за активного разрушения, которое протекает в дисках и позвонках, пациент не только испытывает боли в пояснице. Такие процессы провоцируют нарушения функционирования органов малого таза. Примером выступает синдром конского хвоста – при его развитии у больных теряется способность к контролю над опорожнением мочевого пузыря и кишечника.
При дорсопатии, поражающей шейный сегмент позвоночника, возникают боли во время наклонов и разворотов головы. Болевой синдром может провоцироваться и шейным остеохондрозом, и протрузиями. Провокаторами способны выступать опухоли, межпозвоночная грыжа.
Из-за патологических процессов повышаются риски развития синдрома позвоночной артерии, когда кровеносный сосуд ущемляется, а потому доставка кислорода и питательных веществ в головной мозг ухудшается. Поэтому не удивительно, что дорсопатия связана с такими последствиями, как боли в голове, расстройства зрительного или слухового характера.
Случаи, когда поражаются грудные диски и позвонки, редкие, поскольку они обычно не нагружаются чрезмерно во время движения. К тому же их укрепление обеспечивается ребрами. Для грудного сегмента присущи такие нарушения, как грудной остеохондроз, спондилоартроз анкилозирующего типа, патологии системного характера. Достаточно распространенным является и травмы грудной зоны. Такой тип дорсопатии отличается наличием болезненности в зоне сердца, которая имеет схожесть с приступом стенокардии.
Особенности охватываемых патологией тканей
Патологический процесс может охватывать разные ткани в области позвоночного столба. Поэтому дорсопатия может принимать такие формы:
- Деформирующая, когда присутствуют существенные изменения в области дисков позвоночника. Однако при этом видимые отклонения в целостности фиброзных колец отсутствуют. Незаметными будут и выпячивания пульпозного ядра. Это может быть проявление лордоза, сколиоза, кифоза, остеохондроза, спондилолистеза.
- Спондилопатия – деформационные изменения в костных структурах отличаются выраженностью и видимостью. Присутствует ограничение подвижности и боль, что характерно для болезни Кальве, деформирующего спондилеза, спинной сухотки, сирингомиелии.
- Дискогенная дорсопатия – дегенеративные отклонения в межпозвоночных дисках носят прогрессирующий характер, присутствуют грыжа и дорсалгия. Однако нет признаков смещения образований фиброзно-хрящевого типа, отсутствуют и дисфункции спинномозговой структуры, нервов.
Стадии развития патологии
Дорсопатия приобретает свои характерные черты по мере прогрессирования и перехода от одной стадии к другой. Специалисты выделяют несколько этапов:
- Первая стадия – рентгенограмма не показывает морфологических изменений. Физические нагрузки приводят к слабому дискомфорту, что обычно связывают с мышечным перенапряжением.
- Вторая стадия – края костных пластинок поражаются единичными остеофитами, что сопровождается деформацией позвонков и дисковым уплощением умеренной степени. Боль появляется днем, ее интенсивность возрастает при движении.
- Третья стадия – формируются выпячивания грыжи с проявлением неврологических расстройств. Постоянные боли присутствуют в дневные и ночные часы.
- Четвертая стадия сопровождается сильной деформацией позвонков с образованием множественных костных наростов. Для дисков характерно истончение и разрушение полностью или частично. Из-за контроля над движениями со стороны пациента боли могут ослабевать.
Специфика течения
В зависимости от особенностей прогресса, различается патология:
- вертеброгенного характера – появляется в области позвоночника;
- полисегментарного характера – формируется параллельно сразу в нескольких сегментах позвоночного столба;
- дискогенного типа из-за сдавливания или раздражения спинномозговых нервов;
- деформирующего типа, обусловленного изменениями позвонковых форм за счет образования костных наростов.
Что ознавает диагноз ДДЗП?
Боли в пояснице знакомы многим. Причины их возникновения могут быть разными. ДДЗП – это дегенеративно-дистрофическое поражение позвоночника хронического характера, требующее незамедлительного лечения.
Причины и признаки заболевания
Дорсопатия позвоночника начинает развиваться из-за тяжелой работы, когда происходит перегрузка позвоночных двигательных сегментов. Поясница несет основную нагрузку, поэтому и часто возникают проблемы. Причиной заболевания могут быть также гиподинамия, избыточный вес, генетическая предрасположенность, вирусные инфекции, нарушения осанки, возрастные изменения.
Выделяют такие симптомы ДДЗП:
- неприятные ощущения в пояснице и крестце;
- прострел;
- боль в ноге;
- синдром грушевидной мышцы;
- перемежающая хромота.
Обычно боли в крестце появляются, когда человек двигается. При поясничном простреле пациент испытывает болевые ощущения при резкой смене положения тела, кашле, чихании. У некоторых больных проявляется симптом люмбоишалгии, передача боли в ногу. Особенно это проявляется ночью или при резкой смене погодных условий.
https://youtube.com/watch?v=xGOaAQliyeg
У 50 % пациентов наблюдается синдром грушевидной мышцы. При этом возникают тупые боли в ягодице и задней поверхности ноги. Медикаментозное лечение не приносит облегчения. При перемежающейся хромоте больной стремится перенести опору на здоровую ногу. Может «сводить» нижние конечности, бывают судороги мышц голени.
Постепенно межпозвоночные диски теряют влагу, происходит увеличение давления. Диск не получает питательные вещества в достаточном количестве, развивается дистрофия.
Во второй стадии заболевания воспаление затрагивает костную ткань позвоночника, межпозвоночных суставов и тела смежных позвонков. Со временем разрушается фиброзное кольцо, позвонки теряют нормальную подвижность. В результате сдавливания сосудов появляется сильная боль.
На третьей стадии могут появиться межпозвонковые грыжи или произойти полный разрыв фиброзного кольца. Боль значительно усиливается. Постепенно развивается кифоз, лордоз или сколиоз.
Способы диагностики
Для постановки диагноза врач должен осмотреть больного, побеседовать с ним. Со слов пациента выявляется место локализации болевых ощущений, факторы, которые их усиливают. С помощью пальпации оценивается состояние позвонков и мышечное напряжение. Специалист также выясняет, имелись ли травмы или какие-либо сопутствующие другие позвоночника.
Врач назначает рентген позвоночника в разных проекциях. Дополнительно может быть проведена компьютерная и магниторезонансная томография пояснично-крестцового отдела. Для выявления характера поражения нерва проводят электронейромиографию.
Лечение
Первоочередной задачей во время лечения является снятие болей. Назначается постельный режим минимум на 3 дня. Кровать должна быть с твердой поверхностью. Рекомендуется несколько дней носить корсет.
Медикаментозные препараты назначает лечащий врач. Обычно прописывают противовоспалительные нестероидные средства (Кетопрофен, Диклофенак и др.). При побочных эффектах их заменяют селективными препаратами (Молексекам, Нимесулид и др.). При нарушении кровообращения в мышцах применяют стероидные гормоны. Можно использовать обезболивающие пластыри.
По истечении острой формы заболевания проводится массаж, гимнастика, воздействие природными факторами. Хроническую форму лечат хондропротекторами. Рекомендуется шаг за шагом увеличивать нагрузку на организм и постепенно наращивать двигательную активность.
Следует помнить, что лечение должно проводиться компетентным специалистом, иначе заболевание может привести к инвалидности.
Профилактика заболевания
Чтобы сохранить здоровье позвоночника, необходима профилактика. Нельзя полностью исключить нагрузку на эту основную часть скелета, но процесс дегенерации опорно-двигательного аппарата замедлить можно.
Для того чтобы спина оставалась здоровой, нужно делать зарядку каждый день. Хорошо развивают мышцы спины силовые упражнения и плавание.